- 首页 > 正文
沈萍教授:血流感染CRKP的研究进展
感染医线 发表时间:2023/11/18 19:48:44
摘要
碳青霉烯耐药肠杆菌科细菌已成为对人类健康最具威胁性的细菌之一,了解其流行特点和分子特征,将有助于更好的新药研发、临床诊治与院感防控。近日在浙江省药学会主办的“第一届One Health微生物耐药控制大会”上,浙江大学医学院附属第一医院的沈萍教授就相关内容作了精彩报告,现整理如下。
碳青霉烯耐药肠杆菌科细菌(CRE)的流行情况
2013年,CRE被美国疾病预防控制中心(CDC)列为“紧急”威胁级别耐药菌,2017年,CRE被世界卫生组织(WHO)列为“最需新抗菌药物”的耐药菌,CRE菌株以肺炎克雷伯菌最为常见,其次有阴沟肠杆菌种属复合体、大肠杆菌、粘质沙雷氏菌、产酸克雷伯菌等[1]。
Diana Averbuch等对欧洲、亚洲、澳大利亚等25个国家65个造血干细胞移植(HSCT)中心591位菌血症患者的研究结果显示,704株病原菌中514株是肠杆菌科细菌,对碳青霉烯类抗生素耐药肺炎克雷伯菌(CRKP)占比31/124 (25%),CRKP是CRE菌血症中最为重要的病原菌,感染患者预后差,病死率高,特别是其引起的血流感染全因病死率可高达72%[2]。
中国的CRKP占临床分离CRE的60%-90%,肺炎克雷伯菌对亚胺培南和美罗培南的耐药率从2005年持续上升,近年稍有下降趋势,但还是处于较高水平(图1)。不同地域CRKP的检出率差异较大,主要集中在中国东部地区。中国血流感染CRKP从2014年的7.0%增加到2019年的19.6%[3]。所有数据均表明,CRKP感染尤其是血流CRKP感染不容忽视,是临床急需解决的问题。
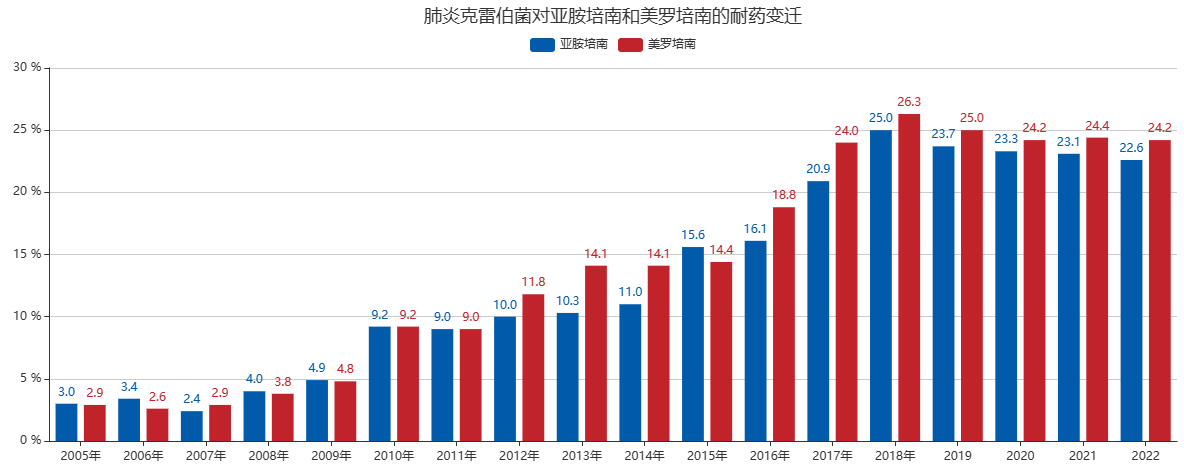
图1 肺炎克雷伯菌对亚胺培南和美罗培南的耐药变迁
CRKP的分子流行病学特征
CRKP种群结构具有显著的地域特异性, 主要以克隆形式进行传播,ST258为北美、拉丁美洲和欧洲最普遍的克隆,而在中国流行的主要克隆为ST11[4]。由NIH资助的国际多中心、前瞻性、多重耐药菌病例队列研究CRACKLE-2的结果显示,blaKPC-2 是中国最主要的碳青霉烯酶基因,占比高达94%[5],ST11主要产KPC碳青霉烯酶[6]。
肺炎克雷伯菌种群多样性及特异性
肺炎克雷伯菌逐渐进化并形成了2个不同的克隆组,一个为经典肺炎克雷伯菌(cKP),往往呈现多重耐药(MDRKP);而另一个呈现高毒力,即所谓高毒力肺炎克雷伯菌(hvKP)。二者的区别在于前者携带的耐药基因多,而毒力基因比较少,后者反之。Gu等在2018年首次报道了CRKP获得了编码rmpA2的毒力质粒,导致高毒力与高耐药性相融合的ST11,并在中国医疗机构内发生爆发[7]。对中国19个省份40家哨点医院的监测发现,2014-2019年期间共鉴定了794株非重复性的CRKP,其比例逐年增加,ST11是主要流行克隆(81.4%),克隆内部发生了从OL101:KL47到O2v1:KL64的亚克隆转换,主要产KPC碳青霉烯酶为主 (716/794)。血流感染CRKP的致病性也发生了演变,ST11-KL64感染导致患者30天病死率增高,致病性研究证实ST11-KL64毒力比ST11-KL47更高。
O2v1:KL64的起源与克隆演化
研究发现ST11是从国外传入中国,进而本地化扩散,分析中发现O2v1:KL64是最年轻的分支,推测来源于OL101:KL47,约发生在2006年。O2v1:KL64克隆演化的机制之一是重组,重组促进了ST11-CRKP克隆内的多样性(图2)。对42824个核心基因组单核苷酸多态性(SNPs)去除重组区域后的4460个SNPs的研究中,共检测到2775个≥1kb的重组区域,其中包括荚膜多糖(CPS)和(LPS)基因位点96.1-kb和12.1-kb区域,分别引入了1182和261个SNPs。O2v1:KL64的r/m值(同源重组引入的SNPs与替换突变引入的SNPs的比率)较OL101:KL47高约2.5倍(17.68 vs 7.28),提示重组对O2v1:KL64的影响大于OL101:KL47。RecC点突变是促进高频重组发生的主要原因,单一错义突变 2804A>G(His935Arg)仅在 O2v1: KL64中发现,为中国分离株所特有。RecC-His935Arg等位基因的O2v1: KL64具有较高的丝裂霉素C抗性[8]。
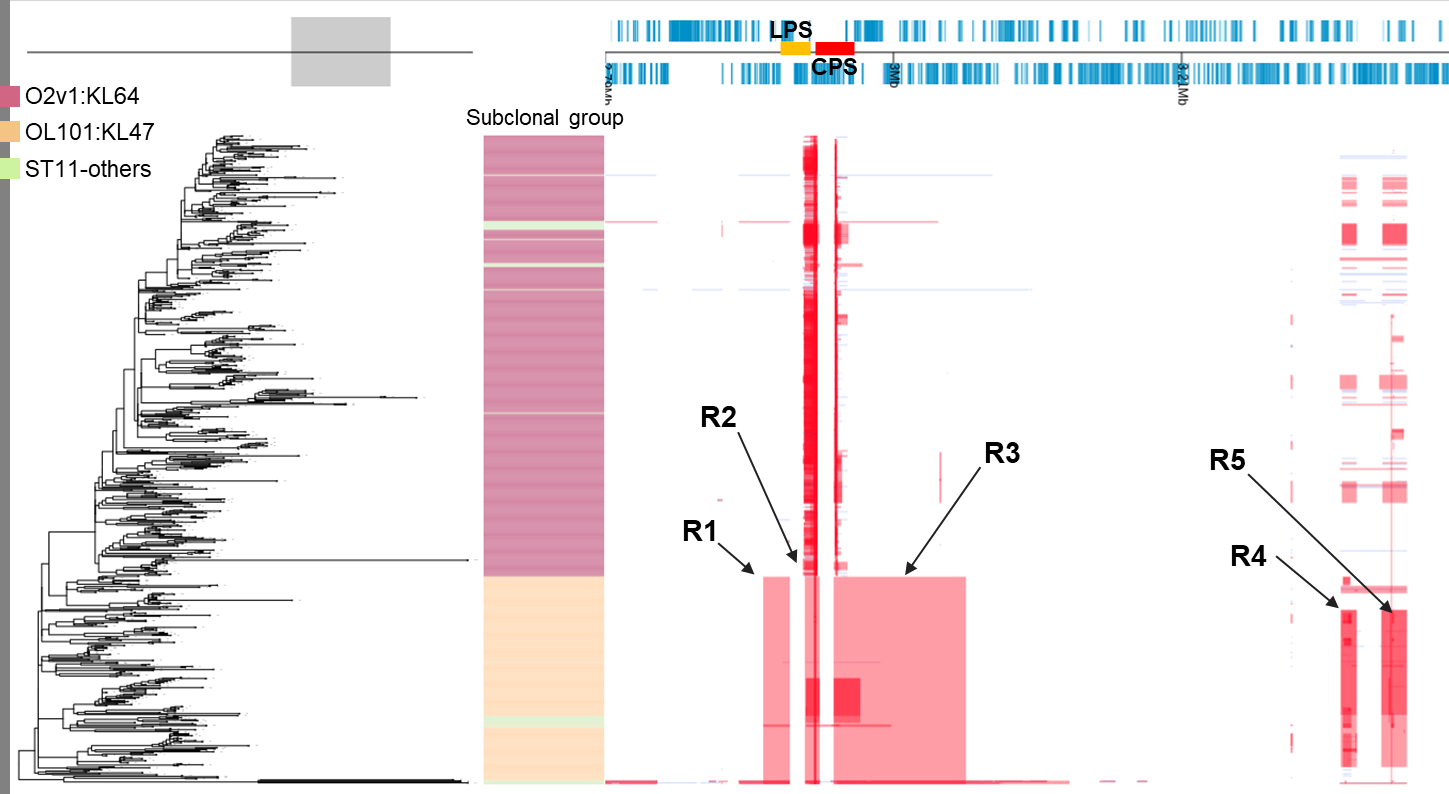
图2 重组促进了ST11-CRKP克隆内的多样性
O2v1:KL64克隆演化的机制之二是前噬菌体和质粒的高度参与,进一步增加了ST11-CRKP克隆内的多样性(图3)。O2v1:KL64比OL101:KL47携带更多的毒力因子,具有更强的抗吞噬能力,这些都与携带rmpA的毒力质粒有关,毒力质粒通过水平和垂直模式进行传播,致使O2v1:KL64 rmpA/A2+CRKP比例急剧增加,因此获得携带rmpA毒力质粒是O2v1:KL64流行的驱动因素。此外IncFII MDR质粒也广泛存在于O2v1:KL64 hvKP,致使其对四环素和磺胺甲噁唑-甲氧苄啶的高耐药性和对银离子抗性增强。2014年至2019年期间O2v1:KL64的基因型1和2(编码了绝大部分IncFII MDR质粒和rmpA毒力质粒携带的与耐药和毒力相关的基因)成功流行,从0%急剧增加到64.7%,而且O2v1: KL64-hvKP在医院间传播更频繁。系统发育分析显示,O2v1: KL64在中国是独立进化并进行本地传播[8]。
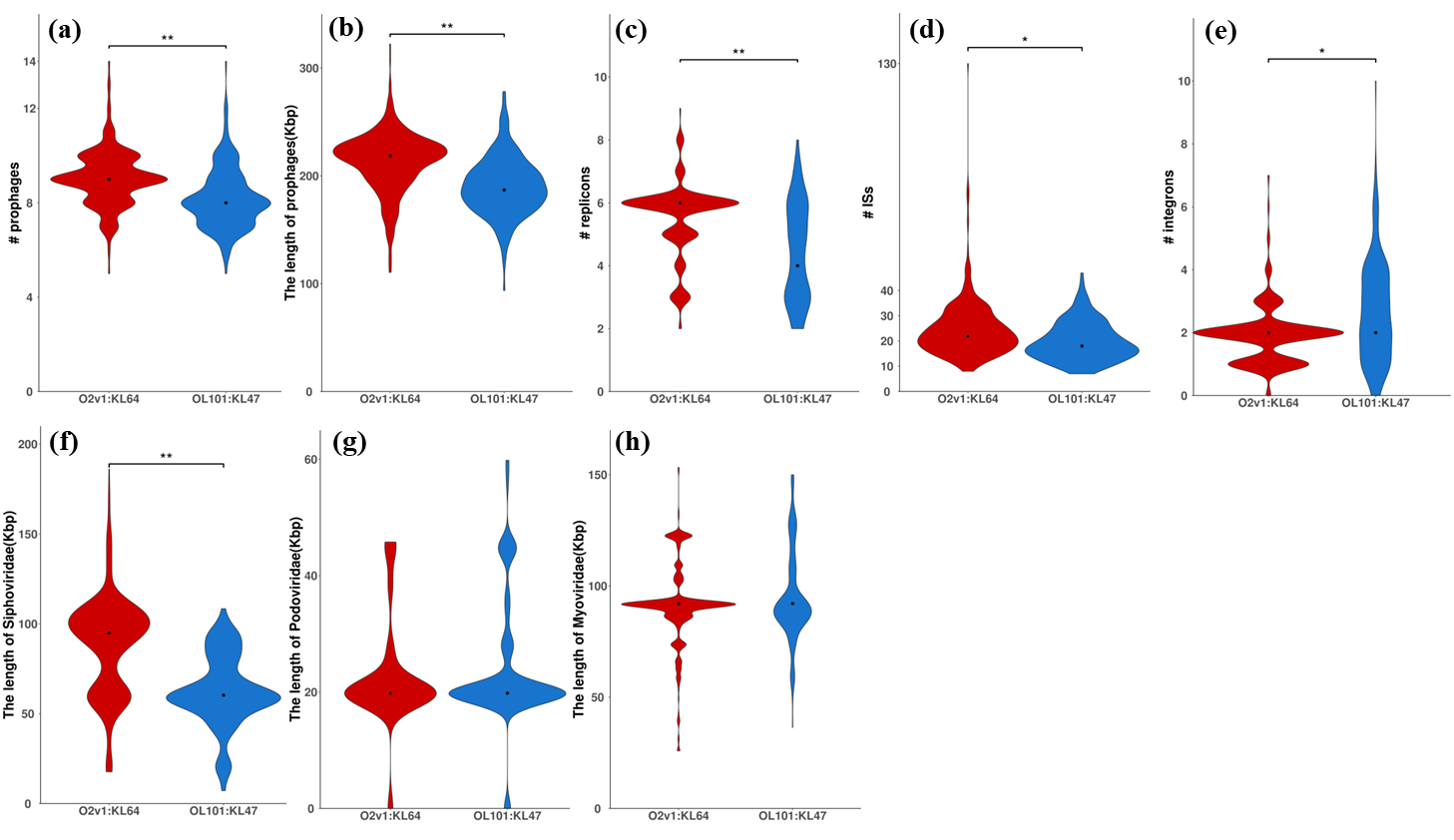
图3 前噬菌体和质粒高度参与了ST11-CRKP克隆内的多样性
总之,中国血流感染CRKP主要产KPC碳青霉烯酶为主,流行克隆是ST11型,该克隆已分化为OL101:KL47和O2v1:KL64两个主要亚克隆,并发生演替现象,新的流行克隆O2v1:KL64表现出更强的毒力和更高的临床病死率。重组和基因水平转移是ST11克隆内多样性的主要遗传驱动机制。O2v1:KL64的成功流行与携带rmpA毒力质粒和MDR质粒的富集密切相关,导致对抗生素和重金属的抗性增强,ST11群体已经演变成许多具有不同流行病学意义的亚克隆。这些研究结果将为CRKP的临床诊治与院感防控提供理论依据。
参考文献
1. Castanheira M, Deshpande LM, Mendes RE, Canton R, Sader HS, Jones RN. Variations in the Occurrence of Resistance Phenotypes and Carbapenemase Genes Among Enterobacteriaceae Isolates in 20 Years of the SENTRY Antimicrobial Surveillance Program. Open Forum Infect Dis. 2019;6(Suppl 1):S23-S33. doi:10.1093/ofid/ofy347
2. Averbuch D, Tridello G, Hoek J, et al. Antimicrobial Resistance in Gram-Negative Rods Causing Bacteremia in Hematopoietic Stem Cell Transplant Recipients: Intercontinental Prospective Study of the Infectious Diseases Working Party of the European Bone Marrow Transplantation Group. Clin Infect Dis. 2017;65(11):1819-1828. doi:10.1093/cid/cix646
3. Chen Y, Ji J, Ying C, et al. Blood bacterial resistant investigation collaborative system (BRICS) report: a national surveillance in China from 2014 to 2019. Antimicrob Resist Infect Control. 2022;11(1):17. Pdoi:10.1186/s13756-022-01055-5
4. Wyres KL, Lam MMC, Holt KE. Population genomics of Klebsiella pneumoniae. Nat Rev Microbiol. 2020;18(6):344-359. doi:10.1038/s41579-019-0315-1
5. Wang M, Earley M, Chen L, et al. Clinical outcomes and bacterial characteristics of carbapenem-resistant Klebsiella pneumoniae complex among patients from different global regions (CRACKLE-2): a prospective, multicentre, cohort study. Lancet Infect Dis. 2022;22(3):401-412. doi:10.1016/S1473-3099(21)00399-6
6. Zhang R, Liu L, Zhou H, et al. Nationwide Surveillance of Clinical Carbapenem-resistant Enterobacteriaceae (CRE) Strains in China. EBioMedicine. 2017;19:98-106. doi:10.1016/j.ebiom.2017.04.032
7. Gu D, Dong N, Zheng Z, et al. A fatal outbreak of ST11 carbapenem-resistant hypervirulent Klebsiella pneumoniae in a Chinese hospital: a molecular epidemiological study. Lancet Infect Dis. 2018;18(1):37-46. doi:10.1016/S1473-3099(17)30489-9
8. Zhou K, Xue CX, Xu T, et al. A point mutation in recC associated with subclonal replacement of carbapenem-resistant Klebsiella pneumoniae ST11 in China. Nat Commun. 2023;14(1):2464. doi:10.1038/s41467-023-38061-z

沈萍 主任技师
浙江大学医学院附属第一医院传染病重症诊治全国重点实验室
长期从事临床细菌的耐药监测及耐药机制方面的研究工作。在细菌感染性疾病方面尤其是细菌耐药和医院感染研究有着丰富的经验。
感染性疾病预防控制专业委员会委员兼秘书
全国血流感染细菌耐药监测联盟委员会委员
《中国感染控制杂志》编委
曾主持或参加包括传染病重大专项、卫生部行业专项、863项目、国家自然科学基金等多项多重耐药菌耐药机制及防控方面的课题研究。
在J Antimicrobial Chemother、Antimicrobial Agents Chemotherapy、J Clin Micro等杂志发表SCI论文20余篇。
来源:《感染医线》
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。

责任编辑:彭伟彬
相关搜索: 血流感染