- 首页 > 正文
ECCMID 2022丨陈恩强教授:HIV感染的临床诊疗进展
感染医线 发表时间:2023/2/7 16:09:55
编者按:在第32届欧洲临床微生物学与感染病学大会(ECCMID 2022)上,专家们就当前HIV感染的临床诊疗进展进行了1小时的口头报告和专题讨论,由5位专家分享了HIV领域的最新研究结果,包括HIV携带者发生蛛网膜下腔出血和动脉瘤的风险,欧洲晚发艾滋病患者的传播性耐药情况,在后DAA时代和当前的ART时代下HCV/HIV共感染患者肝移植结局的改变,中欧和东欧地区艾滋病预防工作的开展及挑战,MSM人群进行系统性筛查干预对性传播疾病的影响。四川大学华西医院陈恩强教授与我们分享如下。
丹麦HIV携带者蛛网膜下腔出血和动脉瘤的风险,一项全国性队列研究1
既往研究表明,静脉药物使用、机会性感染、血管炎以及抗逆转录病毒疗法(ART)诱发的内皮损伤会导致HIV携带者发生蛛网膜下腔出血、脑动脉瘤、主动脉瘤等。这项在丹麦全国范围内开展的匹配性队列研究,纳入6935例HIV携带者(PLWH);匹配的对照组按照1:8的比例并进行性别和年龄配对,共55480例受试者。
结果表明:与对照组相比,PLWH蛛网膜下腔出血发生率略有升高,IRR为1.7(95%CI:1.1-2.6),但仍比较少见,脑动脉瘤、主动脉瘤发生率则没有显著差异。如果存在静脉药物滥用情况,其他动脉瘤和夹层风险则会大幅度增加。接受手术治疗的患者,蛛网膜下腔出血、脑动脉瘤、主动脉瘤及其他动脉瘤和夹层的发生率没有显著增加。
.png)
图1.复合终点:蛛网膜下腔出血、脑动脉瘤、主动脉瘤的累积发生率
欧洲晚发患者传播性耐药的发生率2
2020年,欧洲有3770万HIV携带者(PLHIV),50%的PLHIV为晚发患者,73%的PLHIV接受抗逆转录病毒治疗(ART)。联合国艾滋病规划署(UNAIDS)制定了2030年“95-95-95”目标:95%的PLHIV知晓自己的状态,其中95%能够进行ART,95%接受ART的患者实现病毒学。但随着ART在临床应用的拓展,并发症发生率和病死率降低的同时,也出现了耐药性,包括获得性耐药(ADR)和传播性耐药(TDR)。
从1995到2019年,欧洲TDR发生率逐渐降低。TDR整体发生率为12.8%,晚发患者和非晚发患者TDR发生率没有显著性差异,非晚发患者表现略高的趋势。同时发现,在晚发和非晚发患者中,最常见的HIV-1药物耐药突变不同,相关机制有待进一步研究。
.png)
图2. 晚发患者和非晚发患者的TDR
.png)
图3. 晚发患者和非晚发患者的耐药突变
在后DAA时代和当前的ART时代,肝移植格局的改变3
与单独感染HCV相比,HCV和HIV共感染会导致进展为终末期肝病的风险增加至6倍,进展为肝细胞癌的风险增加至23倍。移植后,HIV-HCV共感染的受者生存率较低,主要继发于丙肝复发、移植失败等。ART的临床应用改善了PLWH人群实体组织移植的结局,那么,HIV-HCV共感染的移植受者临床结局是否会改善?
该研究纳入85730例患者,评估了自2000年以来按HIV和HCV感染情况分层的肝移植受者与未感染的受者的1年死亡率。分析结果表明,自从2015年可以接受高效的ART和DAA治疗后,HIV/HCV共感染肝移植受者的肝移植结局显著改善。
2015年后进行移植的肝移植患者的1年生存率和5年生存率分别升高至93%和80%,HIV/HCV共感染受者的生存获益显著改善,1年生存率从78%升高至92%。移植时HCV病毒载量、HIV/HCV共感染与不良预后无关,多因素回归分析表明,受者年龄大、黑人、糖尿病以及失代偿肝硬化是1年死亡率更高的相关风险因素。
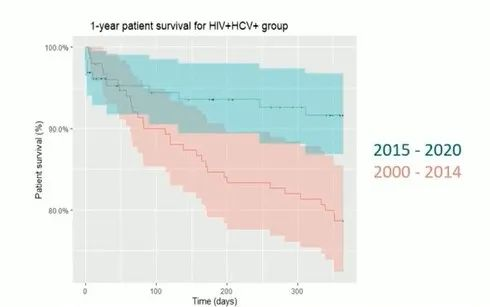
图4. 2000-2014年和2015-2020年接受肝移植的HIV/HCV共感染患者的1年生存率率变化
中欧和东欧的大规模暴露前预防和暴露后预防:变化和挑战4
欧洲指南中欧和东欧网络小组于2016年建立,目的是审查欧洲指导方针在该地区的实施情况。工作组由24个国家的HIV领域的47位专家组成,在2021年11月14日到2022年1月24日之间,工作组成员被邀请进行27个项目的调查,包括PrEP的可及性、指南、花费、实施的阻碍、接受PrEP的人数、PEP的有效性和覆盖率等,来自22个国家的24位受访者参与了访问(应答率为91.6%)。
近年来,中欧和东欧地区的艾滋病预防工作取得很大的成就,PrEP获批率、提供PrEP的中心、接受PrEP的人数都有所增加,但PrEP在中欧和东欧地区拓展的速度仍然缓慢,实际接受PrEP的人数和应该接受PrEP的人数之间存在较大的差距。调查结果显示,66.7%的国家已经批注PrEP, 41.7%的国家不能在药房购买PrEP药物,部分国家同时引入原研药和仿制药,原研药平均价格为157(40-250)€,仿制药平均价格为56(5-157)€。
在这些受访者中,70.8%认为PrEP在他们国家未被正式使用,65.2%会询问新诊断的HIV携带者是否接受过PrEP。不同国家PrEP预估的可及率差异非常大(<1%-80%)。PrEP实施的阻碍包括需要接受PrEP的群众缺乏认识、不能报销、对HIV认识不足、医疗服务者缺乏认识等,对整个欧洲更好的推广PrEP造成挑战。
.png)
图5. PrEP实施的阻碍
在中欧和东欧国家,与职业PEP相反,非职业PEP对于重点人群是不可及的,大多数不被公共医疗卫生政策覆盖。54.2%的指南推荐非职业PEP,可获得率为87.5%,且仅有37.5%能够没有限制的进行全额报销;而95.7%的国家可获得职业PEP,仅有4.2%的职业PEP不能获得资助。
一项在德国HIV携带者中开展的纵向队列研究:引进MSM系统性筛查程序后,性传播感染的发生率以及危险因素5
从2018年到2020年,感染HIV的男男同性行为(MSM)人群中,沙眼衣原体(CT)、淋球菌(NG)、梅毒感染率均有所上升。欧洲指南推荐,感染HIV的MSM应每年进行性传播感染(STI)筛查。该研究纳入234例患者,均为携带HIV的MSM,且大多数接受ART。在引进MSM系统性筛查程序前,每3个月筛查一次活动性梅毒螺旋体感染,并在出现相关风险事件和症状时进行检测;引进筛查程序后,每3个月筛查一次活动性梅毒螺旋体感染,每年进行包括沙眼衣原体和淋球菌筛查在内的性健康咨询,由患者自行决定,自收集样本进行CT/NG检测。
研究结果表明,在高危人群中进行无症状感染筛查有助于检测多个传播性疾病。在接受检测的患者中,引进筛查程序后,接受活动性梅毒螺旋体感染和沙眼衣原体感染检查的患者数均升高,沙眼衣原体经性传播感染患者数明显下降,活动性梅毒螺旋体、沙眼衣原体和淋球菌的阳性率下降。常规性健康评估提高了CT/NG检测率,与患者谈论他们的性健康可以提高双方对这个话题的重视程度,但仍然具有挑战性。
(2).png)
图6. 引进MSM系统性筛查程序后,接受检查的患者、性传播感染者、检测阳性率的变化情况
ART的出现和应用使艾滋病相关机会性感染和肿瘤大大减少,将艾滋病变为一种可以治疗但目前尚难以彻底治愈的慢性疾病,随着HIV/AIDS患者生存期的延长,各种非艾滋病定义性疾病(NAD)如代谢综合征、心脑血管疾病、慢性肝肾骨骼疾病及非艾滋病定义性肿瘤的发病率呈上升趋势,这些疾病已经成为后ART时代影响HIV/AIDS患者生存质量和预后的主要原因。如何更好的预防艾滋病,如何结合患者的身体状态、合并疾病进行治疗,答案仍需不断探索。
▌参考文献:
1. Malte Mose TETENS, Mr., Denmark. Risk of subarachnoid haemorrhages and aneurysms in Danish people living with HIV: a nationwide cohort study. ECCMID 2022.
2. Mafalda Nunes Silva MIRANDA, Ms., Portugal. Prevalence of transmitted drug resistance among late presenters in Europe. ECCMID 2022.
3. Huma SAEED, Ms., Canada. Changing landscape of liver transplantation in post-direct acting antivirals and contemporary highly effective antiretroviral era. ECCMID 2022.
4. Justyna KOWALSKA, Ms., Poland. PrEP scale-up and PEP in Central and Eastern Europe: what has changed and what challenges we face? ECCMID 2022.
5. Philipp MATHE, Mr., Germany. STI incidence and risk factors for infection and reinfection after introduction of a systematic screening programme for men having sex with men: a longitudinal study in a HIV Cohort. ECCMID 2022.
专家简介
(1).png)
陈恩强 教授
四川大学华西医院副研究员、硕士生导师
四川省学术与技术带头人后备人选
中华医学会感染病学分会青年委员会副主任委员
中华医学会肝病学分会药物性肝病学组委员
中华医学会感染病学分会病毒性肝炎学组委员
中华医学会病毒学分会临床病毒学组委员
中国医师协会循证医学分会青年委员会委员
四川省医学会感染专委会青年委员会副主任委员
四川省肿瘤学会肝癌专委会委员
四川省医学会罕见病专委会常委
责任编辑:彭伟彬
相关搜索: ECCMID 2022