- 首页 > 正文
抽丝剥茧,层层剖析:解读WHO病原体清单,理清真菌“档案”!(上)
吉智医 发表时间:2023/4/12 10:58:20
近年来,随着新冠、流感等的流行,侵袭性真菌病(IFD)的发生也随之增加,并已被认为是该人群死亡的重要原因之一[1,2]。世界卫生组织(WHO)于2022年发布的真菌病原体清单(WHO FPPL)或可指导临床医生应对IFD的治疗。
一、WHO发布真菌清单:全球IFD发生率攀升
感染性疾病是全球死亡的首要原因之一,也是致残的主要原因[3]。其中,IFD总体发生率正在上升,已致全球150万人死亡[4]。为加强全球应对重点真菌病原体的能力,同时追踪真菌病原体的耐药情况,WHO出具了WHO FPPL,为政策制定者、公共卫生专业人士和其他相关方提供行动和战略方向[3]。
WHO FPPL将纳入的真菌根据死亡率、年发病率、当前全球分布、过去10年趋势、并发症和后遗症、耐药性、可预防性、诊断检测可及性、循证治疗等9个因素进行排序,并分为三组:关键优先级、高度优先级和中度优先级[3]。其中,4种“关键优先级”病原体是在公共卫生重要性方面排名最高的病原体,本文将做重点讲述。
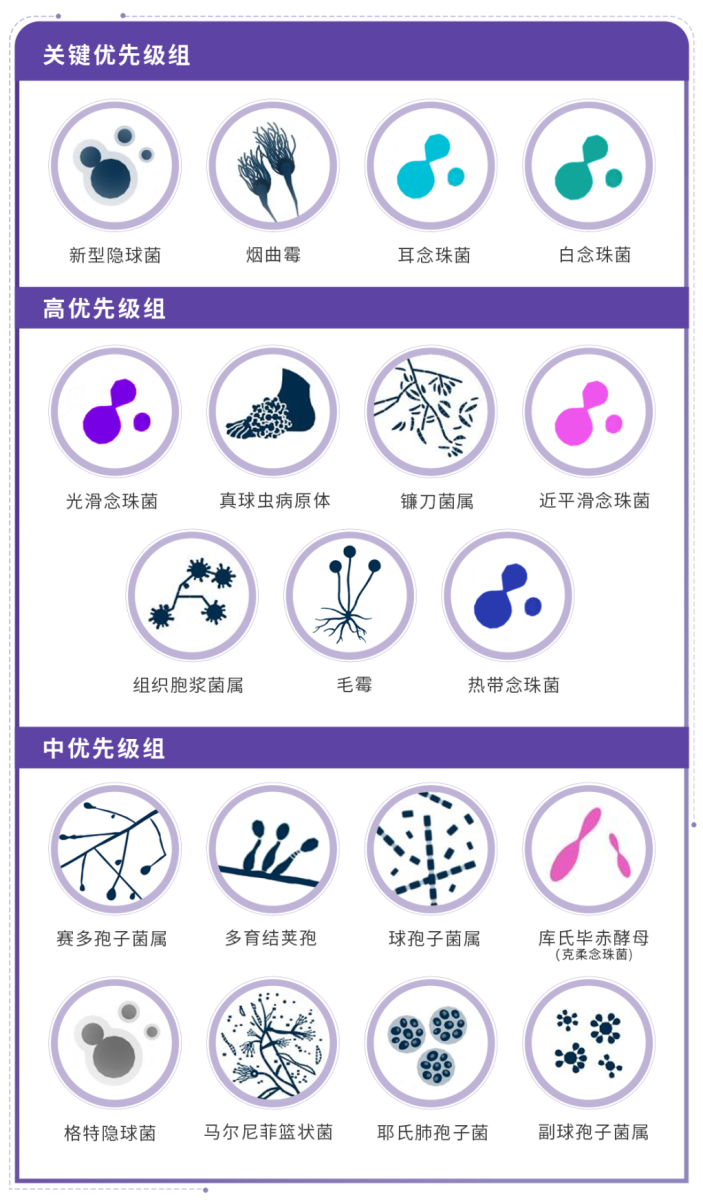
图1 WHO真菌病原体清单3组分级所含菌种
二、4种关键优先级真菌的诊治
真菌1号:新型隐球菌
新型隐球菌是一种广泛存在于周围环境的酵母型真菌,主要感染人体肺部,也可侵袭中枢神经系统(CNS)、血液[3]。
发病率:随着人类免疫缺陷病毒(HIV)感染的流行,隐球菌病发病呈显著增加趋势。据报道,约6%-10%的HIV感染者会合并隐球菌感染[5]。在非HIV感染相关隐球菌脑膜炎患者中,多数患者有免疫功能低下基础疾病,仅7%-32%患者免疫功能正常[5]。
死亡率:新型隐球菌病死亡率为41%-61%,以HIV感染者居多[3]。
治疗方案和循证证据:
2010年美国感染病学会(IDSA)《隐球菌病管理临床实践》推荐HIV感染者首选两性霉素B(AMB)+5-氟胞嘧啶作为诱导期和巩固期的核心治疗方案[6]。2018年WHO《HIV成人、青少年和儿童感染者隐球菌病诊断、预防和管理指南》(简称“WHO隐球菌病指南”)对隐球菌脑膜炎患者做出了同样的推荐[7]。
表1 指南中对于隐球菌病的治疗推荐[6-7]

但鉴于AMB脱氧胆酸盐(AmBD)的肾毒性[6],临床仍在探寻其他更优方案,如AMB脂质体(L-AmB)。
2022年NEJM公布了一项关于单剂量L-AmB治疗HIV成人感染者隐球菌脑膜炎的研究。研究中一组患者在第1天接受单次高剂量(10mg/kg)L-AmB,同时接受14天的5-氟胞嘧啶(100mg/kg/d)和氟康唑(1200mg/d)治疗;另一组接受2018 WHO的推荐方案。其结果显示L-AmB的治疗方案疗效不劣于2018年WHO推荐的AmBD治疗方案(24.8% vs 28.7%),且脑脊液真菌清除率更高(-0.40log10 CFU/ml/d vs -0.42log10 CFU/ml/d),不良事件更少(50% vs 62.3%)[8]。为此,2022年WHO指南已将单次大剂量L-AmB 10mg/kg联合氟康唑和5-氟胞嘧啶方案作为HIV感染者隐球菌病诱导期治疗的新推荐。
真菌2号:烟曲霉
曲霉菌属已成为血液恶性肿瘤、骨髓移植、实体器官移植、慢性肺病、糖皮质激素治疗、中性粒细胞减少症和慢性肝病等患者死亡的重要病因。烟曲霉在侵袭性曲霉病(IA)中最常见[9],可引发IA,主要发生在呼吸系统,也可传播至其他器官,尤其是CNS[3]。
发病率:IA总患病率因地域差异有所不同,可为<1%或5%-10%,年发病率也不尽相同[3]。国内IA发病率不断上升,达37.9%-57%,其中烟曲霉占比46%-60%[9]。
死亡率:全球IA患者死亡率为30%-95%,其中唑类耐药烟曲霉感染患者的死亡率较高,达47%-88%,部分研究报告甚至高达100%[3]。中国IA患者死亡率为39%-100%[3, 9]。
治疗方案和循证证据:
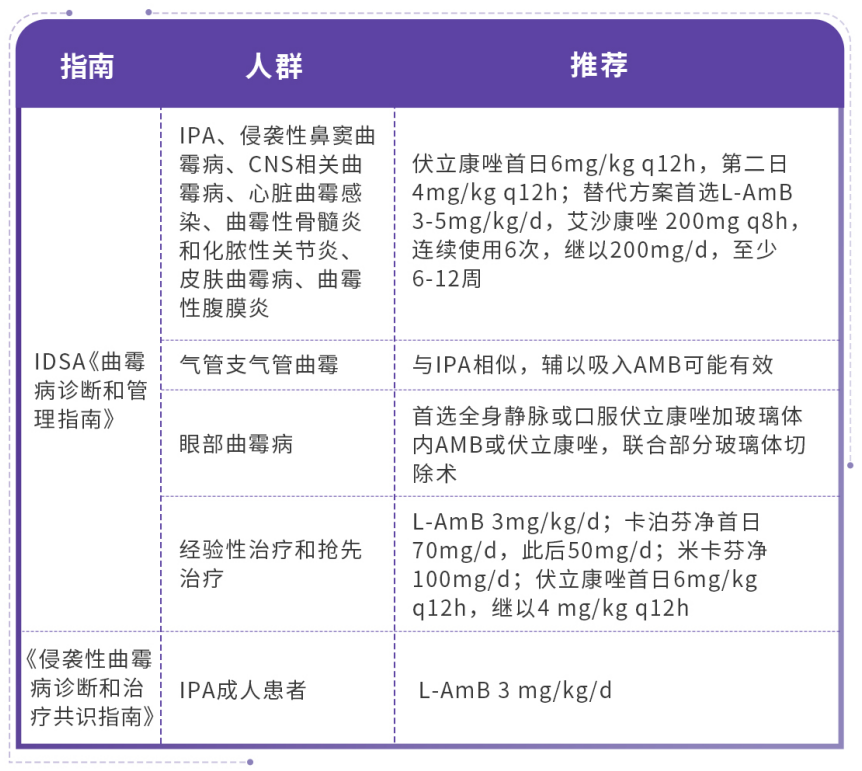
全球对唑类耐药烟曲霉的报道不断增加,目前我国唑类耐药烟曲霉的突变率为1.4%-5.6%[9]。2016年IDSA《曲霉病诊断和管理指南》推荐L-AmB作为曲霉病初始治疗以及伏立康唑效果不佳时的补救方案[10]。而澳大利亚抗真菌指南指导委员会于2021年发布的《侵袭性曲霉病诊断和治疗共识指南》[11]则将L-AmB推荐为侵袭性肺曲霉病(IPA)成人患者的一线治疗方案。
表2 指南对于曲霉病的治疗推荐[10-11]
一项美国微生物学协会发表的文章评估了烟曲霉对唑类和AMB的敏感性,发现121株烟曲霉(包括伏立康唑、泊沙康唑、伊曲康唑、艾沙康唑耐药株)对AMB、泊沙康唑、伊曲康唑、伏立康唑的敏感度分别为94.3%、86.1%、89.3%、88.5%[12]。
真菌3号:白念珠菌
超过95%的侵袭性念珠菌病(IC)由白念珠菌、耳念珠菌、近平滑念珠菌、光滑念珠菌、克柔念珠菌、热带念珠菌这6种念珠菌引起[13]。其中白念珠菌在健康人体中不会产生危害,但某些条件下可在血液(念珠菌血症)、心脏、CNS、眼睛、骨髓等部位引发IC,死亡率极高[3]。
发病率:全球念珠菌病的发病率在过去20年显著上升,从2/10万人上升到14/10万人[14],其中白念珠菌占65%-70%[15]。而CHIF-NET数据显示,我国白念珠菌菌株占比从44.9%(2009-2014年)下降到32.9%(2015-2017年),但仍高于其他念珠菌感染[14]。
死亡率:IC总死亡率为20%-50%[3]。
治疗方案和循证证据:
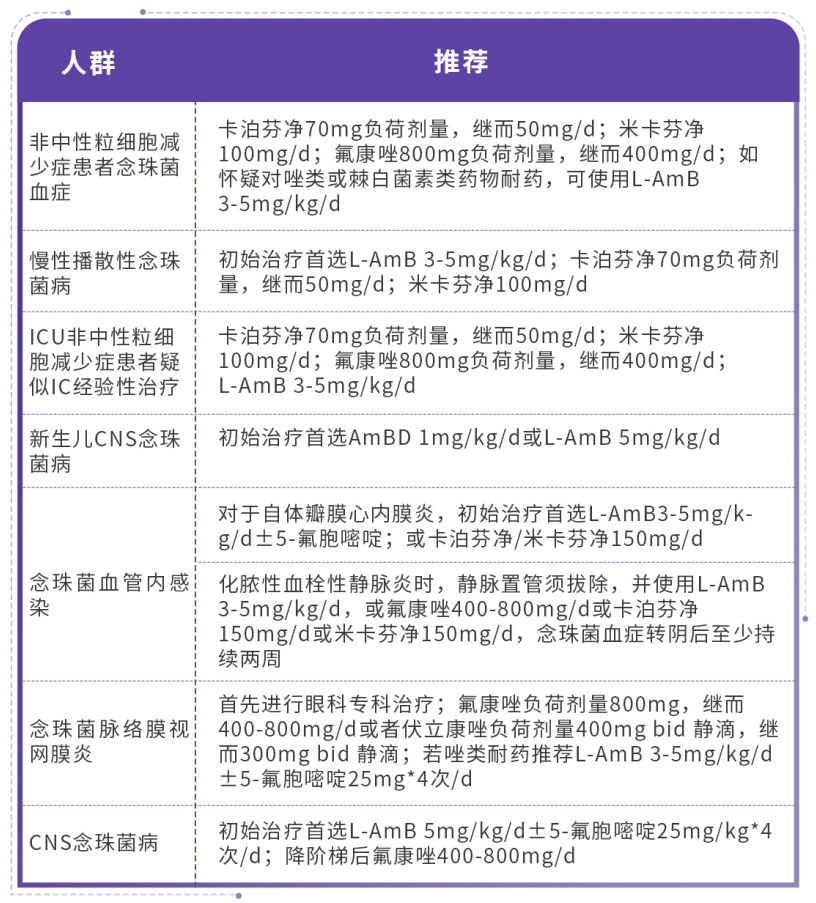
研究表明,白念珠菌对唑类药物的耐药率较高。针对IC,IDSA《念珠菌病管理临床实践指南》推荐使用棘白菌素类药物;但对于累及CNS者,该指南并不建议首选棘白菌素类药物,而是将L-AmB作为一线治疗方案[16]。
表3 IDSA指南对于IC的治疗推荐[16]
克罗地亚一项针对2018-2020年间160例念珠菌血症患者的回顾性研究分析了白念珠菌、光滑念珠菌、近平滑念珠菌对氟康唑、阿尼芬净、卡泊芬净、米卡芬净、AMB的敏感度,结果显示白念珠菌对AMB敏感度为100%,氟康唑、阿尼芬净、卡泊芬净、米卡芬净分别为96.08%、96.08%、94.12%、96.08%[17]。
真菌4号:耳念珠菌
除了白念珠菌,非白念珠菌近年来发病率也呈上升趋势。其中耳念珠菌所引起的IFD近年来在全球范围内均有报道,可引起血液(念珠菌血症)、心脏、CNS、眼睛、骨骼和内脏器官相关IC[3]。尤其是耳念珠菌引起的念珠菌血症,死亡率极高。
发病率:由于缺乏研究,无法评估全球年发病率。日本于2009年最先报道耳念珠菌病例,我国则最早于2018年由北京大学王辉教授团队报道耳念珠菌病例[18]。
死亡率:耳念珠菌相关IC的总死亡率为29%-53%[3]。
治疗方案和循证证据:
同白念珠菌(可参考表3),常用药物包括棘白菌素类药物、唑类药物、AMB。但耳念珠菌对唑类耐药情况较为严重,尤其是对氟康唑,耐药率高达87%-100%。
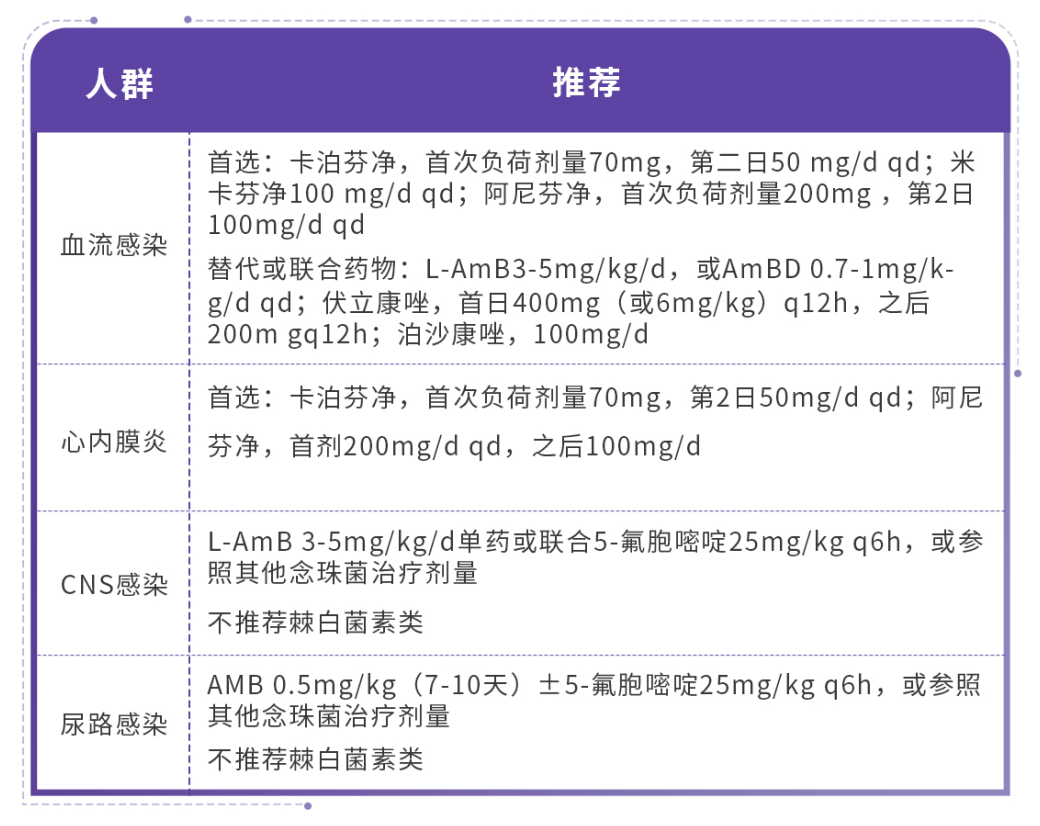
此外,2020年中华医学会检验分会临床微生物学学组发布了《成人耳念珠菌感染诊治防控专家共识》[18],该共识由王辉教授等人牵头撰写,其中推荐在对棘白菌素无反应的情况下,可单用或联用L-AmB进行治疗,且对于CNS感染,推荐首选L-AmB。
表4 《成人耳念珠菌感染诊治防控专家共识》耳念珠菌病治疗推荐[18]
有研究提示,米卡芬净是针对耳念珠菌最有效的棘白菌素类药物[19]。但对于CNS和尿路相关耳念珠菌病,暂不推荐棘白菌素类药物。
安家人有话说
目前全球IFD发病率呈上升趋势,WHO FPPL关键优先级中的4种真菌病原体死亡率均较高。L-AmB由于耐药率低、临床治疗效果可观,或是用于初始或补救治疗的优先选择,目前也得到各项指南的推荐。那么除了以上菌种,还有哪些真菌值得我们注意?下期,我们将继续解读这份WHO真菌病原体清单中的高度优先级菌种档案,敬请期待!
参考文献
[1] 余进,刘伟,陈伟,张晓梅,万喆,王爱平,李若瑜.关于重症新型冠状病毒肺炎继发侵袭性真菌感染实验室诊治建议[J].中国真菌学杂志,2020,15(01):1-5.
[2] Chiurlo M, Mastrangelo A, Ripa M, Scarpellini P. Invasive fungal infections in patients with COVID-19: a review on pathogenesis, epidemiology, clinical features, treatment, and outcomes. New Microbiol. 2021;44(2):71-83.
[3] WHO fungal priority pathogens list to guide research, development, and public health action
[4] Bongomin F, Gago S, Oladele RO, Denning DW. Global and Multi-National Prevalence of Fungal Diseases-Estimate Precision. J Fungi (Basel). 2017;3(4):57. Published 2017 Oct 18.
[5] 刘正印, 李若瑜, 张文宏,等. 隐球菌性脑膜炎诊治专家共识[J]. 中华内科杂志, 2018, 57(5):7.
[6] Perfect JR, Dismukes WE, Dromer F, et al. Clinical practice guidelines for the management of cryptococcal disease: 2010 update by the infectious diseases society of america. Clin Infect Dis. 2010;50(3):291-322.
[7] Guidelines for The Diagnosis, Prevention and Management of Cryptococcal Disease in HIV-Infected Adults, Adolescents and Children: Supplement to the 2016 Consolidated Guidelines on the Use of Antiretroviral Drugs for Treating and Preventing HIV Infection. Geneva: World Health Organization; March 2018.
[8] Jarvis JN, Lawrence DS, Meya DB, et al. Single-Dose Liposomal Amphotericin B Treatment for Cryptococcal Meningitis. N Engl J Med. 2022;386(12):1109-1120
[9] 徐媛, 陈敏, 廖万清. 中国侵袭性曲霉菌病流行病学现状[J]. 中国真菌学杂志, 2018, 13(1):4.
[10] Thomas F Patterson,et al.Practice Guidelines for the Diagnosis and Management of Aspergillosis: 2016 Update by the Infectious Diseases Society of America.Clin Infect Dis. 2016 Aug 15;63(4):e1-e60.
[11] Douglas AP, Smibert OC, Bajel A, et al. Consensus guidelines for the diagnosis and management of invasive aspergillosis, 2021. Intern Med J. 2021;51 Suppl 7:143-176.
[12] Dellière S, Verdurme L, Bigot J, et al. Comparison of the MICs Obtained by Gradient Concentration Strip and EUCAST Methods for Four Azole Drugs and Amphotericin B against Azole-Susceptible and -Resistant Aspergillus Section Fumigati Clinical Isolates. Antimicrob Agents Chemother. 2020;64(3):e01597-19. Published 2020 Feb 21.
[13] McCarty TP, White CM, Pappas PG. Candidemia and Invasive Candidiasis. Infect Dis Clin North Am. 2021;35(2):389-413.
[14] 张欠欠, 封小川, 张凯玄,等. 白念珠菌对临床常用抗真菌药物耐药机制研究进展[J]. 中国真菌学杂志, 2022, 17(3):4.
[15] 中国成人念珠菌病诊断与治疗专家共识组. 中国成人念珠菌病诊断与治疗专家共识[J]. 中华内科杂志, 2020, 59(1):13.
[16] Pappas PG, Kauffman CA, Andes DR, et al. Clinical Practice Guideline for the Management of Candidiasis: 2016 Update by the Infectious Diseases Society of America. Clin Infect Dis. 2016;62(4):e1-e50.
[17] Marekovi? I, Ple?ko S, Rezo Vranje? V, Herljevi? Z, Kuli? T, Jandrli? M. Epidemiology of Candidemia: Three-Year Results from a Croatian Tertiary Care Hospital. J Fungi (Basel). 2021;7(4):267. Published 2021 Mar 31.
[18] 宁永忠. 成人耳念珠菌感染诊治防控专家共识[J]. 临床检验杂志, 2020, 38(8):7.
[19] Milena Kordalewska,et al.Understanding Echinocandin Resistance in the Emerging Pathogen Candida auris.Antimicrob Agents Chemother. 2018 May 25;62(6):e00238-18.
往期推荐
(来源:吉智医)
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。

责任编辑:彭伟彬
相关搜索: 真菌