- 首页 > 正文
依拉环素助力ICU应对细菌耐药威胁——第六届CCCRF&CSICT大会云顶新耀卫星会撷英
感染医线 发表时间:2023/4/29 10:26:58
/ 编者按 /
重症监护室(ICU)是反映当地细菌耐药情况的重要窗口。在细菌耐药形势日趋严峻,尤其是碳青霉烯耐药革兰阴性菌(CRO)检出率居高不下、抗菌治疗药物十分有限的情况下,如何进行ICU患者耐药菌感染的风险识别、合理抗菌治疗,是临床医生思考和关注的焦点。在近日举行的第六届中国危重病医学研究论坛&第六届中国重症治疗技术大会(6th CCCRF&CSICT)的“云顶新耀卫星会”上,专家们深入讨论了我国ICU抗感染治疗的困境和突破,尤其是全球首个氟环素类抗菌药依拉环素,为ICU多重耐药菌感染患者带来了新的治疗选择。
本次卫星会由首都医科大学附属北京世纪坛医院周建新教授、河北医科大学第四医院胡振杰教授担任会议主席。周教授和胡教授在开场致辞中表示,多重耐药革兰阴性菌(MDR-GNB)特别是CRO已成为威胁人类健康的重要病原菌,对ICU患者带来严重的疾病负担和死亡风险,亟需开发新的抗菌治疗药物应对日趋严峻的耐药问题。希望通过本次会议的分享和讨论,能够对ICU耐药菌感染的诊疗带来更多启示,并对即将进入我国临床实践的首个氟环素类药物依拉环素的临床应用带来更多指导。
随后,新疆医科大学第一附属医院于湘友教授带来了“ICU抗感染治疗的困境和突破”的主旨报告;中国医学科学院北京协和医院隆云教授带来了“ICU多重耐药菌感染的治疗新选择——全球首个氟环素类抗菌药依拉环素”的主旨报告。

于湘友教授:
ICU抗感染治疗的困境和突破
困境:多重耐药菌对重症感染的挑战
抗微生物耐药(AMR)已经成为人类健康的重大威胁。据《柳叶刀》报道,2019年全球由AMR直接和间接导致的死亡人数分别达127万和495万,其中下呼吸道、血流、腹腔耐药菌感染等ICU常见感染部位约占78.8%;尤其需要注意的是,在导致死亡前6位的耐药菌中,有5个是革兰阴性菌耐药菌(大肠杆菌、肺炎克雷伯菌、肺炎链球菌、鲍曼不动杆菌和铜绿假单胞菌)。因此,也有专家认为,多重耐药或广泛耐药(MDR/XDR)革兰阴性菌引起的呼吸道感染,有可能成为“另一场大流行”(Another pandemic)。
在革兰阴性耐药菌中,碳青霉烯耐药革兰阴性菌(CRO),尤其碳青霉烯耐药肠杆菌(CRE)和碳青霉烯耐药鲍曼不动杆菌(CRAB)受到全球重点关注,CRE和CRAB已经被世卫组织(WHO)列为“关键病原体”(Critical pathogens),被美国疾控中心(CDC)列为“紧迫威胁”(Urgent threats)。此类感染的临床检出率居高不下,导致了严重的疾病负担。

△CRAB和CRE是美国CDC和世卫组织重点关注的耐药菌
国际前瞻性队列PANORAMA研究显示,CRO可使院内死亡率增加75%,出院存活率降低39%,住院时间延长3.7天。有荟萃分析提示,相较于碳青霉烯敏感肠杆菌(CSE),CRE患者的不同类型死亡风险更高,其中ICU死亡率增加8.3%(58.83% vs 50.50%),ICU 30天死亡率增加17.9%(28.90% vs 11.00%)。我国的多中心研究也显示,与敏感菌相比,CRO感染显著延长住院时间、增加住院费用和死亡率。
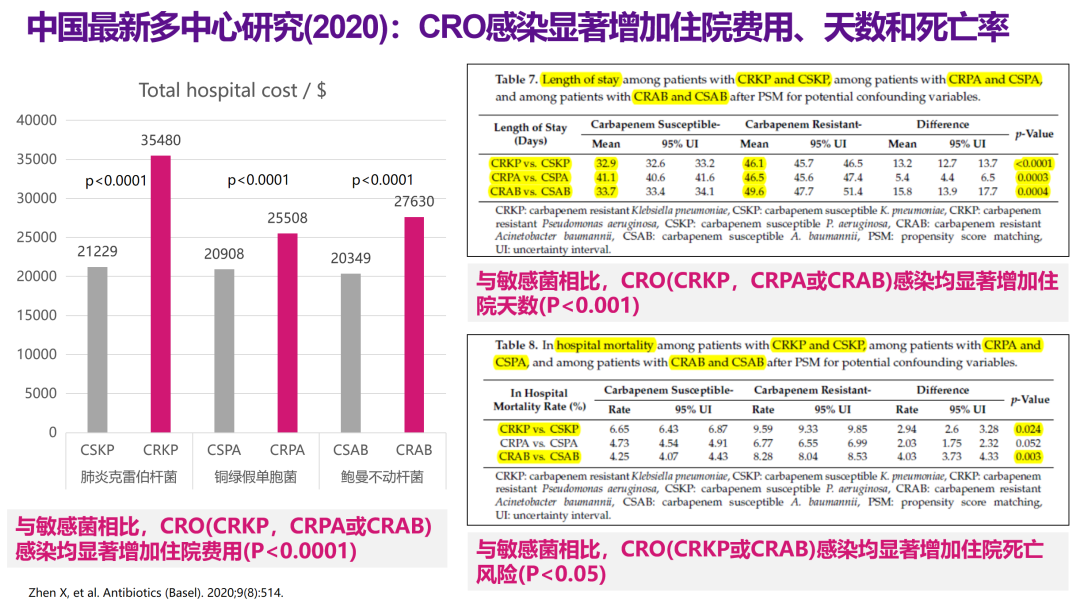
△国内多中心研究显示CRO感染与住院时间延长、住院费用增加和死亡率增加相关
在CRO流行病学方面,我国CRE(5%~52%)和CRAB(10%~90%)的检出率处于高位,远高于北美、拉丁美洲地区;中国细菌耐药监测网(CHINET)数据则显示,近年来CRO检出率呈上升趋势,尤其是碳青霉烯耐药肺炎克雷伯菌(CRKP)保持在20%以上,CRAB维持在70%以上,而碳青霉烯耐药铜绿假单胞菌(CRPA)呈缓慢下降趋势。全国血流感染细菌耐药监测联盟(BRICS)的数据同样显示CRO是我国2014~2019年血流感染(BSI)的主要原因,其中CRKP的检出率从7.0%显著增加至19.6%。
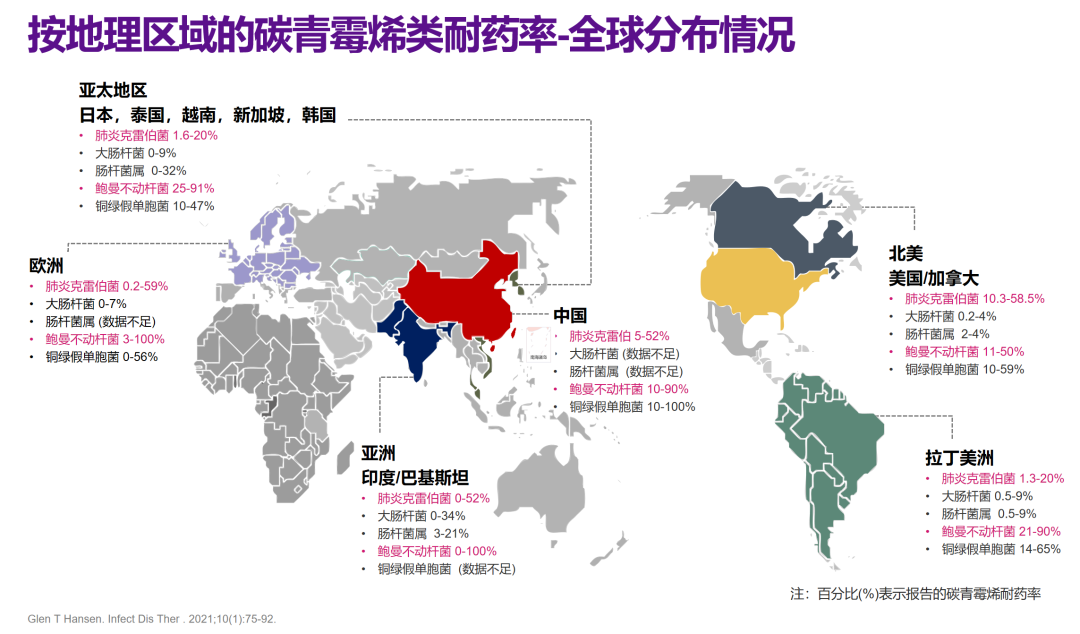
△按地理区域的碳青霉烯类耐药菌全球分布情况
指南:对CRAB/CRE的诊治建议
于湘友教授指出,ICU患者受到环境、侵袭性操作、宿主免疫功能差等多方面因素影响,重症感染和死亡风险高。不恰当的经验性治疗、细菌毒力、抗菌药毒副作用是加剧死亡风险的重要因素。在经验性治疗中,除了需要考虑病原体流行特征、感染源、疾病程度、基础疾病等因素以外,还应考虑既往6个月内相关抗菌药敏感性,30天内抗菌药暴露情况、最有可能的病原体局部易感情况。目前,国内外权威指南对CRAB/CRE的抗菌药治疗推荐是临床用药的重要参考依据。
美国感染病学会(IDSA)2022年更新的CRAB和CRE治疗推荐中,除了国内比较熟悉的“三剑客”以外,依拉环素是为数不多的、国内可及的新型抗菌药;IDSA推荐依拉环素作为CRE感染治疗的替代方案,其活性与碳青霉烯酶的存在或类型无关。欧洲临床微生物和感染病学会(ESCMID)的MDR革兰阴性菌感染治疗指南则指出,依拉环素对革兰阴性菌的体外活性比替加环素高2倍,对CRAB的最小抑菌浓度(MIC)则比替加环素素低2~8倍。这在2022年ECCMID大会报道的全球监测数据中得到验证,依拉环素对鲍曼不动杆菌和CRAB的体外活性更好,MIC90比替加环素更低(2 vs 4 mg/L)。新近发表的中国《碳青霉烯类耐药革兰阴性菌感染诊断、治疗与防控指南》则指出,与替加环素相比,依拉环素在肺组织中的浓度更高,不良事件发生率更低,因此,依拉环素比替加环素更有优势。




△国内外权威指南对依拉环素的推荐
突破与展望:耐药革兰阴性菌领域发展的方向和展望
2015年,WHO通过《抗生素耐药性全球行动计划》,“保持新型抗菌药开发”是应对AMR的五大策略之一。近年来,围绕产碳青霉烯酶肠杆菌(CPE)耐药机制、新兴检测技术以及新药开发,成为CRO感染领域关注的热点。例如,依拉环素是新型氟环素类抗菌剂,体外对CRE显示其抗菌活性高,III期临床试验已经证实依拉环素治疗复杂腹腔内感染(cIAI)的成功率不劣于碳青霉烯类药物,且安全性更好。
于湘友教授认为,过去20年以来,基于多黏菌素的方案已成为常用的方法,尽管可能不太理想,但几乎没有替代方案;而未来20年,毒性较低的新型药物可能成为一线选择,例如新型抗菌药物依拉环素。在WHO汇总的重点抗菌药研发管线中,新型β-内酰胺抗菌药物和β-内酰胺抑制剂(β-lactam/BLI)、新型四环素、新型多粘菌素是较为常见的新药,目前国内新型氟环素依拉环素已经在近期上市,头孢吡肟/taniborbactam、SPR206等新型β-lactam/BLI和新型多粘菌素也展现良好的潜力。2022年ECCMID报道的一项研究显示,头孢吡肟-taniborbactam可覆盖ABCD类酶,对不同基因型CRE(包括碳青霉烯酶、MBL、KPC、OXA-48 like、ESBL、AmpC)均显示出较优的体外活性(敏感性约为80%~100%),对非IMP碳青霉烯酶的铜绿假单胞菌也有较好的敏感性(约为70%)。
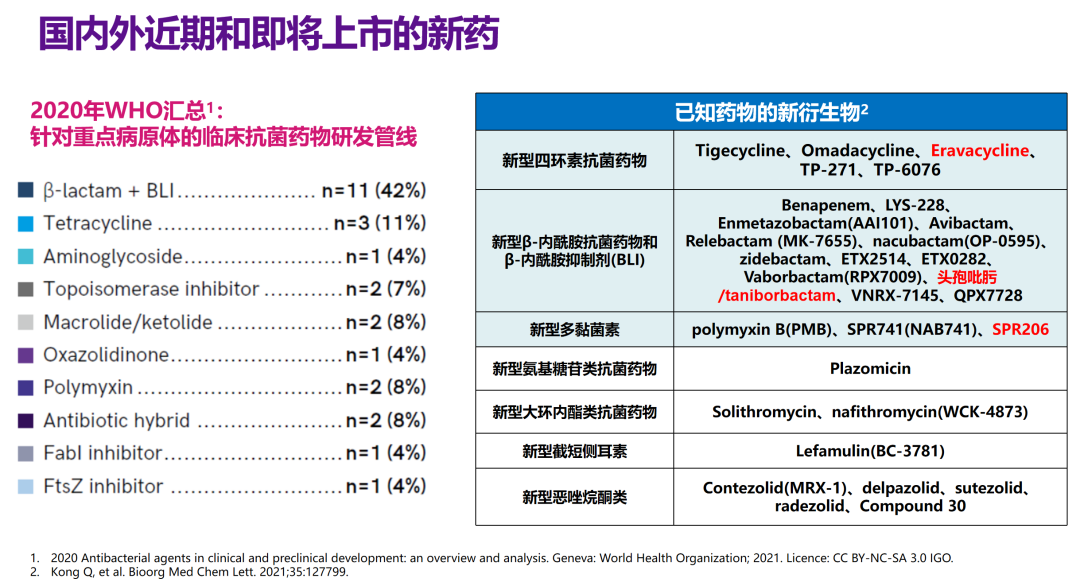
△国内外近期和即将上市的抗感染新药
总结
CRO感染患者预后不佳、死亡风险高,我国临床普遍受到CRO(包括CRE/CRKP、CRAB等)的困扰;IDSA、ESCMID以及中国CRO指南,为治疗CRO感染提供了新的指导意见,新型氟环素类药物依拉环素具有良好的应用优势;针对CRO的创新型治疗药物的探索是未来一大发展热点,依拉环素、头孢吡肟-taniborbactam、SPR206等新药是该领域极具应用前景的药物。
隆云教授:
多重耐药菌感染治疗新选—全球首个氟环素类抗菌药依拉环素的证据与指南
ICU抗感染治疗的困境
ICU感染的发生率和死亡率均较高,发表于《JAMA》杂志上的全球多中心观察性EPIC III研究显示,ICU患者的感染发生率高达54%,死亡率为30.3%;其中ICU内感染率和死亡率分别为22%和34%;呼吸道(60.10%)、腹腔(18.30%)、血流(15.20%)感染是最常见的ICU感染部位;随着ICU住院时间延长,多重耐药菌的检出率呈增加趋势,其中革兰阴性菌(67.3%)仍是ICU患者感染的主要病原体,尤其是耐药性肺炎克雷伯菌(OR 1.29)、鲍曼不动杆菌(OR 1.40)、肠球菌(OR 2.41)是ICU内感染导致死亡的独立危险因素。
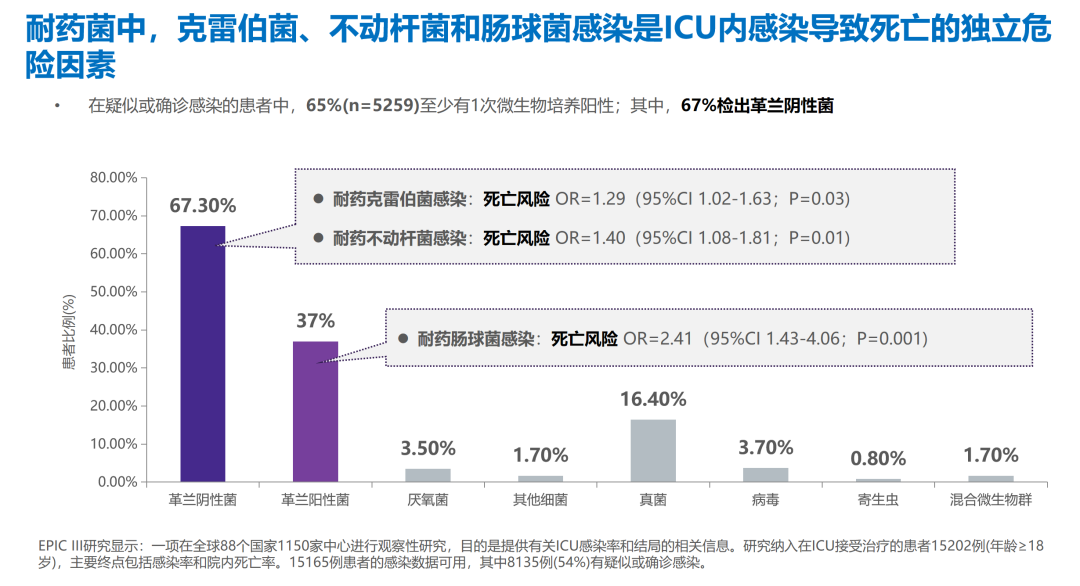
△EPIC III研究显示,耐药克雷伯菌、不动杆菌和肠球菌感染是ICU内感染导致死亡的独立危险因素
此外,CHINET监测数据显示,CRKP、CRAB检出率仍处于高位,分别约为20%和70%以上;且CRO感染与住院时间延长、费用增加和死亡率增加相关。因此,需重视CRKP、CRAB等耐药细菌感染的诊断和治疗。
MDR阴性菌感染临床治疗目标及治疗策略
对于休克或死亡风险高危的MDR菌感染患者,应尽快启动覆盖MDR菌的抗感染治疗。临床上需要仔细评估MDR菌感染的高危因素,例如既往耐药感染、合并免疫抑制因素、高龄等患者因素,近期(90天内)有抗菌药治疗、ICU住院≥5天、侵袭性操作(插管、引流等)、所在医院耐药率高等环境和医疗因素。
拯救脓毒症运动(SSC)的脓毒症/脓毒性休克指南认为,对于MDR感染高风险的成人脓毒症/脓毒性休克患者,推荐联合使用两种覆盖革兰阴性菌的抗菌药进行经验性治疗,而不是一种针对革兰氏阴性菌的抗菌药;待确定药敏结果进行目标治疗时,才进行及时的降阶梯治疗。由此可见,早期识别高危因素,及时给予广覆盖的联合抗菌治疗是MDR感染脓毒症/脓毒症休克患者的重要治疗策略。

△脓毒症/脓毒性休克指南(SSC2021)推荐MDR高危患者使用联合两种覆盖革兰阴性菌的抗菌药进行经验性治疗
依拉环素特点及在耐药时代的价值
隆云教授指出,理想的联合抗菌药应具备广谱抗菌、强效可靠、安全耐受、有协同而无拮抗作用等药物特点。全球首个氟环素抗菌药依拉环素在以上几方面的特点十分突出。
人类从1940年代发现四环素,并不断进行药物改进。天然四环素的抗菌谱广,DNA结构不稳定、易产生耐药;从第一代到第三代半合成四环素,增加了具有抗耐药活性的不同取代基,但半合成方法限制改造此类结构的发展空间。依拉环素采用全合成方法,构建D环多位点取代四环素骨架的含氟四环素,具有强抗菌活性和良好的药代动力学性质。药理学研究显示,在分子中适当地引入氟可以有效地影响构象、PKa、活性、渗透性、代谢途径和药代动力学特性。依拉环素在C9侧链上引入吡咯烷基,使其抗菌活性增强,对革兰阴性菌 [包括表达Tet(A)外排蛋白的细菌] 的最小抑菌浓度≤1μg/mL。体外研究显示,依拉环素抗菌谱广,可覆盖除铜绿假单胞菌以外的革兰阴性菌、革兰阳性菌、厌氧菌和非典型病原体,对CREC、CRKP、CRAB的MIC90均比替加环素低1倍以上;而且可以覆盖不同酶型的CRE,包括KPC、NDM、OXA-48、AmpC。
.png)
.png)
.png)
.png)
△全球首个氟环素类抗菌药依拉环素的药物结构、体外活性
值得注意的是,体外研究显示,依拉环素联合其他抗菌药物用于CRE和CRAB,可产生良好的协同作用:(1)针对CREC,依拉环素与所有实验药物在90%及以上的菌株中展示协同和相加作用;(2)针对CRKP,依拉环素可与除亚胺培南和环丙沙星以外的其他实验药物在100%的菌株中展示出协同和相加作用;(3)针对CRAB,依拉环素可与除头孢哌酮舒巴坦外其他实验药物在95%及以上的菌株中展示出协同和相加作用。还有研究显示,使用当前标准剂量下的依拉环素,在不同fAUC:MIC时均可获得较高的临床成功率,fAUC:MIC≥1.87和<1.87时,临床成功率分别为100%和80%。此外,依拉环素的体内分布广泛,肺组织暴露量高于血浆暴露量;且肾功能受损患者无需调整剂量;药物相互作用也相对比较少。因此,无论从广谱、强效、安全可耐受,还是具有协同作用等药物特征来看,依拉环素是理想的联合抗菌药选择。
.png)
.png)
.png)
.png)
△体外研究显示依拉环素联合治疗具有良好的协同作用;以及fAUC:MIC可作为预测依拉环素疗效的PK/PD参数
依拉环素的国际III期IGNITE 1、IGNITE 4等研究已经证实其治疗cIAI非劣于碳青霉烯类,而且在安全性和耐受性方面优势更突出;并在多项真实世界研究中得到验证。2020年ID Week大会报道的一项美国165例患者的真实世界研究显示,依拉环素治疗的30天生存率为80%,值得注意的是,该研究中93%的患者使用联合治疗,感染源涵盖了骨和关节、腹腔内、原发性菌血症、呼吸道感染、皮肤和软组织感染及其他或未知感染;病原菌除了有革兰阴性和阳性菌以外,还有厌氧菌、分枝杆菌属,表明真实世界中依拉环素的应用场景非常广泛,疗效和安全性良好。目前,依拉环素已经获得IDSA革兰阴性菌指南、ESCMID MDR阴性菌指南、中国CRO防控指南等国际权威指南的推荐。
.png)
.png)
.png)
.png)
△一项依拉环素真实世界研究及国内外指南共识的推荐
总结
ICU感染发生率和死亡率高,尤其是CRO感染造成的威胁很严重。对于MDR病原菌感染的高危患者,需尽快启动覆盖MDR菌的抗感染治疗以降低死亡率。依拉环素是首个氟环素类抗菌药,抗菌谱广,抗菌活性强、组织浓度高,且安全性良好,是MDR菌经验性抗感染治疗的基石;真实世界中,应用于耐药菌感染的疗效和耐受性良好,且有更加广泛的应用场景;目前依拉环素已被国内外指南共识所推荐。
专家讨论
在周建新教授、胡振杰教授主持下,郑州大学第一附属医院孙荣青教授、广州医科大学附属第一医院黎毅敏教授、首都医科大学附属北京朝阳医院李文雄教授、华中科技大学同济医学院附属同济医院李树生教授、重庆医科大学附属第一医院周发春教授以及于湘友教授、隆云教授进入讨论环节,围绕ICU中MDR-GNB/CRO感染风险患者的风险识别和抗感染治疗策略、依拉环素治疗MDR细菌感染的临床价值、抗菌药物带量采购(VBP)下的ICU抗感染治疗等话题展开讨论。

ICU中MDR-GNB/CRO感染风险患者的风险识别和抗感染治疗策略
MDR-GNB/CRO感染可延长患者住院时间、增加住院费用和死亡风险。专家们认为首先需要对ICU患者进行全面的感染风险评估,主要包括以下几方面:一是宿主状态,例如患者是否为高龄、严重基础疾病、器官功能不全、合并免疫抑制因素等;二是治疗情况,既往是否有耐药菌感染(例如90天内的抗菌治疗史)、侵入性操作等;三是感染部位,不同感染部位的致病菌有所差异,预后也不同,抗菌药物的血浆和组织分布也不尽相同。
ICU的重症患者可出现多部位、多重耐药菌感染,抗菌药的选择需要个体化决策。总体上,低危患者可选择高效的单药治疗,高危患者可考虑联合用药;并通过mNGS、联合药敏试验等检测手段的完善(包括区分定植菌还是致病菌),指导临床更加快速、准确地用药。依拉环素的抗菌谱广、组织浓度高,与其他抗菌药可发挥协同作用,是理想的联合用药选择。专家们表示,从基础研究到临床试验、真实世界研究,依拉环素都积累丰富的循证医学证据,为MDR-GNB/CRO感染治疗增加了新的武器,期待上市可及后能够扩大应用范围,在真实世界中进一步验证依拉环素的疗效和安全性。
依拉环素治疗MDR细菌感染的临床价值
依拉环素是全球首个氟环素类抗菌药物,药物改构使得依拉环素具备以下优势。一是抗菌谱广,体外研究显示能够覆盖革兰阴性菌(铜绿假单胞菌除外)、革兰阳性菌、厌氧菌和非典型菌,对临床常见的产ESBL菌、CRE、CRAB、VRE、MASA等耐药菌均有活性。二是抗菌活性强、联合应用有协同作用,体外药敏试验显示,依拉环素对碳青霉烯类耐药的大肠埃希菌、肺炎克雷伯菌和鲍曼不动杆菌的MIC90比其他抗菌药物低1~2倍以上。对CRE和CRAB的联合药敏研究显示,依拉环素与多种药物显示出协同作用。三是组织浓度高,动物研究显示其在绝大多数部位(包括腹部、心肺、骨、脑等)都能达到靶组织浓度。
目前,依拉环素已经获得IDSA、ESCMID和中国CRO指南等国内外权威指南一致推荐;在欧美、新加坡和中国香港获批上市后积累了丰富的真实世界数据。专家们对依拉环素的上述药物优势给予肯定,同时也指出依拉环素的安全性优势,尤其是依拉环素联合用药具有协同作用,有助于实现“1+1>2”的效果,未来依拉环素将成为多重耐药菌感染经验性治疗的基石。
抗菌药物带量采购(VBP)下的ICU抗感染治疗
集采对抗感染治疗最明显的影响是可能导致某类药物的使用强度(DDD)增加,药物过度暴露是导致ICU患者耐药菌感染增加的重要原因。一方面是要通过合理用药等抗生素管理措施来降低DDD、延长药物使用寿命,这个过程中需要医生具有高度的社会责任感;另一方面期待更多新药为临床带来更加多元化的选择,如依拉环素的的获批上市,针对CRO具有良好的协同作用,抗菌谱广、活性高、组织浓度高等特征也支持其作为联合用药的选择。

精彩推荐
(来源:《感染医线》)
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。

责任编辑:彭伟彬
相关搜索: 依拉环素