- 首页 > 正文
逄崇杰教授:WHO更新2024年细菌类重点病原体目录与我国抗击耐药细菌感染的行动
感染医线 发表时间:2024/7/3 17:11:22
编者按:目前在感染性疾病的诊疗中,抗微生物药物耐药是重大难题之一,多重耐药、泛耐药菌导致的感染常常面临无药可用的境地,致死率、致残率较高。2024年5月,世界卫生组织在2017年版本基础上,更新了2024年细菌类重点病原体目录(2024 WHO BPPL),为开发新的和必要的治疗方法以阻止抗微生物药物耐药性传播提供指导[1]。通过抗菌药物临床使用专项整治和持续抗菌药物管理工作,我国细菌耐药问题得到了一定控制和改善。在2024年天津感染性疾病学术会议上,天津医科大学总医院感染科逄崇杰教授介绍了2024 WHO BPPL的更新要点,并阐述了我国应对耐药微生物感染严峻形势的策略与行动。
01
WHO 2024年细菌类重点病原体目录的更新要点
2024 WHO BPPL纳入了15种耐药细菌,依照重要性分为关键、高度和中度优先级(图1)。

图1 2024 WHO BPPL
与2017年版的目录相比,2024 WHO BPPL在以下方面进行了更新(图2):
1. 删除了2017年目录中包含的5种病原体-抗生素组合,包括第三代头孢菌素耐药普罗维登斯菌属、克拉霉素耐药幽门螺杆菌、氟喹诺酮耐药弯曲菌、耐万古霉素葡萄球菌(VRSA)和青霉素不敏感肺炎链球菌;
2. 增加了4种新组合,包括利福平耐药结核分枝杆菌、耐大环内酯类A群链球菌、耐青霉素B群链球菌和耐大环内酯类肺炎链球菌;
3. 耐第三代头孢菌素肠杆菌被单列为关键优先级重点病原体中的独立项目;
4. 耐碳青霉烯类药物铜绿假单胞菌感染从关键优先级变为高度优先级。
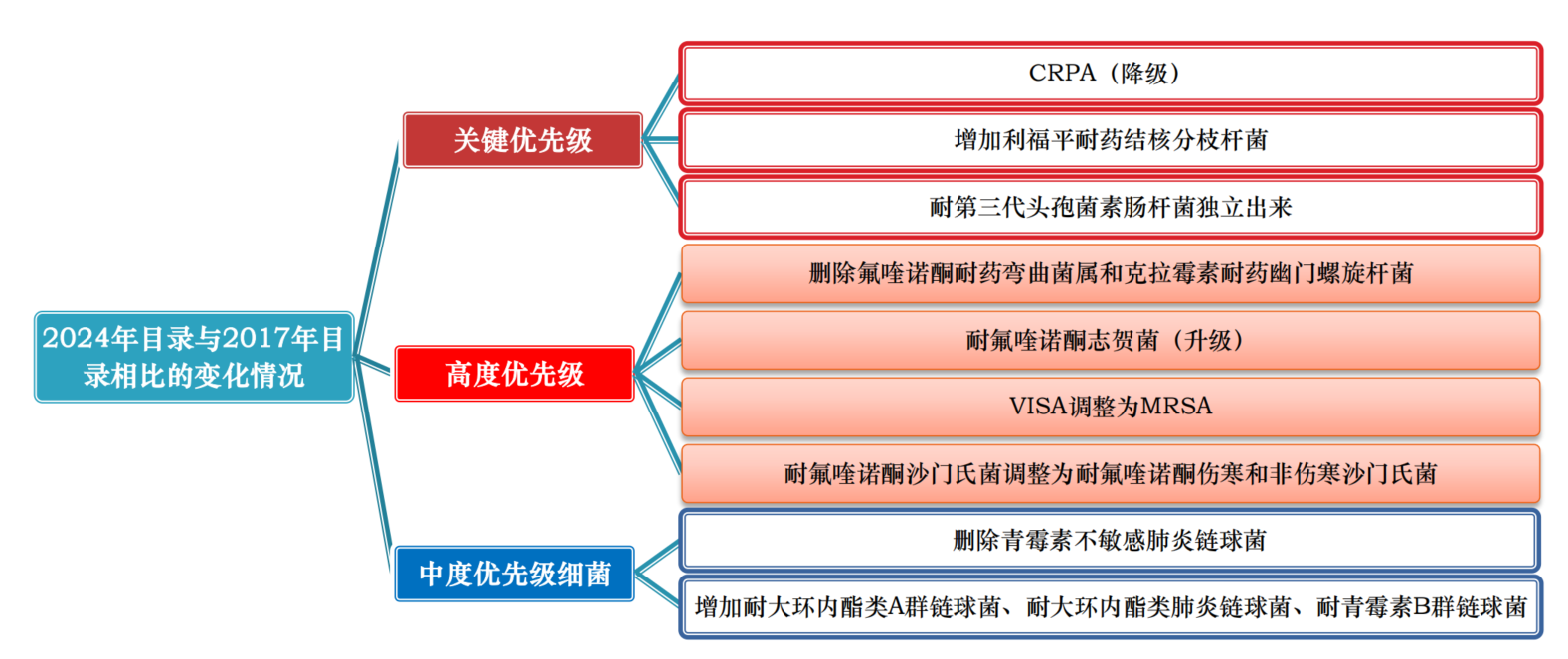
图2. 2024年目录与2017年目录相比的变化
关键优先级细菌
耐碳青霉烯类鲍曼不动杆菌(CRAB)是全球五大病原体之一。自2017年BPPL将CRAB列为关键病原体以来,尚未有新药对产生金属β-内酰胺酶(ESBL)的CRAB菌株有效。
耐碳青霉烯类肠杆菌(CRE)和耐第三代头孢菌素肠杆菌(3GCRE)继续在BPPL排名中名列前茅。这些病原体由于其广泛流行和耐药,在所有耐多药革兰氏阴性菌中造成的负担估计最高。CRE引起各种感染综合征,这些感染在全球造成了重大负担,治疗选择有限,主要原因是抗生素耐药率高。
此次更新为3GCR-E引入了一个独特的分类,强调需要有针对性的政策和干预措施来应对这一新出现的威胁。产ESBL的肠杆菌的估计负担很高。将与3GCR-EC相关的血流感染纳入第一个联合国可持续发展目标,凸显了其重大负担。
耐利福平结核分枝杆菌已被列为本次更新的关键优先事项,因其对药敏结核病在诊断、治疗、临床管理及公共卫生应对上带来重大额外挑战。全球范围内,检测利福平及多种抗结核药物耐药性的能力受限。治疗利福平耐药结核病的方案昂贵且毒性高,导致患者失访率高、治愈率低。尽管新治疗方案有望改善,但贝达喹啉等新药耐药性的出现及有限的治疗选择仍是挑战。耐药结核病患者家庭面临巨大的经济压力,82%的受影响家庭面临灾难性成本。2022年全国共报告肺结核患者56万例,肺结核报告发病率为9.8/10万,发现利福平耐药肺结核患者9490例,占比53/万[2]。
高度优先级细菌
在2024年的更新中,耐碳青霉烯铜绿假单胞菌(CRPA)已从“关键”优先级降至“高度”优先级。部分原因是研究结果表明至少在一个WHO区域发现了全球耐药性的潜在下降。
耐甲氧西林金黄色葡萄球菌(MRSA)保持其在BPPL高优先病原体类别中的地位,与其高估计负担一致。MRSA是最普遍的耐药病原体之一,已被确定为全球卫生保健相关感染和社区获得性感染的主要原因之一。
此外,WHO最新的病原体名录反映了对“社区”病原体的认识显著提高,表明它们对治疗的耐药性日益增强,并造成了巨大负担,包括:耐氟喹诺酮伤寒沙门氏菌、耐氟喹诺酮非伤寒沙门氏菌、耐氟喹诺酮志贺菌、耐万古霉素屎肠球菌、耐第三代头孢菌素和/或耐氟喹诺酮淋病奈瑟菌。
耐氟喹诺酮伤寒沙门氏菌在本次更新中被归入高度优先级。中国细菌耐药监测网(CHINET)2022年数据显示,其对环丙沙星和头孢曲松的耐药率分别为19.7%和13.6%。
耐氟喹诺酮非伤寒沙门氏菌在本次更新中也被列入高度优先级。虽然在临床表现和疾病负担方面与伤寒沙门氏菌不同,但氟喹诺酮耐药非伤寒沙门氏菌因其耐药性而成为全球关注的主要问题。中国CHINET 2022数据显示,肠伤寒沙门氏菌耐药率环丙沙星4.7%,头孢曲松20.7%;鼠伤寒沙门氏菌分别为7.6%和28.6%,但对氨苄西林的耐药率均超过80%。
耐氟喹诺酮志贺菌属在BPPL2024年更新中从“中等”优先级升至“高度”优先级。志贺氏菌病是所有年龄组腹泻死亡的第二大常见原因。福氏志贺氏菌和宋内氏沙门氏菌是导致胃肠道感染的两种最常见的细菌。两者都主要通过粪口途径传播,并且对包括氟喹诺酮类药物的耐药性均不断增加。在城市地区和特定社区环境中,男男性行为者中由耐多药志贺氏菌菌株引起的疫情显著增加,表明抗菌素耐药性趋势发生了变化。
中度优先级细菌
更新后的BPPL还包括另外3种值得注意的补充:耐大环内酯类A群链球菌、耐青霉素B群链球菌和耐大环内酯类肺炎链球菌。
肺炎每年导致300多万人死亡,其中肺炎链球菌是主要原因。肺炎链球菌抗生素耐药性的出现使治疗策略复杂化,进一步加剧了抗击肺炎影响的挑战。CHINET 2023年数据显示,2043株A群链球菌对克林霉素和红霉素的耐药率分别高达90.1%和92%;7321株B群链球菌对左氧氟沙星、克林霉素和红霉素耐药率分别为45.2%、61.5%和75.7%;9990株青霉素敏感肺炎链球菌(PSSP)儿童对复方磺胺甲恶唑、克林霉素和红霉素的耐药率分别高达62.9%、94.4%和98.4%。2022年全国耐红霉素肺炎链球菌(ERSP)红霉素耐药肺炎链球菌检出率高达96.3%。
02
我国应对耐药微生物感染的行动与策略
应对严峻微生物耐药形势,我国高度重视。2022年10月28日,13部委联合印发遏制微生物耐药国家行动计划(2022-2025年)明确总体要求、八项任务、九项指标。总体上,通过抗菌药物临床使用专项整治和持续性的抗菌药物管理工作,我国的细菌耐药问题得到了一定的控制和改善。在全球抗微生物药物耐药性国家行动计划NAPs中总体得分64分,在114个国家中排名第22[3]。
我国当前微生物耐药的主要问题体现在以下方面,包括微生物耐药加剧、药物研发缓慢、耐药防控水平存在地区和机构之间的差异、临床不合理用药依然较为突出。为应对上述问题和挑战,国家卫生健康委抗菌药物临床应用于耐药评价专家委员会制定抗微生物药物管理政策,加强抗微生物药物应用的科学管理,旨在促进医疗机构管理水平提升。在“同一健康”框架下开展数据共享、部门联动,建立覆盖“动物-食物-环境-人”全链条的微生物耐药的监测、风险评估和预警系统,科技赋能,完善环境健康风险调查、干预及管理体系(图3)。

图3.“同一健康”框架下的数据共享、部门联动体系
03
小结
不同国家、不同地区耐药形势不同,WHO细菌类重点病原体目录要结合具体国情看待。我国的细菌耐药问题得到了一定的控制和改善。关键优先级细菌在我国也是严重问题;高度优先级细菌中,CRPA和MRSA在我国均呈下降趋势,耐万古霉素肠球菌(VRE)总体分离率不高,耐氟喹诺酮沙门氏菌和贺菌属分离率不高,但应关注;中度优先级细菌,特别是大环内酯耐药链球菌、肺炎球菌应高度关注;未列入目录的耐氟喹诺酮大肠埃希菌在我国需要关注。因此,有必要制定我国特点的细菌、真菌重点病原体目录。
▌参考文献:
1.https://www.who.int/publications/i/item/9789240093461
2.中国抗微生物药物管理和耐药现状报告,2023
3.Lancet Infect Dis 2023, 23: 706–18

逄崇杰 教授
天津医科大学总医院感染科
天津医科大学总医院感染科主任,天津医科大学总医院内科学教研室副主任,主任医师,硕士研究生导师
兼任中华医学会细菌感染与耐药防治分会委员,中华预防医学会医院感染控制分会委员、中国研究型医院学会感染性疾病循证与转化专业委员会常务委员、天津市预防医学会医院感染控制分会主任委员、天津市医学会感染病学分会副主任委员、天津市医师协会感染科医师分会第二届委员会副会长、医学参考报微生物与感染专刊副主编等职,国家卫生健康委抗菌药物临床应用与细菌耐药评价专家委员会工作组、真菌病监测网专家委员会和感染控制专家组成员
长期从事不明原因发热、感染性疾病和耐药细菌、真菌感染诊疗抗菌药物临床使用会诊与管理、医院感染控制方面工作
来源:《感染医线》
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。

责任编辑:彭伟彬
相关搜索: 细菌