- 首页 > 正文
赵立波教授:国内外抗感染药物TDM实践进展丨IDSC 2024
感染医线 发表时间:2024/8/8 17:40:48
编者按:抗菌药物在临床治疗中占据举足轻重的地位,其对控制由细菌、支原体、衣原体等多种病原微生物引起的感染性疾病至关重要。然而,不合理的抗菌药应用可导致耐药性增加和抗感染治疗失败,治疗药物监测(TDM)在抗菌药物的临床应用中显得尤为重要。近期在南京举行的中国医药教育协会感染疾病专业委员会第十届学术大会(IDSC 2024)上,北京大学第三医院赵立波教授系统介绍了国内外抗感染药物TDM实践进展,包括模型引导精准用药(MIPD)、新型抗微生物药物研发以及新型监测技术的探索和应用。
01
模型引导精准用药(MIPD)
MIPD 及其辅助决策系统
MIPD的建模与模拟技术,基于数学与统计学原理,融合药物研发和临床应用数据,实现对药物治疗结果的定量评估。其核心模型主要包括PopPK(群体药动学)、PK/PD(药动学/药效学)、PBPK(生理药动学)、人工智能、QSP(定量系统药理学)、MBMA(基于模型的荟萃分析)、虚拟双胞胎以及药物经济学模型等,这些各具特色,共同推动MIPD的发展。
在临床决策支持系统(CDSS)领域,群体PK/PD模型因其成熟性与广泛应用性成为主流。然而,尽管现有软件如NONMEM、Phoenix NLME、Lixoft、MATLAB等具备强大的建模与计算能力,其操作复杂性和专业性限制了其在临床医生和药师中的普及。为应对这一挑战,国内外学者与机构积极研发各类CDSS,涵盖计算机平台、网页平台及移动设备应用(APP)等多种形式,旨在提高系统的易用性和可及性。
赵立波教授以万古霉素TDM与个体化给药平台为例,介绍了CDSS的最新进展。万古霉素主要用于治疗革兰阳性球菌感染,特别是针对耐甲氧西林金黄色葡萄球菌(MRSA)感染,被视为此类耐药菌株感染的首选治疗药物。万古霉素的药代动力学过程个体间差异明显,某些患者可能出现肾毒性、耳毒性等副作用,因此在使用时需根据TDM结果精确调整剂量。北京大学第三医院药学部翟所迪教授团队何娜博士等研究者对应用于万古霉素的不同个体化给药软件/网页的适用性、预测准确度等方面进行了综合比较,得出以下结论:不同个体化给药网页/软件适用的临床情境有较大的差异,Bestdose、PharmVAN、Doseme、Nextdose和PrecisePK的临床适用性更广;个体化给药网页/软件在设计初始剂量时的预测准确性整体偏低;在对第一个血药浓度点进行TDM的基础上,后续给药方案的预测准确性大幅提高;预测能力较好的软件/网页包括PharmVAN、Bestdose、Nextdose和PrecisePK。总体来说,北京大学第三医院推出的万古霉素TDM与个体化给药平台PharmVAN以公益性为基础,临床适用性广、预测准确性好。
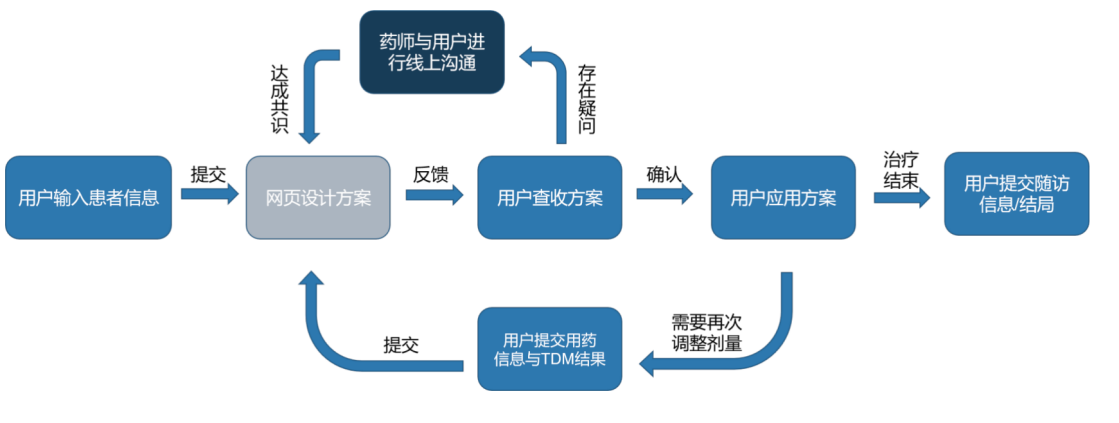
图1. 万古霉素TDM与个体化给药平台PharmVAN
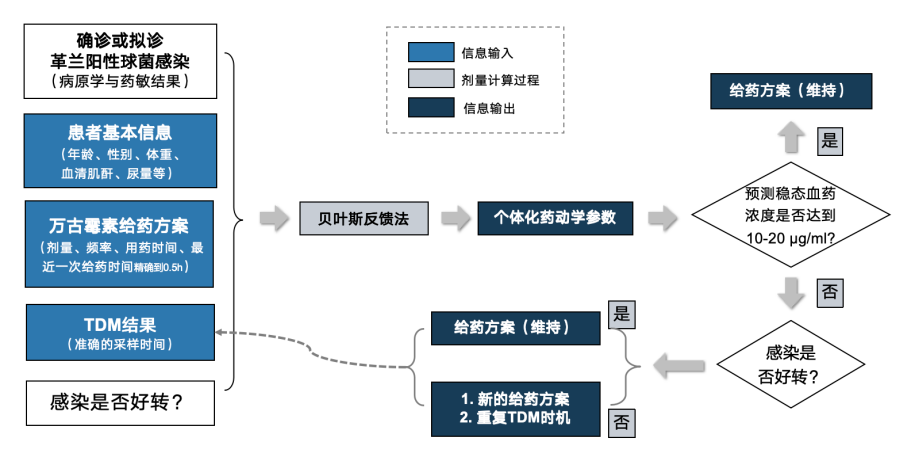
图2. PharmVAN平台基于血药浓度结果的剂量调整

扫码或登录网址:http://www.pharmado.net/
02
新型抗微生物药物研发
近年来,面对新型致病微生物的出现,以及日益严重的微生物耐药问题,世界各国都在加快新型抗微生物药物研发。TDM相关工作为新型抗微生物药物在临床的合理应用提供了不可或缺的技术支持。赵立波教授以PAXLOVID(含奈玛特韦与利托那韦)为例展示了TDM工作的重要作用。
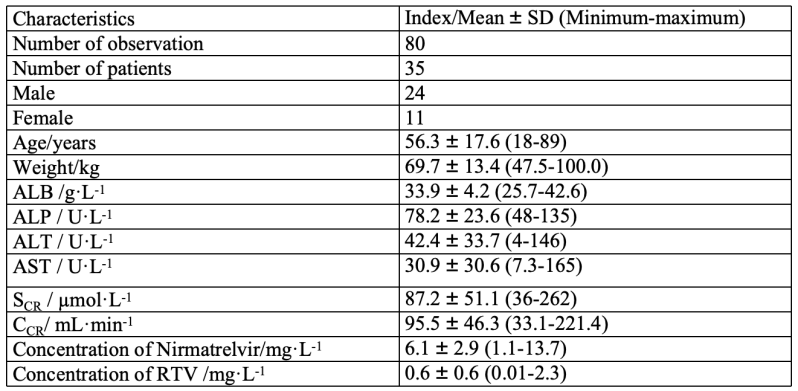
2021年11月5日公布的PAXLOVID(含奈玛特韦与利托那韦)临床试验结果显示,该口服新冠治疗药物能显著降低非住院COVID-19患者的住院或死亡率,降幅高达89%。这一突破性发现推动了奈玛特韦在临床应用中的探索。然而,对于肝肾功能受损患者的使用,尤其是严重肝损伤及重度肾损伤(eGFR<30 mL/min)患者,现有数据尚不支持其安全性与有效性,故需特别谨慎。在此背景下,北京大学第三医院赵荣生教授团队针对中国COVID-19住院患者,建立基于HPLC-MS/MS的精准检测方法,开展中国新冠病毒感染患者的PopPK研究,旨在深入了解奈玛特韦在中国患者体内的药代动力学特征,特别是肾功能差异对其影响。研究团队通过精细设计的临床试验方案,自2023年1月起于北京大学第三医院呼吸内科、重症医学科、老年内科、儿科、各亚重症专科等18个科室招募了40名符合条件的患者。

图3. 论文网络首发于《中国药学杂志》
表1. 纳入研究的人群特征
临床药师团队与医生紧密合作,确保了知情同意书的签署,以及临床样本的采集、转运。实验室团队在精准检测药物浓度的基础上,运用Phoenix NLME 8.0软件进行模型构建,最终确立了适用于中国患者的奈玛特韦PopPK模型。该模型显示,奈玛特韦在体内的消除过程符合一室模型一级消除规律,且肌酐清除率(Ccr)作为关键协变量显著影响药物的药代动力学参数。中国患者的Cmax高于既往研究报道,而CL和Vd低于既往研究报道。
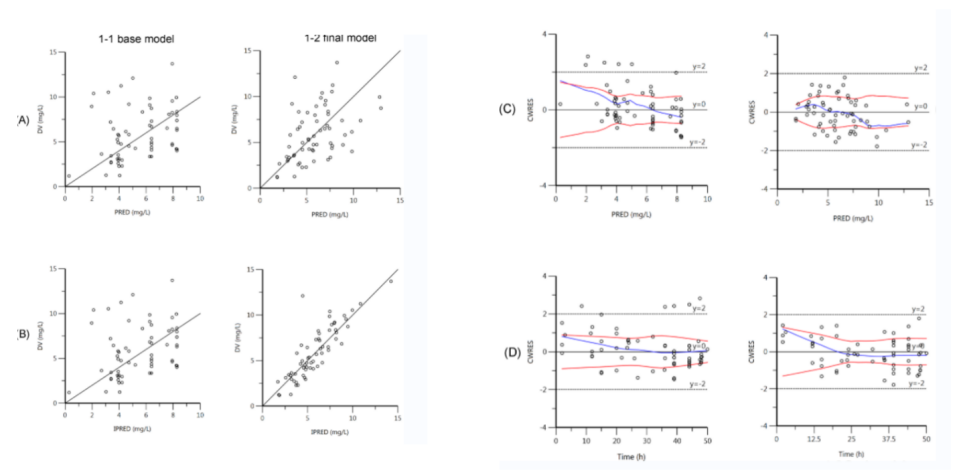
图4. 模型诊断——GOF图
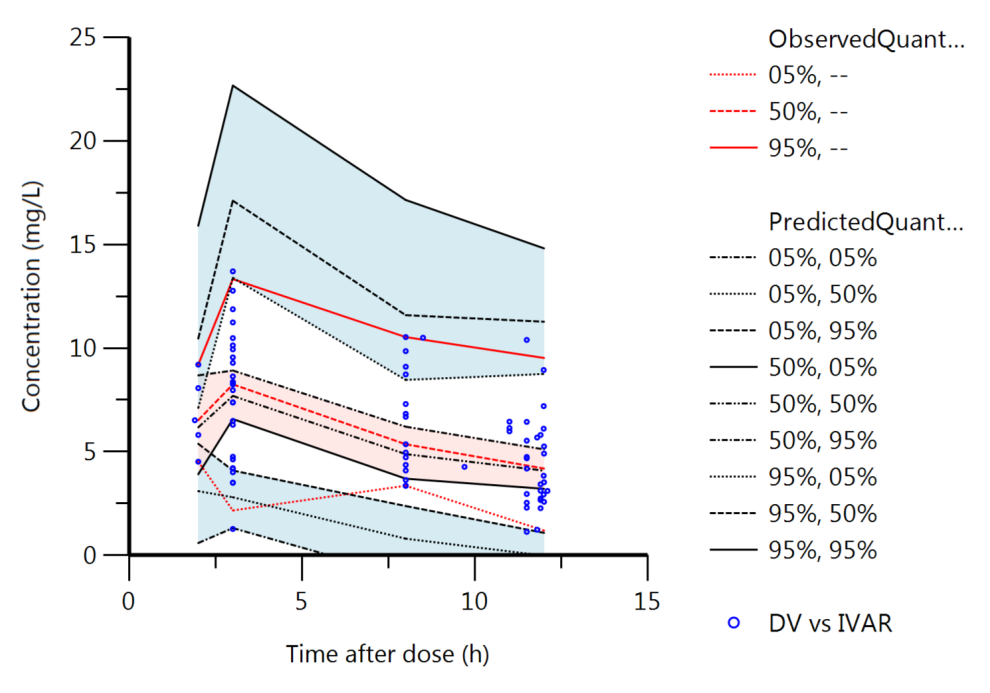
图5. 可视化预测检验VPC
基于上述研究结果,研究团队提出了针对不同肾功能状态患者的奈玛特韦剂量调整策略:对于肾功能正常的患者,推荐剂量为300 mg,每日2次;而对于肾功能受损的患者,则需根据Ccr值进行个体化调整:Ccr为30-50 mL/min的患者可减少至150 mg,每日2次;而Ccr为50-79 mL/min的患者则可能需保持原剂量或适当减少,具体取决于其实际肾功能状况。
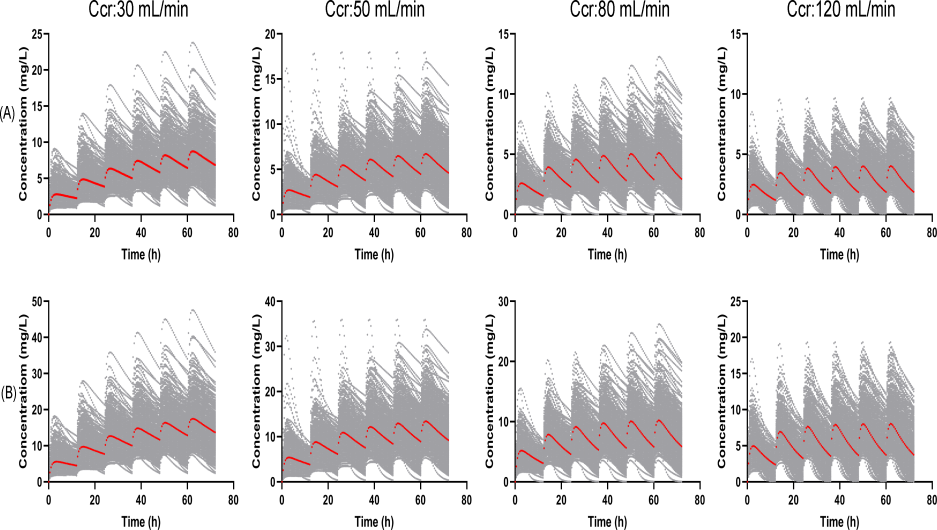
图6. 不同肾功能状态患者的奈玛特韦剂量调整
03
新型监测技术出现
新型传感器技术、采样技术与监测技术的不断涌现,为TDM与精准医疗领域带来了前所未有的技术革新。其中,生物传感器作为核心分析工具,通过独特的分子识别机制,将生物反应精准转化为可量化的电信号,极大地推动了TDM的实时性与精准性。
生物传感器种类涵盖酶传感器、微生物传感器、免疫传感器及生物组织传感器等,每种传感器均具备其独特的优势与应用场景。酶传感器以其高灵敏度和良好选择性著称,尽管面临提炼复杂、成本高昂及性能稳定性挑战,但仍广泛应用于多个领域。相比之下,微生物传感器以成本低廉、性能稳定见长,尽管响应时间较长且选择性略逊,却已成功涉足环境监测与医学诊断等领域。生物组织传感器则以其制作简便、工作寿命长等特性,成为酶传感器的潜在替代品,尽管在实用化过程中仍面临选择性不足及材料保存难题。
半导体生物传感器的兴起,标志着生物技术与半导体技术的深度融合,为生物传感器的小型化、微型化及多功能化开辟了新路径。基于生物传感器的实时TDM三级模型,有效突破了传统TDM在实验室依赖、创伤性及实时性方面的局限,为药物监测领域注入了新的活力。
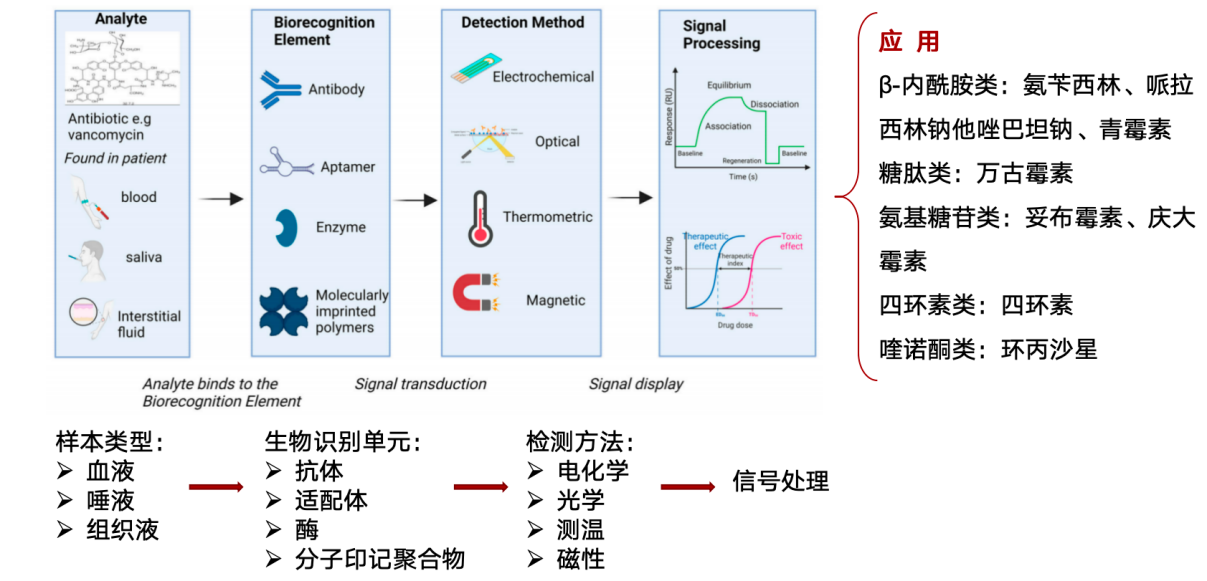
图7. 生物传感器在血药浓度监测的应用
目前,生物传感器已广泛应用于包括β-内酰胺类(如氨苄西林、哌拉西林钠他唑巴坦钠、青霉素)、糖肽类(如万古霉素)、氨基糖苷类(如妥布霉素、庆大霉素)、四环素类(如四环素)及喹诺酮类(如环丙沙星)等多种药物的血药浓度监测中,为实现个体化治疗与精准给药提供了强有力的技术支持。
04
小结
PK/PD理论作为开展 TDM的核心基石,为精准化用药策略的制定提供了坚实的理论基础。随着医疗技术的不断进步,基于模型的个体化给药技术的应用日益广泛且深入,其通过数学模型预测药物在个体内的药代动力学特性与药效反应,促进了研究与实践的紧密结合,显著提升了药物治疗的安全性和有效性。同时,新药研发的蓬勃发展不断推动抗菌药品种的创新与多样化,以及新型监测技术的不断涌现,为TDM的临床应用带来了前所未有的机遇,将进一步促进精准医疗的发展,使得患者能够获得更加个性化、高效的治疗方案。

赵立波 教授
北京大学第三医院
医学博士,主任药师,教授,博士生导师
北京大学治疗药物监测和临床毒理中心主任,北医三院药学部第一党支部书记
中国药理学会TDM专委会、临床药理专委会、定量药理专委会委员
中国药学会药学服务专委会、药物流行病学专委会委员
北京药学会理事及TDM专委会副主任委员
主要从事临床药学/临床药理科研、教学工作
主持国家自然基金、北京市自然基金、重大新药创制专项子课题、首都发展基金创新专项等课题,以第一或通讯作者发表SCI论文50余篇
来源:《感染医线》
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。

责任编辑:彭伟彬
相关搜索: IDSC 2024