- 首页 > 正文
十年嬗变!中国allo-HSCT患者IFD流行病学CAESAR 2.0研究
感染医线 发表时间:2025/1/6 17:14:45
编者按:日前,美国感染病学会(IDSA)官方期刊《临床感染性疾病》(Clin Infect Dis)发表了最新的中国血液病抗真菌治疗评估(CAESAR 2.0)研究[1]。此次更新距离CAESAR研究首次报道[2]已经过十年,中国异基因干细胞移植(allo-HSCT)患者侵袭性真菌病(IFD)的流行病学特征发生了怎样的变化?CAESAR 2.0研究提供了最新的数据。

这项多中心、真实世界、观察性研究在中国的12个allo-HSCT中心开展,时间跨度为2021年1月至2021年12月。研究人群为接受allo-HSCT并进行抗真菌预防的成年(年龄≥18岁)患者。IFD的诊断依据是2019年欧洲癌症研究与治疗组织和真菌病研究小组(EORTC/MSG)的标准。随访至2022年12月31日完成。
01
患者特征
共有1972人(97.96%)实现了绝对中性粒细胞计数(ANC)植入,1623人(80.63%)实现了血小板(PLT)植入。ANC和PLT植入的中位时间分别为12天和14天。共有702人(34.84%)发生急性移植物抗宿主病(aGVHD),其中11.27%为III级或IV级。19.4%的患者发生了慢性GVHD。从移植到急性和慢性GVHD发作的中位时间分别为28天和196天。总体而言,共有318人(16.77%)发生Epstein-Barr病毒(EBV)病毒血症,51.02%的患者发生巨细胞病毒(CMV)病毒血症。所有接受allo-HSCT患者的1年总生存(OS)率为85.11%。
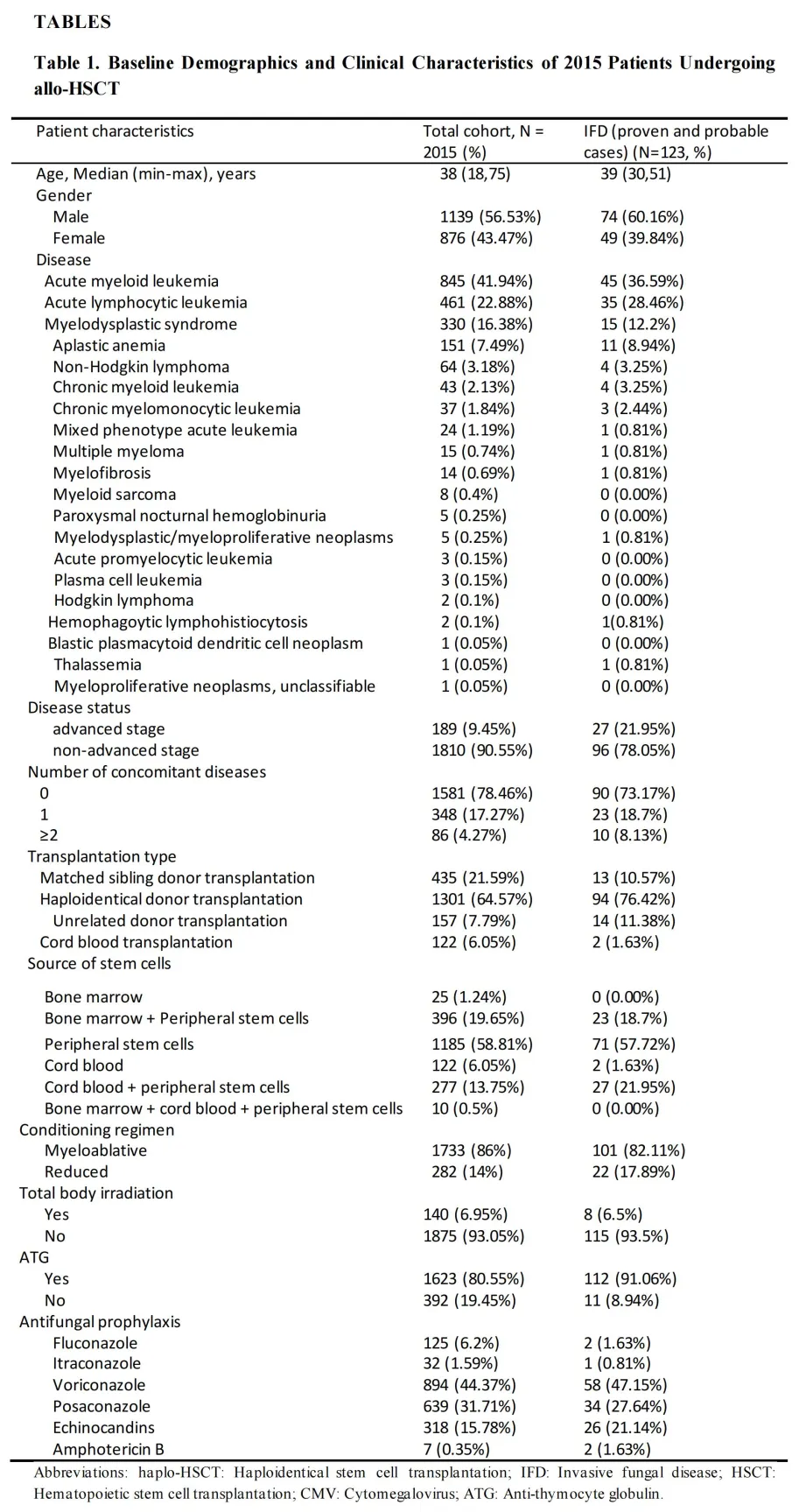
02
IFD的发病率和特征
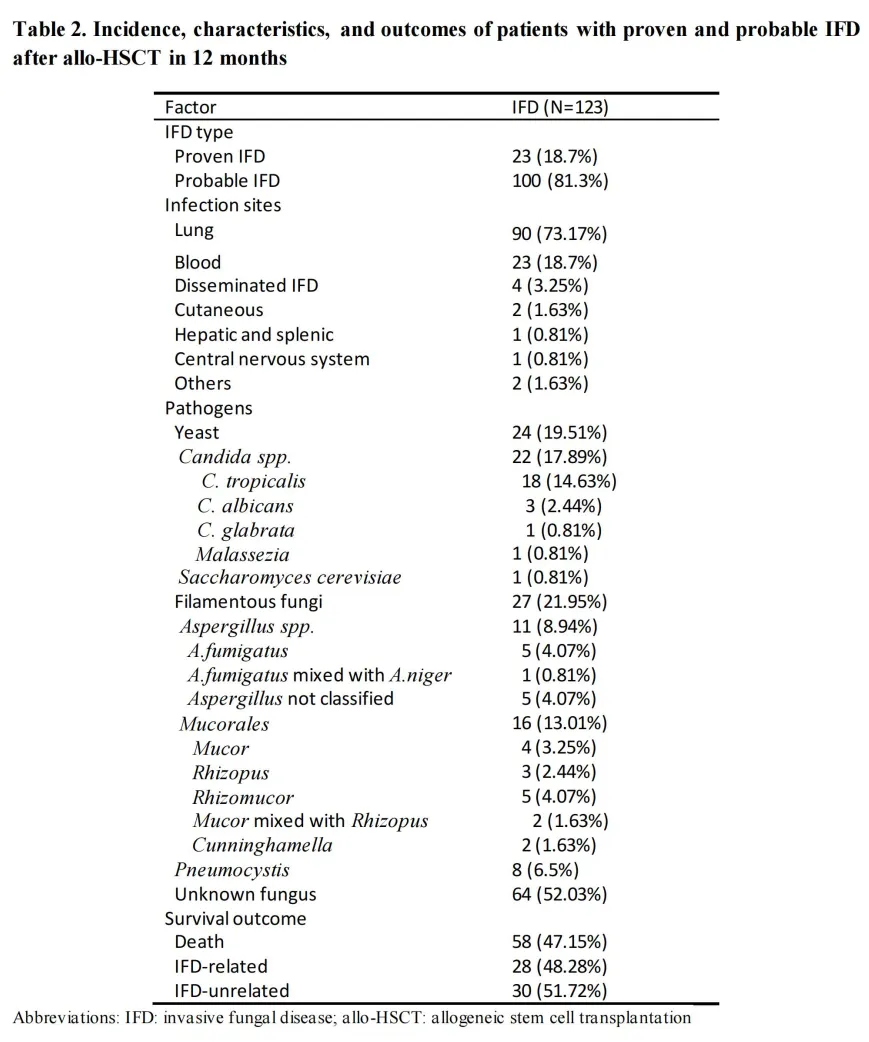
03
确诊和临床诊断IFD的风险因素
由于12个中心的IFD累积发病率存在差异,因此在多变量分析中将中心作为变量,以校正中心效应,然后比较其他因素。allo-HSCT患者确诊和临床诊断IFD的风险因素如下表所示。allo-HSCT患者IFD的独立风险因素包括:疾病处于晚期状态(HR 2.55;95%CI:1.58~4.12,P<0.001)、ANC植入时间(≤28天)(HR 0.37;95%CI:0.15~0.92,P=0.032)、PLT植入时间(<28天)(HR 0.41;95%CI:0.27~0.62,P<0.001)以及aGVHD III-IV级(HR 2.97;95%CI:1.97~4.49,P<0.001)。
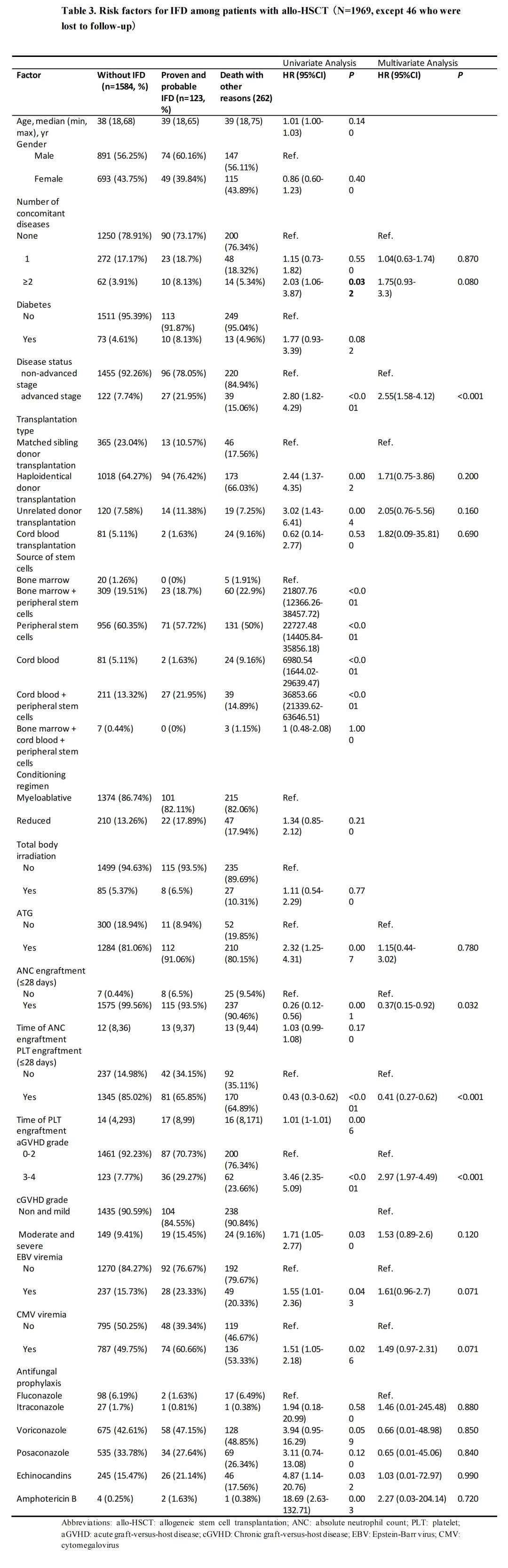
04
确诊和临床诊断IFD的结局和死亡率
在研究期间,58名患者死于IFD,总体死亡率为47.15%(58/123)。其中,28例死亡(48.28%)与IFD相关。对确诊和临床诊断IFD患者总生存率的多因素Cox回归分析显示,生存的独立风险因素为:ANC植入时间(<28天)(HR 0.24,95%CI:0.08-0.74,P=0.013)。
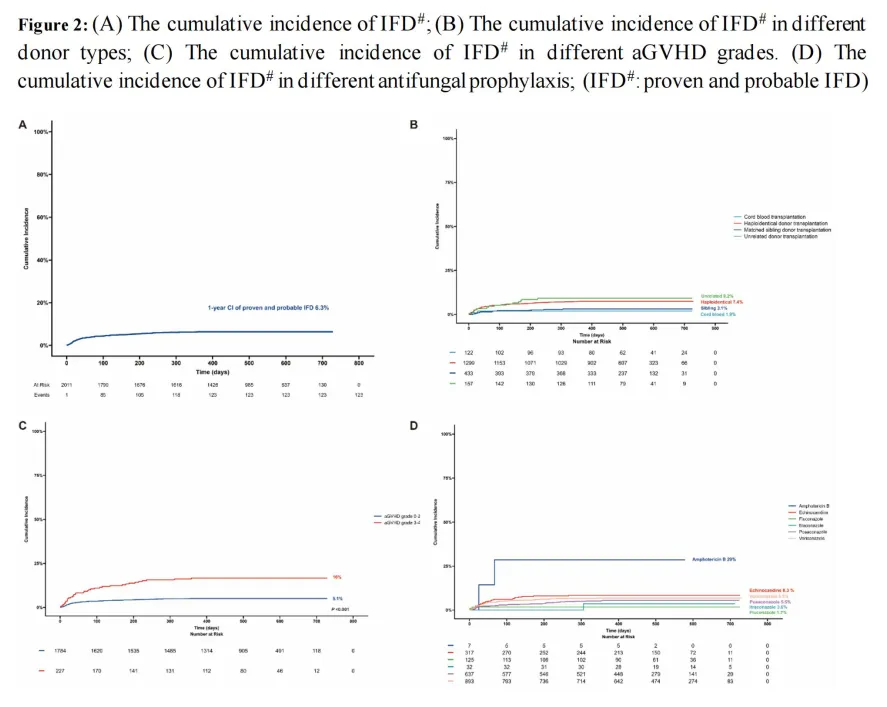
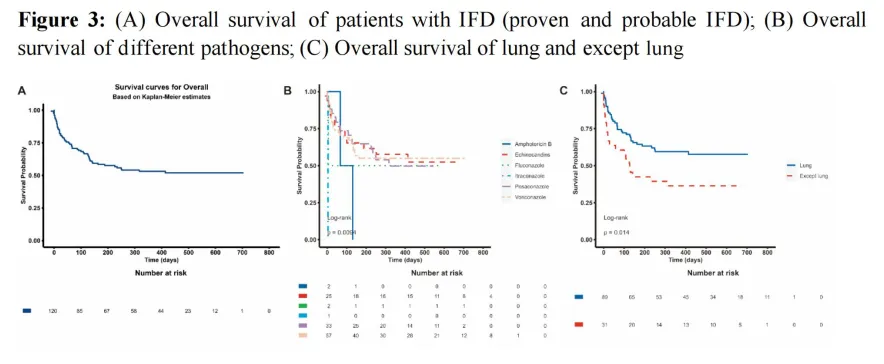
05
不同移植类型的IFD
在半相合供体、匹配的兄弟姐妹供体、脐带血和无关供体移植组中,确诊和临床诊断IFD的1年累积发生率分别为3.1%、7.4%、9.2%和1.9%。与匹配的兄弟姐妹供体移植相比,半相合供体移植(P=0.002)和无关供体移植(P=0.004)被确定为IFD的独立风险因素。
06
不同预防措施的IFD
接受氟康唑、伊曲康唑、伏立康唑、泊沙康唑、棘白菌素和两性霉素B预防治疗的患者中,IFD的1年累积发生率分别为1.7%、3.6%、6.8%、5.5%、8.3%和29%。与氟康唑预防治疗相比,两性霉素B(P=0.003)和棘白菌素(P=0.032)预防治疗的IFD风险更高。
07
IFD患者12周抗真菌治疗的疗效评估
在123名确诊和临床IFD的患者中,有108人接受了12周的抗真菌治疗,并评估了疗效。其中,56名患者显示出有效的治疗结果,而52名没有。与治疗效果不佳相关的因素包括:PLT植入(≤28天)(OR 0.21,95%CI:0.07-0.65,P=0.007)和毛霉属感染(OR 21.81,95%CI:1.88-253.53,P=0.014)。
总之,CAESAR 2.0研究表明,在过去的十年间,IFD的流行病学已经发生了变化。尽管使用了抗真菌药物进行预防,allo-HSCT后IFD的风险仍然很高,而且念珠菌属、毛霉属、曲霉属和卡氏肺孢子菌是最常见的病原体。尽管在诊断和抗真菌治疗方面取得了显著进展,但仍需要进一步的努力来应对IFD流行病学的不断演变,包括定期监测、机制研究和新药的开发。
参考文献
[1]Li C, Zhu DP, Chen J, et al. Invasive Fungal Disease in Patients Undergoing Allogeneic Hematopoietic Stem Cell Transplantation in China: A Multicenter Epidemiological Study (CAESAR 2.0). Clin Infect Dis. Published online December 12, 2024. doi:10.1093/cid/ciae612
[2]Sun Y, Meng F, Han M, et al. Epidemiology, management, and outcome of invasive fungal disease in patients undergoing hematopoietic stem cell transplantation in China: a multicenter prospective observational study. Biol Blood Marrow Transplant 2015; 21(6): 1117-26.
[3]Horn DL, Fishman JA, Steinbach WJ, et al. Presentation of the PATH Alliance registry for prospective data collection and analysis of the epidemiology, therapy, and outcomes of invasive fungal infections. Diagn Microbiol Infect Dis 2007; 59(4): 407-14.
[4]Pappas PG, Alexander BD, Andes DR, et al. Invasive fungal infections among organ transplant recipients: results of the Transplant-Associated Infection Surveillance Network (TRANSNET). Clin Infect Dis 2010; 50(8): 1101-11.
[5]Girmenia C, Barosi G, Piciocchi A, et al. Primary prophylaxis of invasive fungal diseases in allogeneic stem cell transplantation: revised recommendations from a consensus process by Gruppo Italiano Trapianto Midollo Osseo (GITMO). Biol Blood Marrow Transplant 2014; 20(8): 1080-8.
[6]Girmenia C, Raiola AM, Piciocchi A, et al. Incidence and outcome of invasive fungal diseases after allogeneic stem cell transplantation: a prospective study of the Gruppo Italiano Trapianto Midollo Osseo (GITMO). Biol Blood Marrow Transplant 2014; 20(6): 872-80.
来源:《感染医线》
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
