- 首页 > 正文
“睡不好”是困扰HIV感染者的重要问题丨《柳叶刀-HIV》综述
感染医线 发表时间:2025/11/6 18:24:59
编者按:抗反转录病毒疗法(ART)的广泛应用已将HIV感染转变为一种可管理的慢性疾病,患者的预期寿命接近普通人群水平。然而,HIV感染者仍面临更高的非传染性疾病负担,包括精神健康问题和睡眠障碍,这些问题共同导致了多病共存的现象。近日,《柳叶刀-HIV》发表了Sukumaran L等人的综述,总结了HIV感染者睡眠障碍的流行情况、潜在机制、临床表现及管理策略。本文整理重要观点和信息如下。

ART的普及显著延长了HIV感染者的生存期,但并未完全消除与HIV相关的健康问题。睡眠障碍作为HIV感染者常见的并发症之一,早在HIV流行初期就被识别。这些障碍不仅影响患者的生活质量,还与心血管疾病、精神障碍及认知功能损害等风险增加密切相关。尽管已有研究探讨了HIV感染者睡眠问题的流行率和风险因素,但鲜有研究根据潜在病因对这些睡眠问题进行分类。理解HIV如何独特地干扰睡眠生理,有助于开发针对性的、基于机制的管理策略,以改善HIV感染者的睡眠健康。
HIV感染者常见的睡眠问题
失眠
根据《精神疾病诊断与统计手册》第五版修订版(DSM-5-TR),失眠障碍(Insomnia disorder)定义为每周至少三晚出现入睡困难、维持睡眠困难或早醒,导致对睡眠数量或质量的不满,并伴有明显的日间功能障碍,且症状持续至少三个月。
在普通人群中,失眠是最常见的睡眠障碍,估计患病率为10%-30%。然而,在HIV感染者中,由于共病率高及ART方案的副作用,失眠症状的患病率可能更高。一项基于英国的匹配对照研究发现,50岁以上的HIV感染者患失眠风险是对照组的5.3倍。一项美国大型研究报告称,HIV感染女性报告失眠症状的比例比非感染女性高17%。
阻塞性睡眠呼吸暂停
阻塞性睡眠呼吸暂停(OSA)是普通人群中第二常见的睡眠障碍,其特征为睡眠期间上气道反复塌陷,导致部分(低通气)或完全(呼吸暂停)气流阻塞。
这些事件导致氧饱和度下降和睡眠片段化,进而引发日间过度嗜睡和认知功能障碍。OSA的严重程度通过呼吸暂停-低通气指数(AHI)衡量,即每小时睡眠中事件的发生次数。AHI 5-14为轻度OSA,15-29为中度OSA,30次以上为重度OSA。多项使用多导睡眠图评估OSA风险的研究报告称,HIV感染者中轻度至中度亚临床睡眠呼吸障碍的患病率高达70%。传统OSA风险因素包括肥胖、男性、年龄超过50岁及颈围过大。然而,在HIV感染者中,慢性炎症和ART相关的体重增加可能独立于传统风险因素增加OSA风险。
昼夜节律睡眠障碍
睡眠受睡眠稳态(觉醒期间积累的睡眠压力在睡眠中消散)和昼夜节律振荡器(维持近24小时生理和行为节律的内部生物钟)共同调节。
昼夜节律睡眠障碍反映了这两个过程之间的失调,表现为睡眠模式紊乱导致的日间过度嗜睡、失眠症状及明显的日间功能障碍。最常见的昼夜节律睡眠障碍是睡眠相位延迟障碍,表现为个体自然睡眠时间显著晚于社会常规,导致夜间入睡困难和早晨难以按时起床。这种冲突常导致慢性睡眠剥夺。昼夜节律失调与一系列身心健康问题相关,且随年龄增长,睡眠相位与昼夜相位的关系减弱,进一步复杂了老年人的睡眠调节。尽管关于HIV感染者昼夜节律睡眠障碍的研究较少,但新兴证据表明,昼夜节律失调可能是该人群睡眠障碍的独特机制。
其他睡眠障碍
HIV感染者报告的许多睡眠问题不符合正式睡眠障碍的诊断标准,表现为睡眠片段化、睡眠结构改变、日间功能障碍及主观睡眠不满。这些特征通常被描述为睡眠质量差。国家睡眠基金会共识小组确定了睡眠连续性或片段化(入睡时间、长时间觉醒次数、夜间累计觉醒时间及低睡眠效率)作为低睡眠质量的关键指标。这些干扰可减少总睡眠时间或干扰睡眠结构,降低睡眠的恢复能力。
HIV感染者睡眠障碍的潜在机制
HIV感染及免疫激活的直接影响
HIV感染急性期以全身免疫激活为特征,可导致非快速眼动(NREM)睡眠时间延长及片段化。HIV病毒可穿过血脑屏障,破坏神经胶质细胞功能,导致睡眠改变。这些改变可能与HIV糖蛋白(如gp120、gp41和转录激活因子Tat蛋白)的神经毒性作用有关,且HIV神经毒性可能干扰神经递质系统,导致睡眠质量差及睡眠-觉醒调节机制受损。尽管ART可抑制病毒复制,但慢性免疫激活可能持续存在,且延迟ART启动与更大的免疫激活相关。免疫反应(以细胞因子介导的睡眠稳态调节为主)在急性和慢性HIV感染中均可干扰睡眠调节。
ART的影响
含依非韦仑(EFV)的ART方案因神经精神症状和睡眠障碍等不良反应,已在全球范围内逐步淘汰。然而,许多HIV感染者仍在使用依非韦伦。依非韦伦及其8-羟基代谢物血浆浓度升高与睡眠潜伏期延长及睡眠片段化相关。多导睡眠图研究报告称,即使无先前睡眠障碍,接受依非韦伦治疗的患者睡眠效率降低,快速眼动(REM)睡眠和NREM3期睡眠减少。临床上显著的症状性睡眠障碍是更换不含依非韦伦的ART方案的指征。多替拉韦(第二代整合酶链转移抑制剂)已广泛取代依非韦伦,但也与睡眠障碍相关,尽管程度较轻。
共病及伴随用药
随着年龄增长,HIV感染者可能面临更高的非感染性共病发病率,包括心血管代谢疾病、肾脏和骨骼疾病、呼吸问题、抑郁症及影响中枢神经系统的疾病。
这些共病不仅与睡眠障碍相关,还受睡眠障碍影响。研究提示,OSA和睡眠障碍(特别是失眠症状)在增加HIV感染者心血管疾病风险方面发挥独立作用。HIV感染者中多药治疗现象普遍,包括抗抑郁药、镇静剂、抗精神病药、β受体阻滞剂和抗胆碱能药物,这些药物均可对睡眠质量产生负面影响。
心理负担
与HIV共存的独特挑战,如对长期健康的担忧、持续管理的情绪负担及与疾病相关的污名,均可加剧心理压力。
慢性压力与睡眠障碍及免疫失调相关。HIV相关污名因性别、性取向、宗教和文化规范而异,进一步加剧心理健康问题和睡眠障碍。抑郁症在HIV感染者中更为常见,且是任何人群中睡眠质量差的最强预测因素之一。抑郁症还与ART依从性差相关,而ART依从性差又与睡眠质量差独立相关。
慢性疼痛
慢性疼痛在HIV感染者中常见,患病率高达83%,而普通人群为34%。尽管未直接观察到慢性疼痛与HIV感染者睡眠的关联,但感染者自我报告的睡眠障碍(包括睡眠质量差和失眠症状)与疼痛相关,这可能与HIV感染本身触发的免疫失调有关。
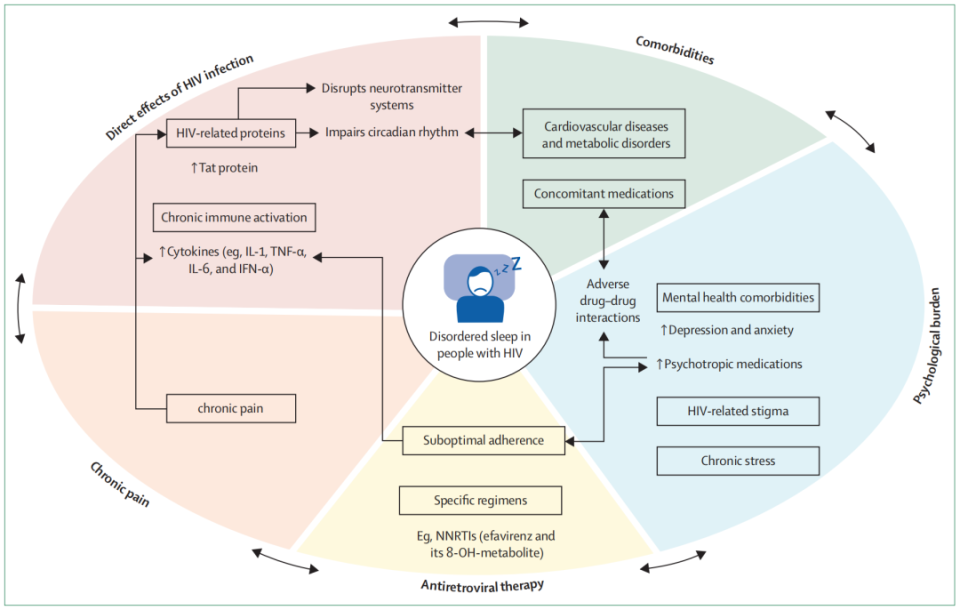
△HIV感染者睡眠障碍的潜在作用机制及各相关因素的相互作用
HIV感染者睡眠障碍的临床管理
HIV感染者的睡眠障碍结合了经典睡眠障碍的表现与HIV特有的异常特征。因此,可能需要超越传统睡眠障碍治疗方法的治疗策略。由于HIV管理和睡眠障碍调查通常涉及不同专业的医生,临床策略需考虑睡眠症状、共病及ART之间的独特相互作用。尽管失眠和OSA等睡眠障碍在HIV感染者中常见,但常被漏诊和漏治,提示初级保健提供者需提高对治疗睡眠问题重要性的认识。因此,需要制定考虑HIV相关因素独特相互作用的个性化临床路径。
步骤1:筛查原发性睡眠障碍和其他睡眠干扰因素
睡眠障碍风险筛查:
- 失眠:失眠严重程度指数;
- 阻塞性睡眠呼吸暂停(OSA):STOP - BANG问卷和柏林问卷;如果风险高,请参阅关于步骤2的OSA相关内容;
- 昼夜节律睡眠障碍:评估睡眠时间和实际睡眠中点与患者自行确定的理想睡眠中点之间的差异;
- 白天过度嗜睡:Epworth嗜睡量表。
筛查其他可能的睡眠干扰因素:
- 慢性疼痛、抑郁、焦虑、抗逆转录病毒治疗的毒性、物质使用、合并症或相关药物,以及环境或生活方式因素(例如,睡眠卫生不良)。
步骤2:特定检查或转诊
- 失眠:转诊至失眠睡眠专家进行正式诊断和评估;
- 阻塞性睡眠呼吸暂停:进行整夜睡眠测试以排除OSA。
- 昼夜节律睡眠障碍:转诊至睡眠专家,使用睡眠日记或活动记录仪和问卷评估时间类型和习惯性睡眠模式;
- 睡眠卫生不良:提供一周的睡眠日记,以评估习惯性睡眠模式,并确定潜在的生活方式和行为因素干扰睡眠;
- 其他睡眠干扰因素:按照标准护理协议转诊或治疗。
步骤3:治疗睡眠障碍
睡眠专家决定最佳治疗方法:
- 失眠:例如,认知行为疗法(CBTi,典型的一线干预措施)或药物治疗;
- 阻塞性睡眠呼吸暂停或打鼾:例如,持续气道正压通气(CPAP)机器、下颌前移装置、上气道手术或减肥方案;
- 昼夜节律睡眠障碍:例如,时间疗法(褪黑素和光疗)。
睡眠卫生不良的证据:
- 建议改善睡眠健康的生活方式和行为因素(例如,规律的睡眠时间;睡前2小时限制明亮光线或屏幕光线暴露;限制咖啡因、酒精和其他兴奋剂的使用;睡前提前锻炼;避免一天中过晚进食)。
步骤4:重新评估睡眠障碍症状
- 在睡眠障碍治疗或其他睡眠干扰因素治疗后,重新评估睡眠症状以及白天嗜睡和功能障碍水平;
- 重新评估睡眠习惯并强化健康的睡眠行为。
步骤5:长期管理
如果尽管在步骤3和4中进行了干预,睡眠干扰仍然存在:
- 与睡眠专家和管理其他睡眠干扰因素的临床医生合作,确定睡眠障碍的其他潜在原因;
- 继续重新评估并根据需要调整治疗。
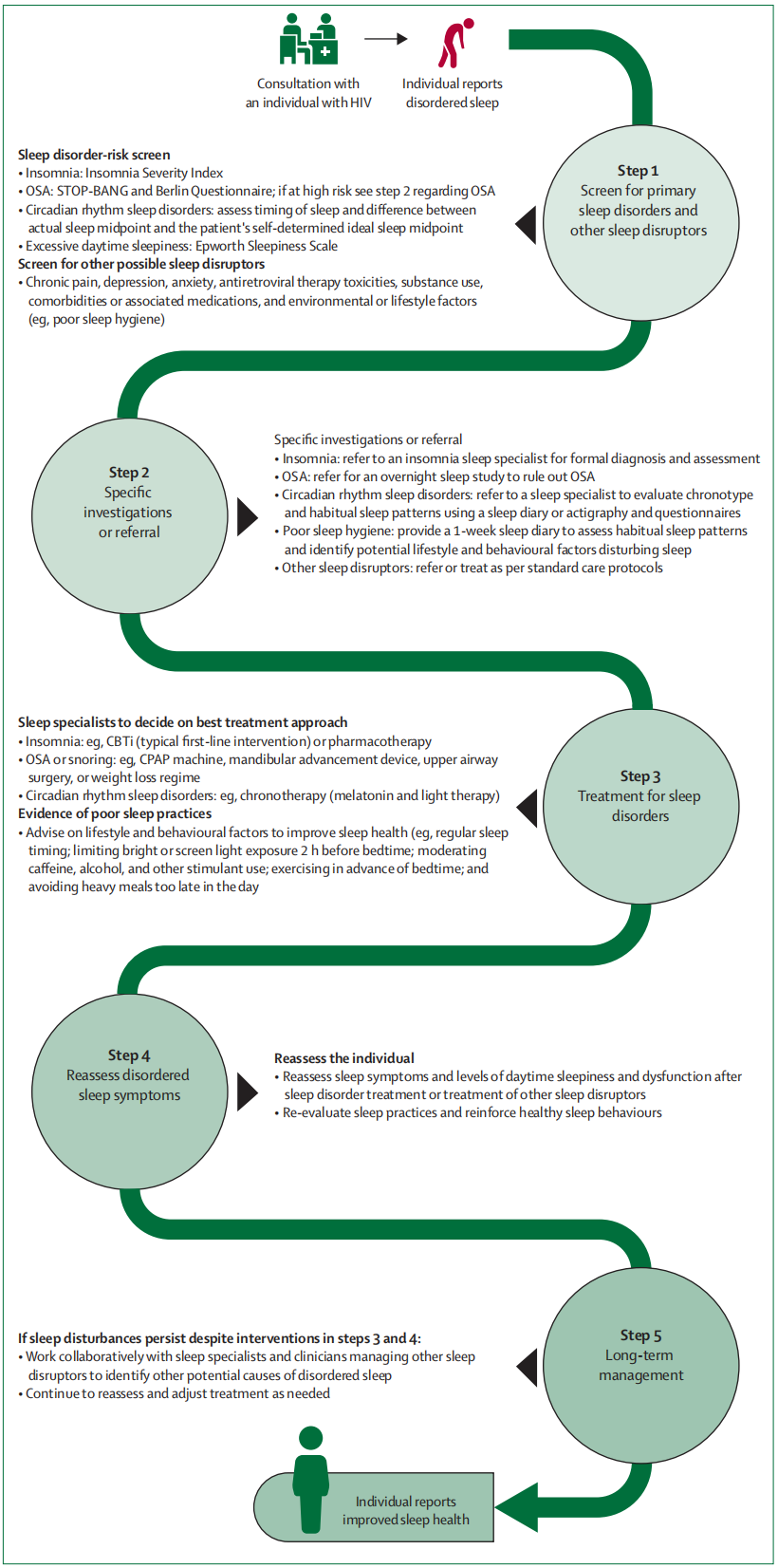
△HIV感染者睡眠障碍的临床决策
▌参考文献:
Sukumaran L, Scheuermaier K, Sabin CA, et al. Understanding and managing disordered sleep in people with HIV. Lancet HIV. Published online September 23, 2025. doi:10.1016/S2352-3018(25)00221-8
来源:《感染医线》
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
