- 首页 > 正文
感控“大局观”:广泛去定植可能“饮鸩止渴”,而目标去定植有助于减少耐药细菌传播
感染医线 发表时间:2025/6/13 13:32:10
编者按:在现代医疗实践中,重症监护病房(ICU)的感染控制是提高患者安全和治疗效果的关键环节。临床常使用氯己定(chlorhexidine)和莫匹罗星(mupirocin)进行皮肤和黏膜去定植。然而,这些生物杀灭剂的广泛使用可能会选择出

金黄色葡萄球菌,尤其是甲氧西林耐药金黄色葡萄球菌(MRSA),是导致ICU获得性血流感染的常见病原体,对患者生命造成巨大的威胁。目前,临床通常针对ICU患者采取氯己定漱口、莫匹罗星鼻用等手段进行去定植,以减少院内MRSA感染。然而,广泛的皮肤和鼻腔去定植可能导致压力选择下,产生新的MRSA克隆,促进了耐药葡萄球菌的传播和扩散;尽管目前没有直接证据表明生物杀灭剂暴露与葡萄球菌多重耐药克隆的增加存在相关性。
为了评估从广泛去定植(Universal decolonisation)和目标去定植(Targeted decolonisation)对葡萄球菌血流感染的影响,该研究在苏格兰两个ICU进行不同的去定植策略。其中第一个ICU(干预组)中,2019年2月1日之前对所有入院患者实施广泛去定植,之后则仅对携带MRSA的患者进行目标去定植;在第二个ICU(对照组)中,则始终采用目标去定植。研究的主要结局包括:所有血流感染、表皮葡萄球菌血流感染(SE-BSI)和甲氧西林耐药表皮葡萄球菌血流感染(MRSE-BSI)的发生率密度,以及SE-BSI为MRSE-BSI的百分比概率。
在2009年7月1日至2022年2月28日期间,第一个ICU(干预组)的735例血流感染中发现了334例(占45%)表皮葡萄球菌,其中197例发生在2019年2月1日的去定植策略调整之前,而第二个ICU(对照组)的278例血流感染中发现了167例(占60%)表皮葡萄球菌。
在第一个ICU(干预组)中,去定植策略调整后,所有血流感染的发生率没有增加,但甲氧西林耐药表皮葡萄球菌(MRSE)血流感染的发生率显著从每1000占用床日(OBDs)10.4例下降至4.3例,MRSE的百分比概率也从89.2%下降到56.7%。在第二个ICU(对照组)中,这些主要结局没有发生显著变化。MRSE血流感染的发生率密度与氯己定的使用呈正相关,但与莫匹罗星的使用无关。去定植策略的调整与由于多重耐药序列类型导致的SE-BSI比例减少有关,并且通过多位点序列分型和全基因组测序观察到,多重耐药和生物膜生产相关的移动遗传元件和基因的携带量也减少了。
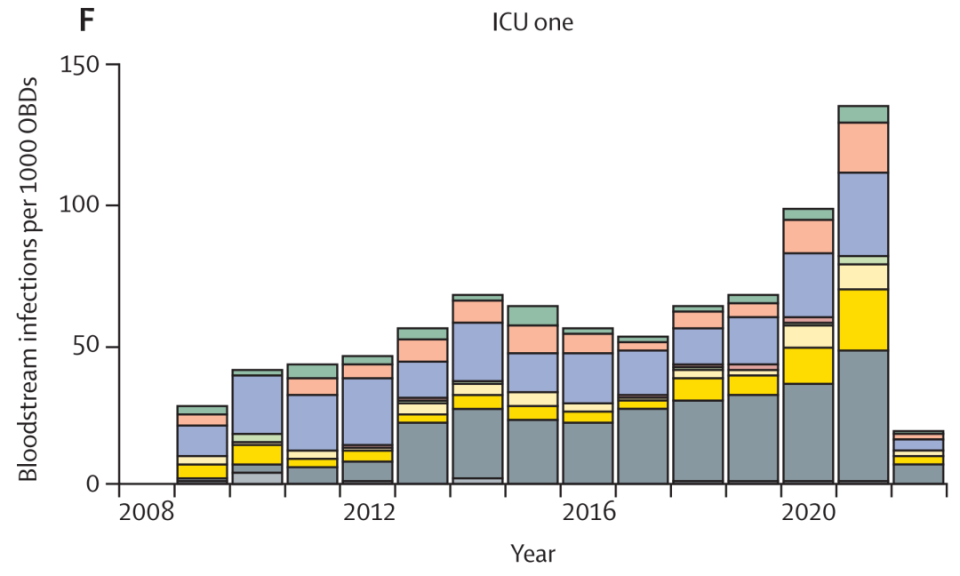
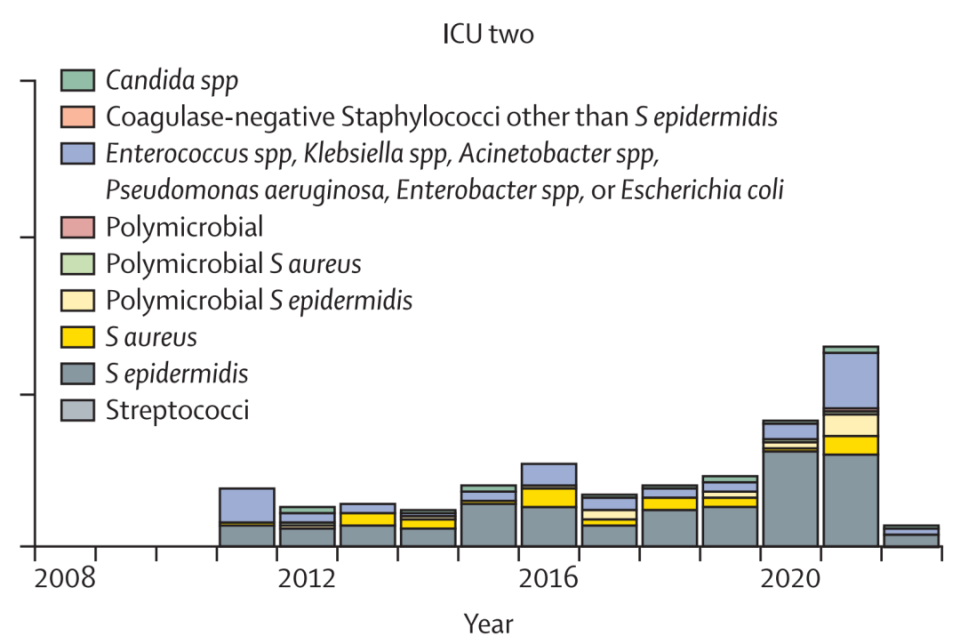
△每年按每1000 OBDs标准化的血流感染病例数
研究结论认为,在MRSA发病率较低的ICU环境中,使用广泛去定植时,应当与侵袭性操作和设备相关感染的MRSE风险进行权衡考虑。
总结和点评
在医疗环境中,多重耐药性(MDR)病原体的传播是一个日益严峻的问题。特别是MRSA/MRSE等耐药性葡萄球菌在医院获得性感染中占有重要地位。为了控制这些病原体的传播,医疗机构广泛采用了基于氯己定和莫匹罗星的去定植策略。然而,这些策略可能会选择出对生物杀灭剂具有耐受性的细菌,从而增加抗生素耐药性的风险。
在本研究之前,已有多项研究探讨了氯己定和莫匹罗星去定植与葡萄球菌对生物杀灭剂和抗生素耐药性之间的关系。这些研究包括随机对照试验和队列研究,但大多数研究的随访时间较短,且存在较高的偏倚风险。例如,REDUCE-MRSA试验和其他研究报道了在使用氯己定和莫匹罗星去定植的患者中,罕见或没有发现对氯己定的表型或遗传敏感性降低[2]。此外,一些研究还报告了在目标去定植的金葡菌携带者中,莫匹罗星耐药性或氯己定敏感性降低的低流行率[3]。
本研究强调了在实施去定植策略时需要权衡其对感染控制的获益与促进耐药性发展的风险。通过优化这些策略,医疗保健提供者可以更有效地保护患者免受感染,同时减少耐药性病原体的传播。此外,这项研究的结果对于指导未来的感染控制实践和研究具有重要意义,特别是在考虑如何更有效地使用去定植策略以减少耐药性发展的同时,提高患者安全和治疗效果。
▌参考文献:
[1]Sharaf, Sara et al.Universal versus targeted chlorhexidine and mupirocin decolonisation and clinical and molecular epidemiology of Staphylococcus epidermidis bloodstream infections in patients in intensive care in Scotland, UK: a controlled time-series and longitudinal genotypic study.The Lancet Microbe, Volume 0, Issue 0, 101118
[2]Hayden MK, Lolans K, Haffenreffer K, et al. Chlorhexidine and Mupirocin Susceptibility of Methicillin-Resistant Staphylococcus aureus Isolates in the REDUCE-MRSA Trial. J Clin Microbiol. 2016;54(11):2735-2742. doi:10.1128/JCM.01444-16
[3]Croft CA, Mejia VA, Barker DE, Maxwell RA, Dart BW, Smith PW, Burns RP. Methicillin-resistant Staphylococcus aureus in a trauma population: does colonization predict infection? Am Surg. 2009 Jun;75(6):458-61; discussion 461-2
来源:《感染医线》
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
