- 首页 > 正文
APACC中国之声丨王敏教授:耐药与STI双重挑战下,HIV综合管理模式的构建
感染医线 发表时间:2025/6/16 20:03:42

编者按:HIV耐药性与合并感染是全球HIV/AIDS防控的两大关键挑战。在2025年亚太艾滋病与合并感染大会(APACC 2025)上,中国学者百余项本土研究成果亮相国际舞台。长沙市第一医院王敏教授团队两项研究入选大会摘要,分别报告了湖南省HIV治疗前耐药(PDR)与获得性耐药(ADR)分布,以及两项Ⅲ期临床试验HIV感染者中性传播感染(STIs)的发生情况。《感染医线》特邀王敏教授深入解读耐药现状和优化治疗方案的关键策略,以及多学科协作提升STIs管理的实践路径。
研究简介
01
湖南省HIV治疗前耐药与获得性耐药:一项针对日益严峻挑战的横断面分析
摘要号:53
背景
HIV耐药性是确定抗反转录病毒治疗(ART)方案的关键考量因素。近年来,治疗前耐药(PDR)和获得性耐药(ADR)均迅速变化,了解最新的耐药流行情况对于患者治疗方案制定至关重要。我们研究了中国湖南省最新的HIV-1 PDR和ADR情况。
方法
本研究纳入了2021年5月至2023年8月在长沙市第一医院随访的湖南省HIV-1感染者。对于新确诊的HIV-1感染者进行PDR检测。对于治疗失败(定义为持续HIV-1 RNA>200 copies/mL)的患者进行ADR检测。同时收集了参与者的基线特征数据。使用聚合酶链反应(PCR)技术进行基因扩增,使用焦磷酸测序法(一代测序)进行测序,并利用斯坦福大学HIV耐药数据库分析HIV-1感染者的亚型和耐药情况。统计描述采用描述性分析。
结果
共纳入1 314例成功采血的HIV-1感染者,其中1 277例成功完成耐药检测。
917例未经治疗的患者中,总体PDR率为14.7%(135/917)。其中,非核苷类反转录酶抑制剂(NNRTIs)的PDR率为11.6%(106/917),其他抗反转录病毒药物(ARV)按耐药率降序依次为:奈韦拉平(NVP,11.6%)、依非韦伦(EFV,11.1%)、利匹韦林(RPV,6.7%)、依曲韦林(ETR,6.3%)和多拉韦林(DOR,3.2%)。
核苷类反转录酶抑制剂(NRTIs)的PDR率为3.6%(33/917),耐药率降序排列为:阿巴卡韦(ABC,3.4%)、拉米夫定(3TC)或恩曲他滨(FTC,3.3%)、去羟肌苷(DDI,1.6%)、司他夫定(D4T,1.4%)、替诺福韦(TDF,0.9%)和齐多夫定(AZT,0.3%)。
整合酶抑制剂(INSTIs)的PDR率为1.1%(10/917),蛋白酶抑制剂(PIs)的PDR率为0.8%(7/917)。所有类型的PIs和INSTIs最大耐药率均未超过1.1%。
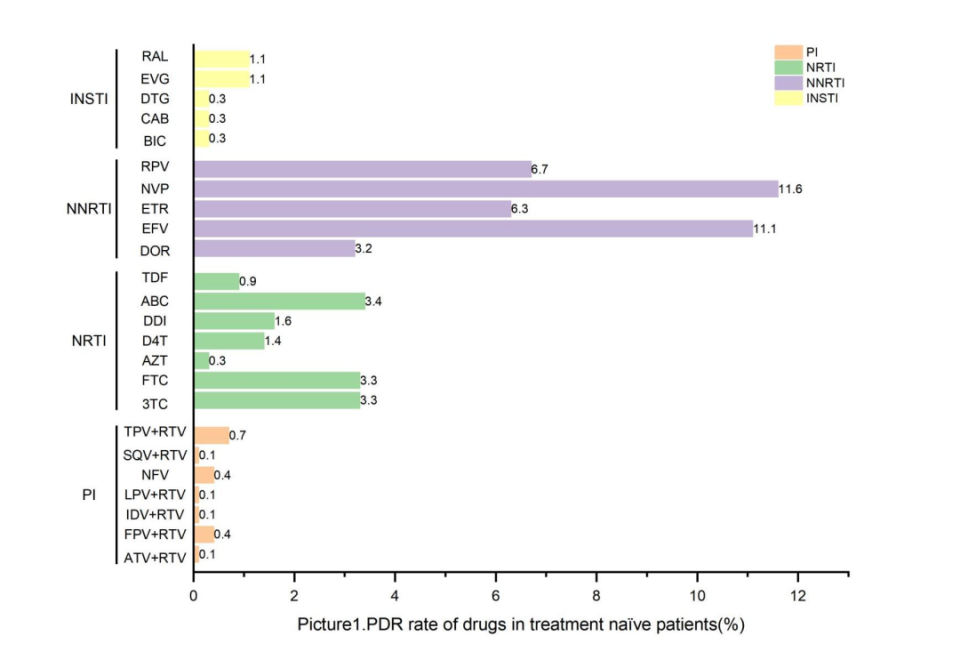
△未经治疗患者对各类别ARV的PDR率
在360名治疗失败的患者中,总体ADR率为67.2%(242/360),其中NNRTIs的ADR率为54.7%(197/360),NRTIs的ADR率为38.1%(137/360),INSTIs的ADR率为3.1%(11/360),PIs的ADR率为4.2%(15/360)。NNRTI耐药率最高的是NVP(54.2%),其次为EFV(52.5%)、RPV(38.3%)、ETR(35.3%)和DOR(30.6%)。NRTI耐药率最高的是3TC(35.3%),其次是ABC(35.0%)、FTC(34.4%)和DDI(26.7%)。PIs和INSTIs对所有类型ARVs的最大耐药率均未超过4.2%。
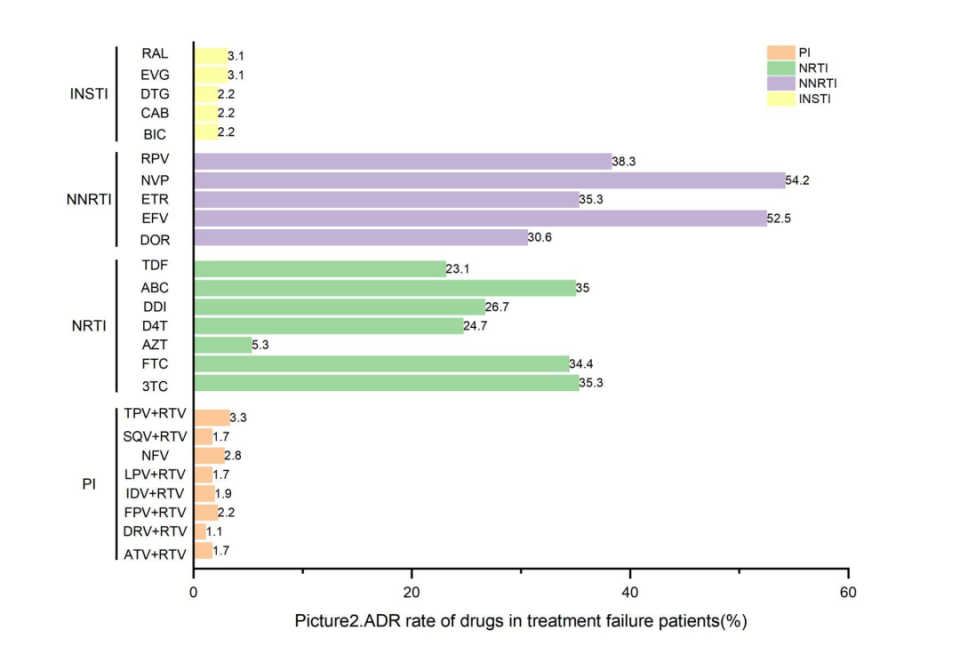
△治疗失败患者对各类别ARV的ADR率
结论
中国湖南省的HIV-1 PDR和ADR均面临挑战。PDR率已超过世界卫生组织(WHO)推荐的10%阈值。因此,在选择ART方案前应进行HIV耐药检测,以指导初始治疗方案的制定。对于未能完成HIV耐药检测的患者,更推荐在治疗前选择含有INSTIs或具有高耐药屏障的PIs的方案。对于ADR,在更换ART方案时也应进行HIV耐药检测,以制定更精准的治疗方案。
02
HIV-1感染者中的性传播感染:RACER与SPRINT两项多中心、随机、阳性对照Ⅲ期试验的二次纵向分析
摘要号:333
背景
HIV-1感染者(PWH)易患性传播感染(STIs),合并的STIs(尤其是梅毒)会对PWH的免疫重建产生负面影响。我们对RACER和SPRINT两项多中心、随机、阳性对照的Ⅲ期试验进行了二次纵向分析。这两项研究分别评估了艾诺韦林联合拉米夫定和替诺福韦相较于阳性对照药物在未经治疗和病毒学抑制的PWH中的疗效和安全性特征。本次二次分析旨在评估接受抗反转录病毒治疗的PWH的基线及基线后STIs发生情况以及抗菌药物使用情况。
方法
年龄在18至65岁的PWH,在门诊随访至96周,数据来自上述两项研究并汇总分析。排除基线时存在活动性梅毒或合并病毒性肝炎的参与者。特别关注的STIs包括:梅毒、淋病、生殖器疱疹、泌尿生殖道支原体或衣原体感染、肛门生殖器疣以及新发的猴痘。医疗史和合并用药分别使用最新的《监管活动医学词典》(MedDRA)和《世界卫生组织药物词典》(WHODrug)进行编码。
结果
共纳入1 392例参与者,包括630例未经治疗者和762例病毒学抑制者。研究人群平均年龄为33±8.9岁,绝大多数为男性(95.9%),少数存在免疫功能不全(6.4%)。
报告当前采取保护措施性行为的比例,未经治疗者低于病毒学抑制者(50.7% vs. 99.9%)。既往STIs病史包括:梅毒(18.6%)、淋病(0.1%)、生殖器疱疹(0.1%)、泌尿生殖道支原体或衣原体感染(0%)、肛门生殖器疣(2.1%),无猴痘报告。
基线后主要新发或复发的STIs为:梅毒(0~48周:2.9%;48~96周:3.8%)、淋病(0~48周:0.2%;48~96周:0.2%)、生殖器疱疹(0~48周:0.1%;48~96周:0%)、泌尿生殖道支原体或衣原体感染(0~48周:0%;48~96周:0%)、肛门生殖器疣(0~48周:1.3%;48~96周:0.8%)。2023年,在两名病毒学抑制的参与者中检测到猴痘。
既往青霉素类药物处方常见(5.8%),试验期间青霉素类和头孢菌素类药物的使用也较普遍:0~48周分别为11.6%和6.4%;48~96周分别为9.1%和5.1%。相比之下,无论是未经治疗还是病毒学抑制的PWH,都很少使用抗微生物药物预防细菌性STIs。
结论
在HIV临床试验门诊随访的未经治疗和病毒学抑制的PWH中,梅毒均较普遍,尽管后者几乎100%报告采取了保护措施性行为。其他STIs相对少见,可能与检测和监测不足有关。对于性活跃的PWH,无论病毒是否得到抑制,都有必要将性健康管理(包括抗微生物药物预防)纳入HIV门诊随访中。
研究者说
01
《感染医线》:您团队的研究(Abstract 53)调查了湖南省的HIV耐药情况,能否请您介绍一下当前湖南地区HIV对各类药物的耐药现状?

王敏 教授
长沙市第一医院
自2021年至2024年,我们持续开展的研究显示,随着样本量扩大,HIV的耐药率呈现下降趋势。具体在湖南省,初治患者(即未接受过抗病毒治疗的患者)的原发耐药率约为6%~8%。其中,最常见的仍是非核苷类反转录酶抑制剂(NNRTIs)的耐药,如奈韦拉平(NVP)和依非韦伦(EFV)的耐药率相对较高,可能对患者的抗病毒药物选择产生影响。
世界卫生组织(WHO)明确规定,若某地区HIV对某类药物的耐药率超过10%,则该类药物应限制使用。考虑到目前部分地区NNRTIs的耐药水平已接近这一阈值,临床需谨慎使用此类药物。若考虑为患者选用含NNRTIs的方案,强烈建议先进行基线耐药检测。若检测结果未显示NNRTIs耐药,则可安全使用。
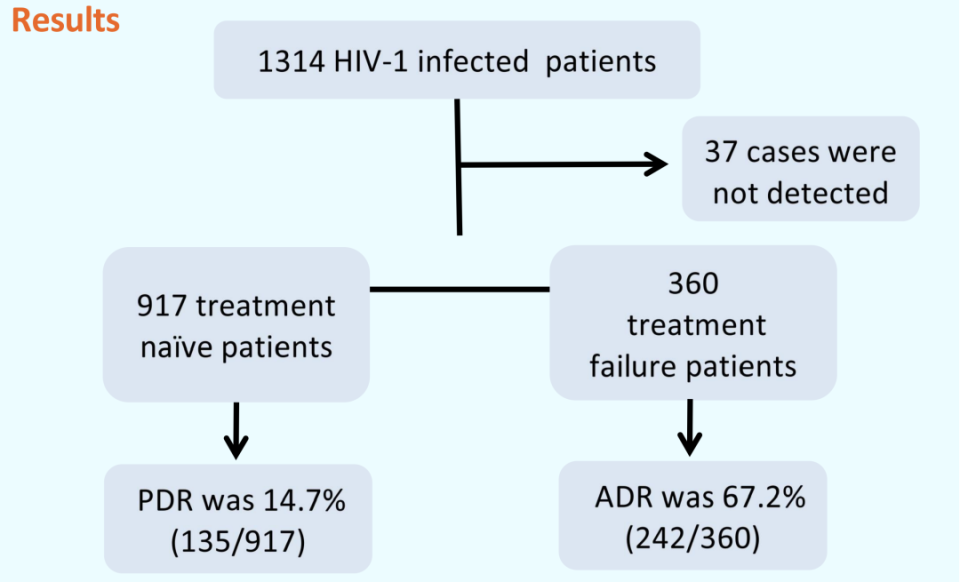
△分析人群总体PDR率和ADR率
02
《感染医线》:考虑到初治患者非核苷类反转录酶抑制剂(NNRTIs)的高耐药率现状,您认为初治方案是否应该停用奈韦拉平(NVP)、依非韦伦(EFV)等传统NNRTIs药物?应如何优选替代方案?

王敏 教授
长沙市第一医院
如前所述,当前部分地区初治患者对NNRTIs——尤其是NVP和EFV——的原发耐药率已处于较高水平。基于此,NNRTIs类药物并非禁用,但需谨慎使用。建议临床在用药前进行基线耐药检测,确认无耐药后方可安全启用。
值得注意的是,获得性耐药患者中最常见的同样是NNRTIs耐药,其次是核苷类反转录酶抑制剂(NRTIs)。相较而言,整合酶抑制剂(INSTIs)和蛋白酶抑制剂(PIs)的耐药率仍处于较低水平。
因此,优化治疗可优先选择INSTIs或PIs类药物。若患者存在NNRTIs耐药,推荐直接选用INSTIs方案。当前该类复方单片制剂已纳入医保报销范畴,患者月自付费用仅约200~300元,大幅提高了用药可及性。
03
《感染医线》:另一项研究(Abstract 333)关注了HIV感染者性传播感染(STIs)的流行现状,当前HIV感染者中STI流行呈现怎样的特征?

王敏 教授
长沙市第一医院
当前HIV感染者中梅毒合并感染率尤为突出。研究证实,性传播感染(STIs)以梅毒为主,而淋病、非淋菌性尿道炎等的比例相对较低。
需注意的是,使用安全套并不能完全避免梅毒、淋病等STIs。因此,我们通常要求所有HIV感染者必须定期接受STIs筛查。常规筛查包含梅毒检测;而淋病与非淋菌性尿道炎的筛查,通常需在出现临床症状后转至皮肤性病科进行。
对于确诊患者,需接受规范治疗;高危暴露者或无症状感染者,则建议采用预防性抗菌药物治疗。目前针对梅毒、非淋菌性尿道炎等感染,均已建立有效的药物预防方案。
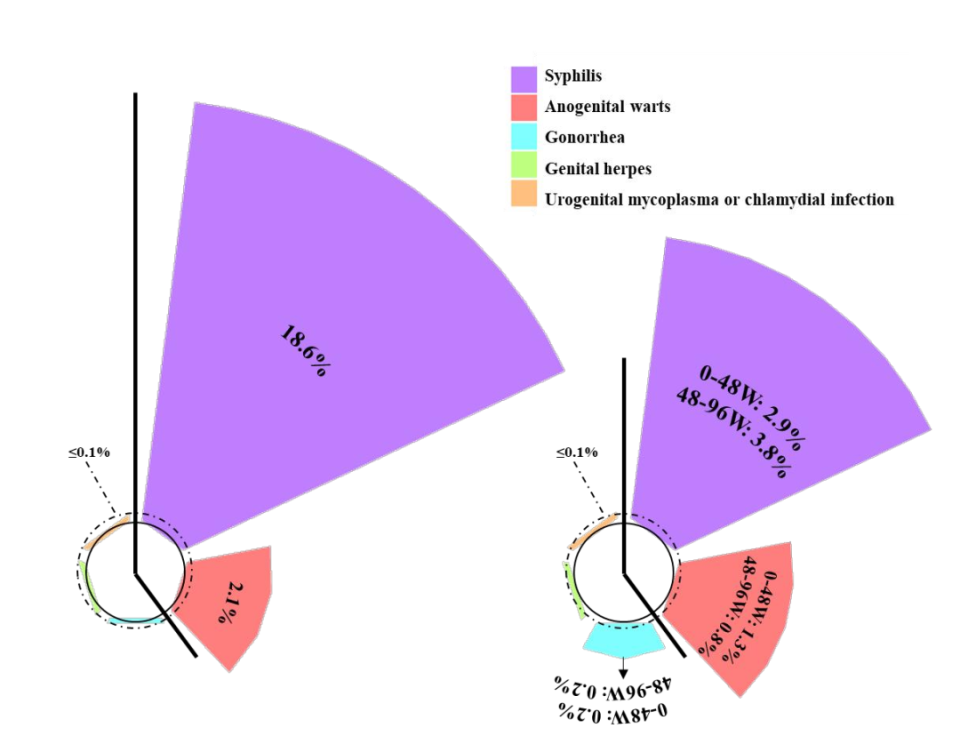
△既往STIs病史和新发或复发性STIs
04
《感染医线》:研究指出临床对STIs预防措施应用不足。您认为当前HIV门诊的STIs管理存在哪些实践缺口?应如何系统性优化?

王敏 教授
长沙市第一医院
在HIV门诊诊疗规范中,梅毒筛查已实现100%覆盖。而对于淋病、非淋菌性尿道炎等性传播疾病,因检测条件限制需转诊至皮肤性病科。
长沙市第一医院作为三级甲等综合医院,已建立多学科协作机制,包括:与皮肤性病科、外科等科室保持紧密合作;皮肤性病科专家常规开展梅毒、淋病、非淋菌性尿道炎及尖锐湿疣等常见合并感染的诊疗等。
鉴于HIV感染者合并尖锐湿疣、梅毒等感染呈高发态势,通过该协作模式可确保患者及时获得科学、规范的诊疗服务。
▌参考文献:
[1] Long S, Zheng F. Pre-Treatment and Acquired HIV Drug Resistance in Hunan: A Cross-Sectional Analysis of a Growing Challenge. APACC 2025; Abstract 53.
[2] Wang M, Wu H, Cai W, et al. Sexually Transmitted Infections in People with Human Immunodeficiency Virus 1: Secondary Longitudinal Analyses of RACER, and SPRINT Studies, Two Multi-Center, Randmized, ActiveControlled, Phase 3 Trials. APACC 2025; Abstract 333.




王敏 教授
医学博士,主任医师
长沙市第一医院感染病中心首席专家,硕士研究生导师
中南大学湘雅医学院附属长沙医院教授
国家卫健委艾滋病医疗专家组成员
中华医学会医学病毒学专业委员会委员
中华医学会感染病学分会艾滋病学组委员
中国性病艾滋病防治协会学术委员会委员、HIV合并肝病专业委员会常务委员
湖南省艾滋病防治临床医疗技术示范基地主任
长沙市艾滋病研究所所长,首届一医名医
从事传染病临床40年,熟悉病毒性肝炎、艾滋病等各种急慢性传染病的临床诊断及治疗。发表过80多篇艾滋病相关学术论文(SCI论文20余篇)、参编2015版、2018版、2021版及2024版《中国艾滋病诊疗指南》;并参与了多部艾滋病相关专家共识、以及《新发感染病学》、《感染性疾病药物临床试验设计与实施》等专著的编写。
来源:《感染医线》
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
