- 首页 > 正文
APACC国际视野丨Benjamin Bavinton教授:亚太地区HIV PrEP服务模式创新与推广策略优化
感染医线 发表时间:2025/6/22 11:49:11

编者按:2025年亚太艾滋病与合并感染大会(APACC 2025)作为区域顶尖学术平台,聚焦HIV防治前沿议题。在本届大会中,APACC科学委员会成员、澳大利亚新南威尔士大学柯比研究所Benjamin Bavinton教授多项研究入选大会摘要。其团队通过大规模调研,分析了暴露前预防(PrEP)推广中的服务模式偏好、地域公平性障碍及关键人群差异化需求。《感染医线》在会议现场独家对话Bavinton教授,深度解读如何将实证发现转化为PrEP优化策略,为亚太地区终结HIV流行提供科学路径。
研究简介
01
印度尼西亚男男性行为者(MSM)在试点项目前后的暴露前预防(PrEP)使用情况分析:基于2020年APMIS与2022年PrEP APPEAL调查数据
摘要号:146
背景
在印度尼西亚约84.7万MSM人群中(HIV感染率达21.9%),暴露前预防(PrEP)对阻断HIV传播至关重要。2022~2023年印尼启动PrEP试点项目后,药物可及性有所提升,但基线期和试点期间的PrEP使用比例数据仍较匮乏。本研究旨在分析该时期PrEP认知与使用情况的变化,并识别相关影响因素。
方法
研究使用了在亚太国家开展的两项关于PrEP和HIV预防的互联网调查(APMIS于2020年5~12月开展,PrEP APPEAL于2022年5~11月开展)中的印尼数据子集。两项研究的招募方式相似,参与者均通过约会软件、社交媒体和社区组织的广告招募。我们的分析仅限于未感染HIV的MSM参与者。关键变量为PrEP知晓率和使用情况。自变量包括年龄、性别、性取向、居住地、教育程度、就业状况、化学性行为(chemsex)、性工作行为、无套肛交行为以及对PrEP的态度。研究将数据合并,通过对比两项调查分析了2020年至2022年的变化,并建立了Logistic回归模型以识别相关因素。
结果
APMIS和PrEP APPEAL研究分别招募了15 937名和17 032名参与者。其中,分别有1 248名和1 139名印尼参与者纳入分析(总计n=2 387)。参与者中位年龄在2020年为28岁(IQR 24~33),2022年为30岁(IQR 25~35);两年均有超过90%的参与者自我认同为顺性别男性。
然而,2022年有更多参与者自我认同为同性恋(2022年59.4% vs. 2020年43.4%)、全职工作(61.8% vs. 49.8%)、居住在大城市(75.5% vs. 55.7%)以及报告坚持使用安全套(44.2% vs. 30.9%)。两年均有15%的参与者报告有化学性行为,但2022年报告接受性交易报酬的比例较低(12.2% vs. 39.3%)。2022年愿意使用PrEP的参与者比例更高(73.7% vs. 58.3%),但对副作用表示担忧的比例相近(约50%)。2022年,参与者PrEP知晓率为72.8%,曾经使用过PrEP的比例为9.6%,当前正在使用PrEP的比例为7.6%;相比2020年(分别为21.0%、2.4%和1.7%)均有提升。
多变量分析显示,当前使用PrEP的可能性在2022年更高(aOR 3.38,95%CI:2.00~5.71),且与以下因素相关:全职就业(aOR 1.63,95%CI:1.13~2.59)、无套肛交行为(aOR 2.05,95%CI:1.31~3.23)、化学性行为(aOR 1.91,95%CI:1.22~3.03)以及愿意使用PrEP的态度(aOR 2.82,95%CI:1.54~5.17)。而非同性恋认同者(aOR 0.43,95%CI:0.27~0.69)和非大城市居住者(aOR 0.44,95%CI:0.24~0.79)当前使用PrEP的可能性较低。
结论
研究结果表明,在2020年至2022年间(正值PrEP试点项目实施的前半段),印度尼西亚MSM群体的PrEP知晓度、使用意愿及实际使用率均有所提升。但可及性障碍依然存在,主要归因于非城市地区PrEP供应有限以及非同性恋认同MSM群体与服务的连接不畅。相关方应以此结果为激励,致力于发展基于社区的PrEP服务,尤其是在非城市地区,以提高服务可及性并消除污名,从而促进所有MSM群体与服务机构的连接。
02
印度尼西亚MSM的PrEP使用意愿与首选服务模式及其他相关因素分析:基于PrEP APPEAL调查
摘要号:153
背景
近期研究指出,印尼MSM群体的HIV感染率(22%~23%)和发病率(9.4/100人年)居高不下。为阻断传播,一项试点PrEP项目于2022~2023年间在60家诊所提供免费口服PrEP,并要求每3个月随访一次。然而,关于适合使用PrEP人群的服务模式偏好,目前证据有限,难以指导全国推广。本研究旨在识别首选的服务模式以及与PrEP使用意愿相关的因素,特别是在MSM群体中。
方法
PrEP APPEAL是一项于2022年5月至11月在包括印尼在内的15个亚洲国家/地区开展的MSM横断面在线调查。参与者包括自认未感染HIV的成年MSM,通过约会软件、社交媒体平台和社区组织的在线广告招募。本分析仅限于印尼参与者。服务模式偏好包括:首选PrEP方案、是否倾向由MSM医护人员提供服务以及支付意愿。建立多变量Logistic回归模型,以识别服务模式偏好与PrEP使用意愿之间的关联。同时,研究还描述了有PrEP使用意愿参与者所感知到的障碍。此外,通过一项包含5个属性(PrEP类型、地点、费用、副作用、随访频率和附加服务)的离散选择实验(DCE)考察偏好,并运用潜类别分析(LCA)识别具有相似特征和偏好的亚组。
结果
共纳入1 039名印尼MSM,中位年龄为30岁(IQR 25~35),76%居住在大城市,95%认同为顺性别,59%认同为同性恋,59%拥有高等教育学历。
总体而言,73%知晓PrEP,58%表示愿意使用PrEP,10%曾使用过PrEP,8%当前正在使用PrEP。偏好每日/按需(ED)口服PrEP(相较于两种方案都不接受,aOR 2.85,95%CI:1.81~4.49)以及愿意支付最高至15万印尼卢比(aOR 3.03,95%CI:2.14~4.29)或超过15万印尼卢比(aOR 2.10,95%CI:1.44~3.05)均与PrEP使用意愿显著相关。
在有PrEP使用意愿但未使用者中,最常见的障碍包括:不知道何处获取PrEP(68%)、当地无法获得(36%)或负担不起(24%)。
通过LCA识别出的最大类别(79%)更可能具有以下特征:同性恋、有PrEP使用经验、高等教育学历;其首选PrEP服务模式包含:ED方案(偏好权重 0.31,P<0.001);在MSM运营的私立社区诊所获取(0.16,P<0.001);免费提供(0.65,P<0.001)或最高至10万印尼卢比(0.16,P<0.001),但低于20万印尼卢比(-0.17,P<0.001);以及附加性传播感染(STI)检测服务(0.12,P<0.001)。
结论
本项研究识别出MSM群体首选的服务模式:包含ED方案、理想情况下免费或低于20万印尼卢比(约合13美元)、可在MSM运营的社区诊所获取。影响PrEP使用意愿的关键因素包括用药方案、费用和地点。PrEP的费用和地点(无论是因可及性还是知晓度不足)同时也是阻碍其使用的显著障碍。这些发现与印尼的实际实施数据相符,即相比澳大利亚或越南,印尼ED PrEP使用比例更高,且社区友好型私立诊所比政府运营诊所更受欢迎。未来印尼的PrEP推广应优先发展社区友好型服务设施并建立可持续的筹资机制,以确保目标人群能够获得可及且可负担的PrEP。
03
探索日本MSM对PrEP服务提供模式的偏好:一项离散选择实验
摘要号:214
背景
口服PrEP已在日本正式可用;然而,缺乏政府补助、高昂的费用以及仅能通过国内医疗机构有限获取,持续阻碍着其使用,特别是在HIV感染高风险人群中。在日本HIV流行中受冲击尤为严重的MSM,在获取PrEP方面面临着显著障碍。本研究旨在探讨居住于日本的MSM群体的PrEP使用行为及其对PrEP服务选项的偏好。
方法
研究使用PrEP APPEAL研究中居住于日本的受访者数据。该研究是一项于2022年5月至11月在15个亚洲国家开展的横断面在线调查,包含针对成年MSM(18岁或以上)的离散选择实验(DCE)。DCE中包含的六个属性通过文献综述和广泛的前期工作确定,包括:(1)PrEP类型(选项因用药方式和给药方法而异);(2)获取PrEP的地点(选项包括不同医院/诊所环境、远程医疗或社区主导的诊所);(3)自付费用;(4)潜在副作用(选项按严重程度、药物相互作用和发生部位区分);(5)PrEP随访频率(范围从每两个月一次到每年一次);(6)附加服务的可及性。我们采用混合Logit模型和效应编码(effect coding)属性及水平的潜类别Logit模型,以估计偏好权重并识别具有异质性偏好的个体细分群体。
结果
共纳入1 358名受访者(平均年龄39.3±11.2岁)。绝大多数(98.5%)报告出生时性别为男性,其中78.4%认同为男同性恋者,19.6%认同为双性恋或泛性恋者。仅有13.5%(n=184)为当前PrEP使用者,另有3.5%(n=48)表示曾暂停使用PrEP。
受访者感知的PrEP服务特性相对重要性排序为:服务费用(46.2%)、潜在副作用(21.7%)、PrEP类型(14.5%)、服务地点(6.3%)、随访频率(5.8%)以及附加服务可及性(5.6%)。
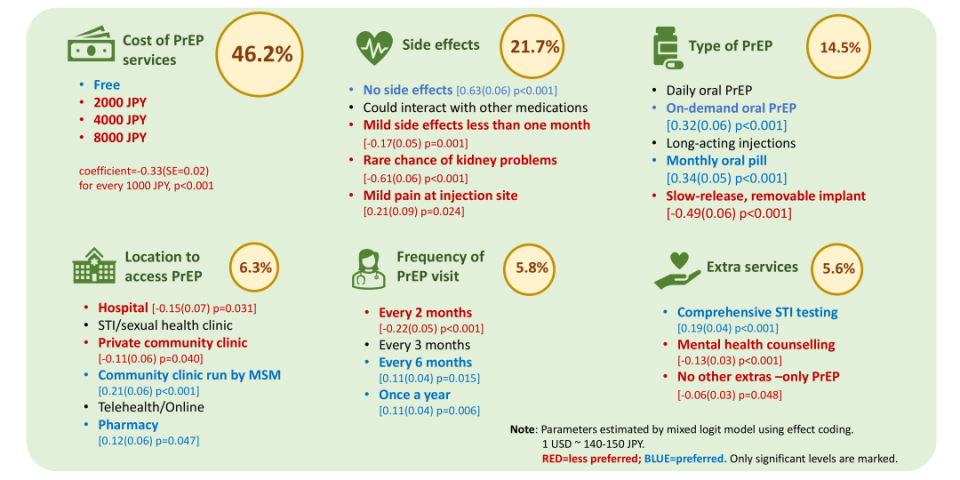
△服务特性重要性排序
总体而言,参与者更偏好无/轻微副作用的PrEP选项(β=0.63,P<0.05);倾向选择按需(β=0.32,P<0.05)或每月口服给药方案,同时强烈排斥缓释可移除植入剂(β=-0.49,P<0.05);并且对每月服务费用每增加1 000日元高度敏感(β=-0.33,P<0.05)。参与者偏好通过由MSM运营的社区诊所(β=0.21,P<0.05)或药房(β=0.12,P<0.05)获得PrEP服务,而非传统的临床/医院环境(β=-0.15,P<0.05)。
在随访频率方面,参与者对当前标准的每三个月一次普遍持中立态度,偏好更长的间隔期,同时对较短的每两个月一次的间隔表示排斥(β=-0.22,P<0.05)。最后,在附加服务中,参与者高度重视全面的STI检测(β=0.19,P<0.05),但不偏好心理健康咨询(β=-0.13,P<0.05)。
结论
在这个日本MSM样本中,参与者普遍偏好副作用较少、侵入性较小的给药方式(如注射剂或植入剂)的可负担性PrEP方案,以及通过社区主导诊所提供的照护服务。开发一种更经济、更符合用户偏好的去中心化PrEP服务模式,对于帮助日本加速实现其2030年消除HIV流行的目标至关重要。
研究者说
01
《感染医线》:能否请您简要介绍一下您的研究方向和当前的重点工作?

Benjamin Bavinton 教授
澳大利亚新南威尔士大学柯比研究所
我是Benjamin Bavinton,任职于悉尼新南威尔士大学柯比研究所。我的研究主要聚焦于HIV预防的各个方面,特别是针对男同性恋、双性恋以及其他男男性行为者和跨性别群体。具体而言,我的研究方向包括暴露前预防(PrEP)、性行为研究、HIV检测等,同时我也在“测不到=不传染(U=U)”领域开展了大量研究工作。
IDF: Could you please give a brief overview of your research focus and current key projects?
Dr. Bavinton: My name is Benjamin Bavinton, and I work at the Kirby Institute, University of New South Wales in Sydney. My research primarily focuses on various aspects of HIV prevention, particularly among gay and bisexual men, other men who have sex with men (MSM), and transgender individuals. Specifically, I study pre-exposure prophylaxis (PrEP), sexual behavior, and HIV testing. I have also conducted extensive research on Undetectable = Untransmittable (U=U).
02
《感染医线》:在您的研究推进过程中,目前遇到的主要挑战或关键瓶颈有哪些?

Benjamin Bavinton 教授
澳大利亚新南威尔士大学柯比研究所
我认为,全球各地的HIV流行状况都面临着不同的挑战。以澳大利亚为例,我们当前的主要挑战在于:虽然我们在减少本土出生的MSM(尤其是居住在大城市中心区的人群)中的HIV诊断率方面取得了显著进展,但在移民群体以及偏远郊区和地区性居民中,成效却相对有限。
从根本上说,我们目前最大的挑战是公平性问题——如何确保某些群体取得的防治成果能够惠及所有人。我们正重点针对澳大利亚的海外移民群体开展工作,因为他们在新增病例中所占比例正持续上升。这些群体在获取医疗服务时面临结构性障碍,同时也存在个人层面的挑战,比如对HIV认知不足等。我们正从多方面着手,努力改善这些人群的防治状况。
IDF: What are the main challenges or key bottlenecks you are currently encountering in advancing your research?
Dr. Bavinton: I believe every HIV epidemic worldwide faces unique challenges. Coming from Australia, our current major challenge is this: While we've made significant progress in reducing HIV diagnoses among Australian-born MSM, particularly those living in inner-city areas of major capitals, we haven't seen the same level of success among migrant populations and people in outer suburban or regional areas.
Essentially, our biggest challenge now is one of equity—ensuring that the progress we've achieved in certain groups extends to everyone. We're focusing heavily on overseas-born migrants in Australia, as they account for a growing proportion of new diagnoses. These communities face structural barriers to healthcare access, along with individual challenges like limited HIV knowledge. Our work aims to address these issues across multiple fronts to improve outcomes for these populations.
03
《感染医线》:能否分享一下您参加这次大会的感受与主要收获?

Benjamin Bavinton 教授
澳大利亚新南威尔士大学柯比研究所
我认为APACC在本地区具有独特的重要意义。作为少数几个专门聚焦HIV议题、汇聚亚太地区各界人士的交流平台,它的地位无可替代。虽然国际上存在一些全球性会议和地区性会议,但APACC在促进区域合作方面发挥着关键作用。
该会议的价值尤其体现在两个方面:一方面是前沿的科研成果展示——亚洲地区确实在许多领域处于领先地位,特别是在检测和PrEP项目的实施方面;另一方面则是绝佳的交流机会,让来自不同国家的参会者能够建立联系,形成有实质意义的合作关系。
IDF: Would you mind sharing your thoughts and key takeaways from attending this conference?
Dr. Bavinton: I believe the APACC conference holds unique significance in our region. It stands out as one of the few platforms that gathers diverse stakeholders from across Asia-Pacific to focus specifically on HIV. While there are global conferences and more localized meetings, APACC serves as a crucial forum for regional collaboration.
What makes it particularly valuable is the combination of cutting-edge scientific presentations - Asia is indeed leading in many areas, especially in implementing testing and PrEP programs - with exceptional networking opportunities. The conference enables participants from different countries to connect and establish meaningful collaborative relationships.
▌参考文献:
[1] Wirawan G, Phanuphak N, Ong J, et al. PrEP Use Cascade Among Men Who Have Sex with Men (MSM) Before and During the Indonesian Pilot Program: Analysis of APMIS 2020 and PrEP APPEAL 2022 Surveys. APACC 2025; Abstract 146.
[2] Wirawan G, Tieosapjaroen W, Chan C, et al. Preferred Service Model and Other Factors Associated with Pre-Exposure Prophylaxis (PrEP) Willingness Among Indonesian Men Who Have Sex with Men (MSM): Analysis of PrEP APPEAL Survey. APACC 2025; Abstract 153.
[3] Li C, Wang K, Tanuma J, et al. Exploring User Preferences for PrEP Service Delivery Models in Japan Among Men Who Have Sex with Men: A Discrete Choice Experiment. APACC 2025; Abstract 214.




Benjamin Bavinton
澳大利亚新南威尔士大学柯比研究所
副教授
Benjamin Bavinton教授自2010年起任职于澳大利亚新南威尔士大学柯比研究所(Kirby Institute, UNSW Sydney),现任该研究所HIV流行病学与预防项目(HIV Epidemiology and Prevention Program)下生物行为学预防研究组(Biobehavioural Prevention Research Group)组长。
Bavinton教授的研究聚焦于澳大利亚及亚太地区男同性恋、双性恋及其他男男性行为者和跨性别人群中HIV与性传播感染(STI)预防的行为学和流行病学层面。
他在澳大利亚本土及国际范围内从事HIV预防工作已逾二十年,领域涵盖社区教育、政策制定、能力建设及科学研究。他曾担任国际性队列研究“异性相吸研究”(Opposites Attract Study)的项目负责人,该研究探讨了在男性HIV血清不一致伴侣中实施“以治疗作为预防(HIV treatment-as-prevention)”策略的效果。
Bavinton教授目前主持的研究项目包括:在澳大利亚及亚洲监测、实施和推广口服及注射剂型HIV PrEP药物;识别并解决澳大利亚HIV预防领域的差距;以及深入了解澳大利亚及亚太地区男同性恋、双性恋、其他男男性行为者及跨性别女性的性行为模式。
同时,他也是澳大利亚国家HIV行为监测系统——“男同性恋、双性恋及多元群体社区定期调查(The GBQ+ Community Periodic Surveys)”——中柯比研究所的首席研究员。
来源:《感染医线》
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
