- 首页 > 正文
深三院结核之窗丨敏感与耐药结核病成功治疗者结核后肺病的高患病率
感染医线 发表时间:2025/6/27 17:20:30
编者按:结核后肺病(PTLD)的公共卫生负担被严重低估,缺乏标准化管理,耐药结核与PTLD的关联尚存在争议;治愈后炎症标志物动态变化及其与PTLD的关联亟待探索。在本期“结核之窗”栏目中,卢水华教授团队将分享一项来自美国埃默里大学团队的研究成果,该研究比较药物敏感和耐药结核病患者治疗结束时PTLD的患病率并评估血浆细胞因子和基质金属蛋白酶与肺损伤的关联。
研究简介

一、研究背景
结核病(TB)是重要的全球公共卫生挑战,即便细菌学治疗成功,仍可能导致严重的肺损伤,即肺结核后肺部疾病(PTLD)。全球TB年发病率超1 000万例,幸存者超1.55亿,PTLD公共卫生负担巨大。因为缺乏PTLD患病率和危险因素的前瞻性研究,限制了预防或减少PTLD干预措施的开发。此外,敏感与耐药结核患者之间PTLD发生率是否存在差异尚不清楚,且结核患者肺损伤相关的生物标志物的数据有限。本研究旨在比较敏感和耐药结核病患者治疗结束时PTLD的患病率并评估血浆细胞因子和基质金属蛋白酶与肺损伤的关联。
二、研究方法
- 研究对象
2020年2月至2021年7月在格鲁吉亚第比利斯国家结核病与肺病中心(NCTLD)开展研究。
纳入标准:(1)年龄≥16岁;(2)初治肺结核患者(无既往抗结核治疗史);(3)基线微生物学确诊(抗酸染色阳性、培养阳性或GeneXpert MTB/RIF阳性);(4)治疗结局为“治愈”或“完成治疗”(按WHO标准);(5)HIV血清学检测阴性;(6)居住于第比利斯地区。
排除标准:(1)合并肺癌或其他慢性肺疾病史(如COPD、哮喘);(2)妊娠期女性;(3)治疗周期异常延长(如DSTB治疗>8个月,RR/MDR TB治疗>24个月)。
- 评估指标
1、影像学评估
高分辨率胸部CT:使用西门子SOMATOM Definition AS CT扫描仪,由独立胸科放射科医师盲法评估。(1)肺叶受累评分:按累及范围分为0(无受累)至4级(76%~100%受累),总分0~20分。(2)结构性病变分级:空洞、纤维化、支气管扩张按严重程度分为无、轻度、中度、重度。
胸片评估:采用Ralph评分系统,评估肺部受累面积百分比及空洞存在情况。
2、肺功能检查
使用MIR Spirolab III肺功能仪检测用力肺活量(FVC)、第1秒用力呼气容积(FEV1)等指标。按欧洲呼吸学会(ERS)/Knudson标准计算年龄-性别-身高校正的预测值,参照GOLD指南进行严重度分级。
3、呼吸健康问卷
圣乔治呼吸问卷精简版(SGRQ-C):包含40项问题,评估症状(频率与严重度)、活动受限及疾病影响三大维度,总分0~100分(分值越高提示健康损害越重)。
异常阈值:症状分>12、活动分>9、影响分>2.18或总分>6视为异常。
4、生物标志物检测
血浆采集:治疗结束时采集EDTA抗凝血,离心分离血浆后-80℃保存并转运至埃默里大学检测。
细胞因子检测:使用Milliplex高灵敏度T细胞磁珠面板定量TNF-α、IL-1β、IL-17A。
基质金属蛋白酶(
- 结局定义
PTLD综合诊断标准(满足以下至少1项):
呼吸健康受损:SGRQ-C任一维度评分异常;
肺结构损伤:CT显示空洞、中重度纤维化或支气管扩张;
肺功能异常:FEV1/FVC<0.70(阻塞性)或FEV1/FVC≥0.70且FVC<80%预计值(限制性)。
三、研究结果
- 入组流程
2020年2月至2021年7月,共有123例肺结核且细菌学治疗成功的患者在治疗结束时入组,其中92例(75%)为药物敏感/异烟肼单耐药(DSTB/HR-TB),31例(25%)为利福平耐药/耐多药结核病(RR/MDR TB)(图1)。

图1. 研究参与者的入组流程图
表1详细列出了PTLD的多维度诊断标准,为研究中PTLD的患病率分析提供了依据。
表1. PTLD的诊断标准

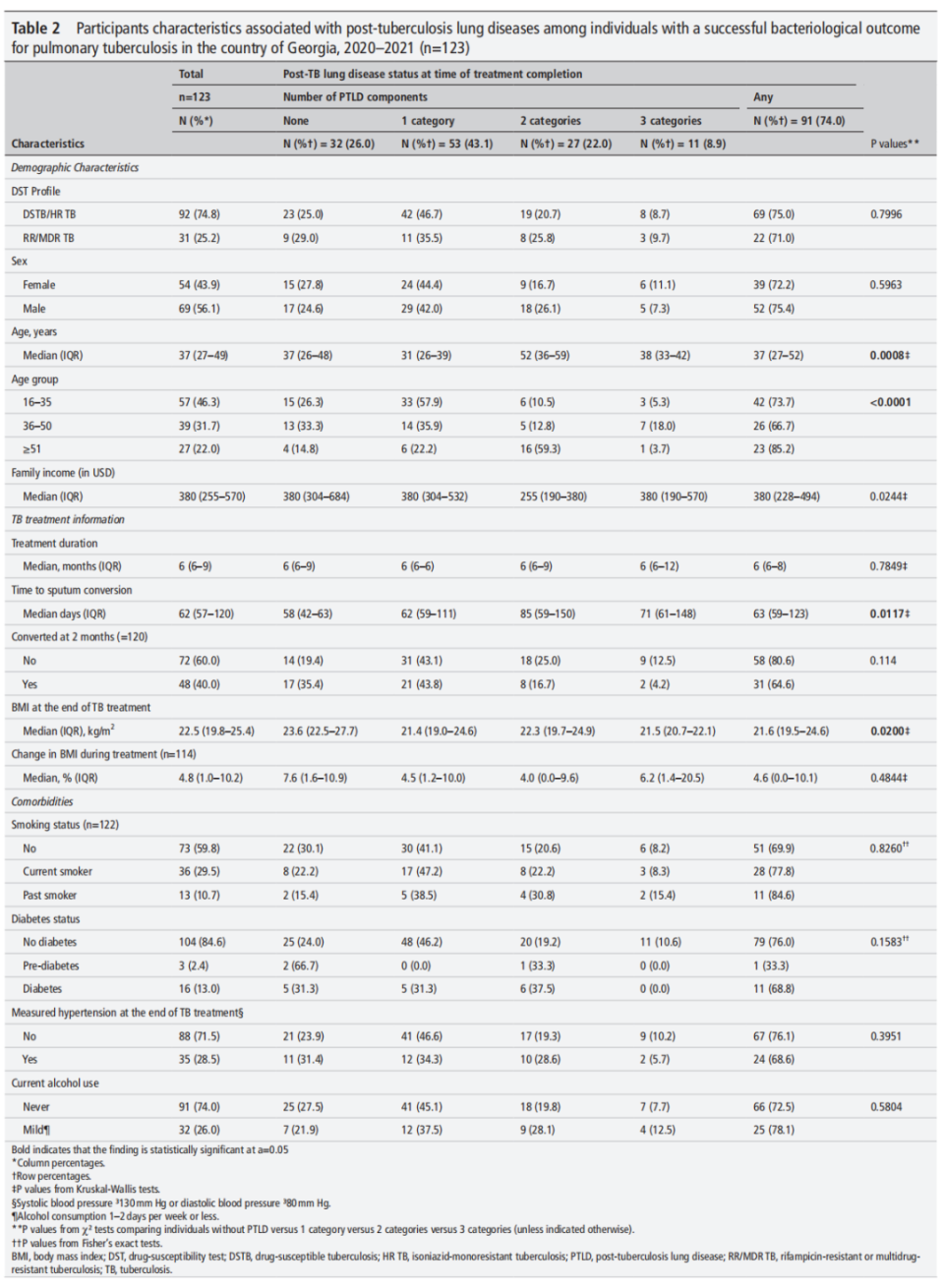
- 参与者特征
1、年龄是PTLD最强风险因素
≥51岁患者:85.2%存在PTLD,其中近60%符合≥2项诊断标准(如肺功能+CT异常)。
<35岁患者:PTLD风险降至73.7%,且多为单一标准异常。
2、低BMI显著增加PTLD风险
治疗结束时BMI<22 kg/m²者的PTLD风险更高,且多符合≥2项标准(中位BMI:PTLD组 vs. 无PTLD组:21.6 vs. 23.6 kg/m²)。BMI变化幅度与PTLD无关。
3、痰培养延迟阴转预警PTLD
在阴转时间>120天者中,80.6%发生PTLD(阴转≤120天者为64.6%)。阴转时间越晚,患者符合PTLD标准的项数越多(中位至痰菌转阴时间:无PTLD组 vs. 符合3项标准组:58 vs. 71天)。
4、吸烟、糖尿病、高血压未显著增加风险
5、耐药性不影响PTLD发生
DSTB/HR-TB组与RR/MDR-TB组在PTLD患病率(75% vs. 71%)及严重程度方面无显著差异。
表2. 人口统计学和临床特征
- PTLD患病率
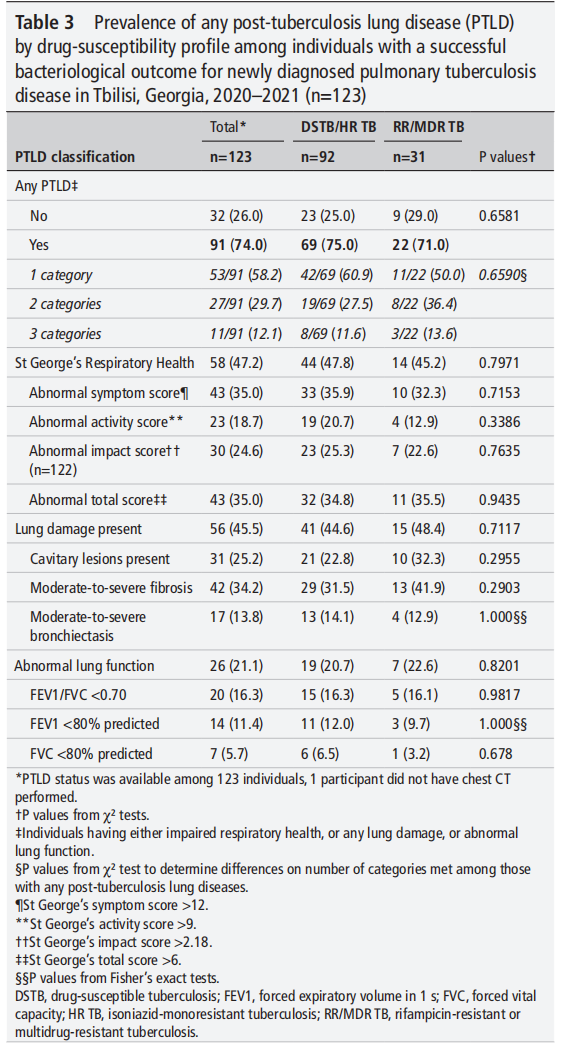
总体PTLD患病率:在123例纳入分析的患者中,PTLD总体患病率为74%(91/123),其中药物敏感/异烟肼单耐药结核病(DSTB/HR TB)患者为75%(69/92),利福平耐药/多重耐药结核病(RR/MDR TB)患者为71%(22/31),两组差异无统计学意义(P=0.6581)。
PTLD标准符合数分布:在PTLD患者中,58.2%(53/91)符合1项标准,29.7%(27/91)符合2项标准,12.1%(11/91)符合3项标准,两组在符合标准数的比例上无显著差异(P=0.6590)。同时各诊断维度的患病率也无显著差异。总之,PTLD患病率在药物敏感与耐药结核患者中无显著差异。
表3. 新诊断肺结核且细菌学治疗成功的个体中,按药物敏感性特征分类的任何PTLD患病率(2020~2021年,n=123)
三项诊断标准的交集显示,仅少数患者同时满足全部三项标准(12%),多数患者仅符合1~2项标准(图2)。
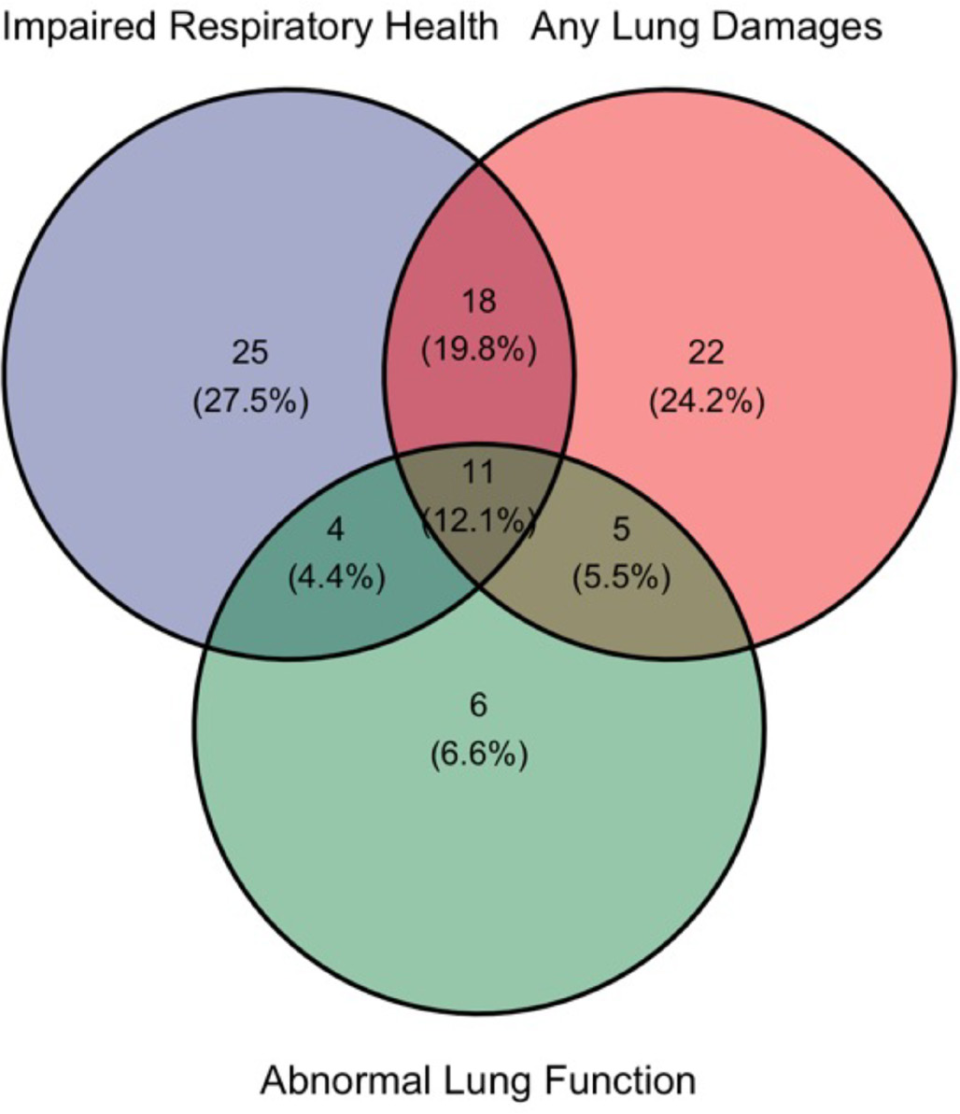
图2. 在患有任何PTLD的个体中,用于定义PTLD的三个标准之间交叉点的维恩图(n=91)
-
细胞因子和
MMP
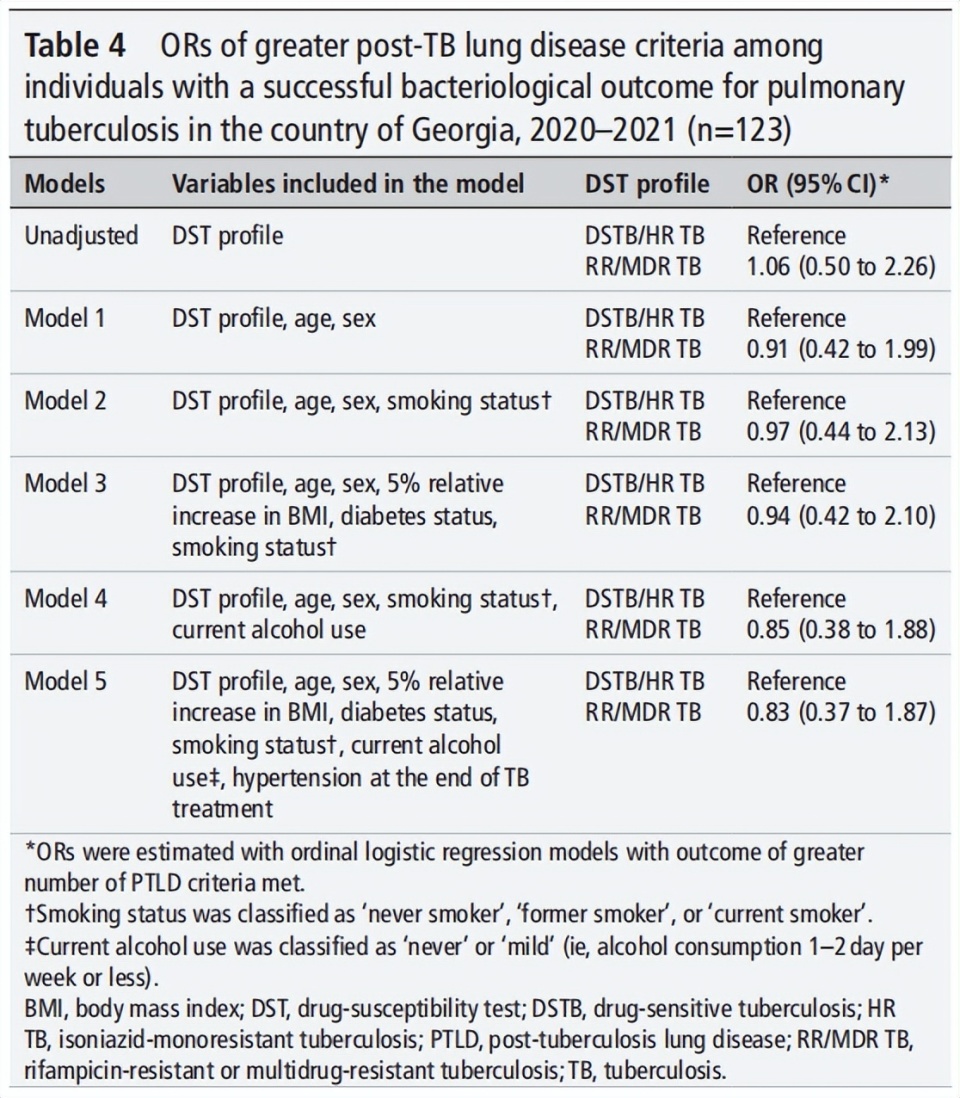
所有模型中RR/MDR-TB组的OR值均接近1(0.83~1.06)且95%CI包含1;耐药结核病患者满足多项PTLD标准的风险≈药物敏感患者(即使调整年龄、性别、吸烟、营养状态等混杂因素后仍成立)。
表4. 格鲁吉亚2020-2021年肺结核细菌学治疗成功患者中,符合更多PTLD标准的比值比(OR)
PTLD与非PTLD患者对比:两者的细胞因子水平无显著差异(图3B)。
空洞性病变与非空洞性病变患者对比:至少一个空洞性病变的患者中,IL-1β(3.8 vs. 6.1 pg/mL,P≤0.01)和IL-17A(11.2 vs. 16.9 pg/mL,P=0.03)的中位值显著低于无空洞患者(图3B)。
PTLD与非PTLD患者对比:
空洞性病变与非空洞性病变患者对比:至少一个空洞性病变的患者中,
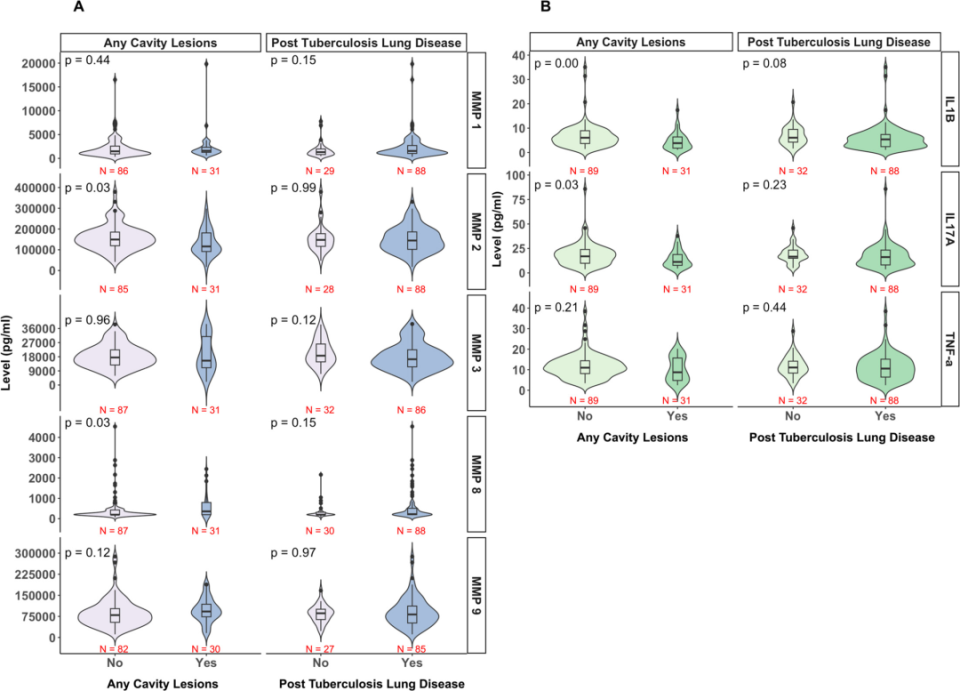
图3. 细胞因子与基质金属蛋白酶(
四、研究结论
研究纳入124例细菌学治疗成功的肺结核患者,分析PTLD情况。结果显示PTLD患病率为74%,耐药与非耐药患者患病率无显著差异。年龄大、治疗结束时BMI低、痰培养转阴时间长与PTLD相关。空洞病变患者IL-1β、IL-17A降低,
研究点评
一、研究亮点
该研究首次综合症状、影像、功能多维定义PTLD,提供更全面的疾病负担评估;揭示新治疗方案下耐药结核的PTLD风险不高于药物敏感型,挑战既往认知;为肺结核后遗症机制及诊断策略提供了新依据。
二、局限性
1、该研究纳入的耐多药结核患者数量有限,可能影响较小差异的检测效力。
2、PTLD定义的二元分类(如仅评估空洞存在与否)可能限制对疾病严重度差异(如空洞大小)的识别。
3、缺乏治疗初期的呼吸健康、肺损伤和肺功能数据,无法区分PTLD特征是在治疗期间新发还是既往存在。
4、圣乔治问卷并非针对结核病设计,需开发结核特异性的呼吸健康评估工具。
三、对未来研究的启示
未来可以进一步区分PTLD亚型(如阻塞性/限制性病变),制定个体化干预策略;探索
▌参考文献:
Kempker RR, Salindri AD, Avaliani T, et al. High rates of post-tuberculosis lung disease among persons successfully treated for drug-susceptible and resistant tuberculosis. Thorax. Published online May 7, 2025. doi:10.1136/thorax-2024-222350

更多精彩内容,请扫码订阅“深三院结核之窗”专栏

卢水华 教授
教授,主任医师,二级教授,博士生导师
国家感染性疾病临床医学研究中心副主任,深圳市第三人民医院肺病医学部主任

任坦坦
硕士,毕业于华中科技大学
发表文章数篇,参与多项课题开展
来源:《感染医线》
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
