- 首页 > 正文
深三院结核之窗丨中国结核分枝杆菌耐药突变目录——基于全国调查的12种抗结核药物耐药性分析
感染医线 发表时间:2025/7/18 22:08:36
编者按:结核病作为全球第二大传染病致死原因,其耐药性问题仍是重大公共卫生挑战。传统药敏检测耗时长,而基因检测技术的革新为精准诊断带来突破。2021年世界卫生组织(WHO)发布首份《全球结核分枝杆菌耐药突变目录》,但国家特异性数据亟待完善。中国作为耐多药结核病高负担国家,耐药谱系复杂且地域分布差异显著,亟需本土化研究支撑精准防控。在本期“结核之窗”栏目中,卢水华教授团队将分享一项基于全国9 071株结核分枝杆菌的大规模研究,首次构建中国12种抗结核药物的耐药突变目录。
研究简介
一、研究背景
结核病是由结核分枝杆菌引起的慢性传染病,目前仍是全球范围内的重大公共卫生威胁,且已成为继新冠疫情之后第二大传染病致死原因。2021年,全球估计有1 060万结核病患者,其中新发多重耐药(MDR)或利福平耐药结核病病例约45万例。值得注意的是,这些耐药病例中预计有20%为准广泛耐药(pre-XDR)结核病。
传统的结核分枝杆菌表型药物敏感性检测通常耗时超过一个月。相比之下,核酸扩增检测和全基因组测序(WGS)等基因检测方法凭借其高度特异度和灵敏度,彻底改变了结核病诊断格局。在此背景下,世界卫生组织(WHO)于2021年发布了首版《结核分枝杆菌耐药突变目录》。该目录分析了来自45个国家的41 137株结核分枝杆菌复合体(MTBC)分离株的药物敏感性检测和WGS数据,将突变与耐药性的关联划分为五类:(1)与耐药相关;(2)与耐药相关(临时认定);(3)意义未明;(4)非耐药性关联(临时);(5)与耐药无关。针对WHO推荐的13种抗结核药物,共有1 149个突变被归类为与表型耐药相关。然而,耐药性的国家特异性问题仍需持续关注。
中国属于全球30个MDR或利福平耐药结核病疫情严重的国家之一,2021年MDR结核病负担占全球的7.3%。此外,抗菌药物不合理应用问题进一步加剧了中国结核病耐药谱系的复杂性和多样化特征。
二、研究方法
1 研究目的
通过采用与2021年WHO第一版目录相同的方法,基于分离菌株生成结核分枝杆菌复合群耐药突变目录,全面反映中国耐药突变特征。
2 研究设计与数据来源
主要分析来自中国31个省级行政区(省/市/自治区)的70个县的结核分枝杆菌复合群(MTBC)分离株样本。采用分层随机抽样(按地区报告涂阳病例数比例选取)。初始纳入10 146株MTBC分离株,最终9 071株(89.4%)进入分析(排除低质量/污染样本)。
3 试验方法
表型药敏试验:采用MYCOTB微孔板(三种类型:MYCOTBI,UKMYCS,UKMYCG),检测药物覆盖12种抗结核药物,一线药物:利福平(RIF)、异烟肼(INH)、乙胺丁醇(EMB);二线药物:左氧氟沙星(LVX)、莫西沙星(MXF)、阿米卡星(AMK)、卡那霉素(KAN)、乙硫异烟胺(ETH)、氯法齐明(CFZ)、利奈唑胺(LZD)、德拉马尼(DLM)、贝达喹啉(BDQ)
最低抑菌浓度(MIC)测定:孵育10–21天后,由两名操作员通过Vizion Digital系统读取MIC。结果不一致时由第三名经验丰富的操作员复核。左氧氟沙星MIC按氧氟沙星MIC/2计算。
质量控制:通过比利时国家参考实验室的能力验证。
4 基因型分析(WGS)
采用CTAB法提取基因组DNA。使用Illumina HiSeq 2000平台进行全基因组测序(WGS)。变异检测与分析采用与2021版WHO突变目录(由CRyPTIC联盟和Seq&Treat联盟开发)相同的生物信息学流程(Github平台版本0.8.3)将获得的候选基因分层:
- Tier 1:高概率含耐药突变基因(如rpoB,katG,gyrA)。
- Tier 2:中等概率含耐药突变基因
5 统计分析
突变关联性评估:计算比值比(OR)、阳性预测值(PPV)及95%置信区间(CI)。使用Fisher精确检验和Benjamini-Hochberg校正(FDR=5%)控制假阳性。
突变分组标准(仿WHO目录):(1)明确关联耐药(高OR/PPV,且与WHO目录一致);(2)与耐药相关(临时认定)(需更多证据);(3)意义不确定;(4)非耐药性关联(临时);(5)明确无关耐药(敏感)。
MIC关联分析:使用Wilcoxon秩和检验和Kruskal-Wallis(K-W)检验分析突变与MIC的关系。
区域差异分析:按地理(南/北)和经济(东/中/西)划分中国地区。使用Pearson χ²检验分析耐药突变的空间分布差异。
三、研究结果
如图1饼状图所示,在本研究所获得的样本中,我国结核分枝杆菌分离株大多属于谱系2(67.5%),其次是谱系4(27.8%)。地域分布以湖南省和新疆维吾尔自治区贡献的分离株数量最多,其中新疆维吾尔族自治区分离株中有我国较为少见的谱系4。
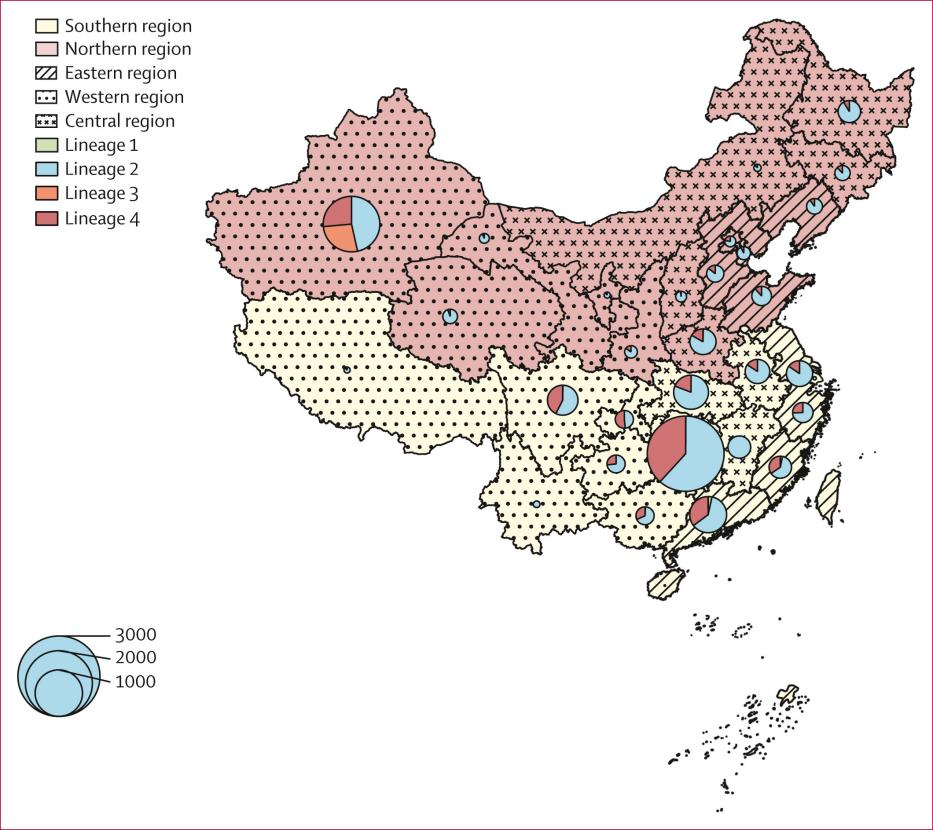
图1. 不同地区MTBC分离株的分布情况
图2展示了抗结核药物的耐药性频率、MDR或利福平耐药、pre-XDR和XDR分离株的分布,以及不同药物耐药性之间的相关性。图2A表示各药物出现耐药的频率:其中利福平的耐药性频率为8.2%,异烟肼为14.8%。图2B表示XDR和pre-XDR的数量及占比:7株分离株被分类为XDR,190株为pre-XDR。图2C表示各药物之间耐药的相关性:利福平耐药性与其他药物的耐药性相关性最强,尤其是与异烟肼(Spearman’s correlation 0.55)。
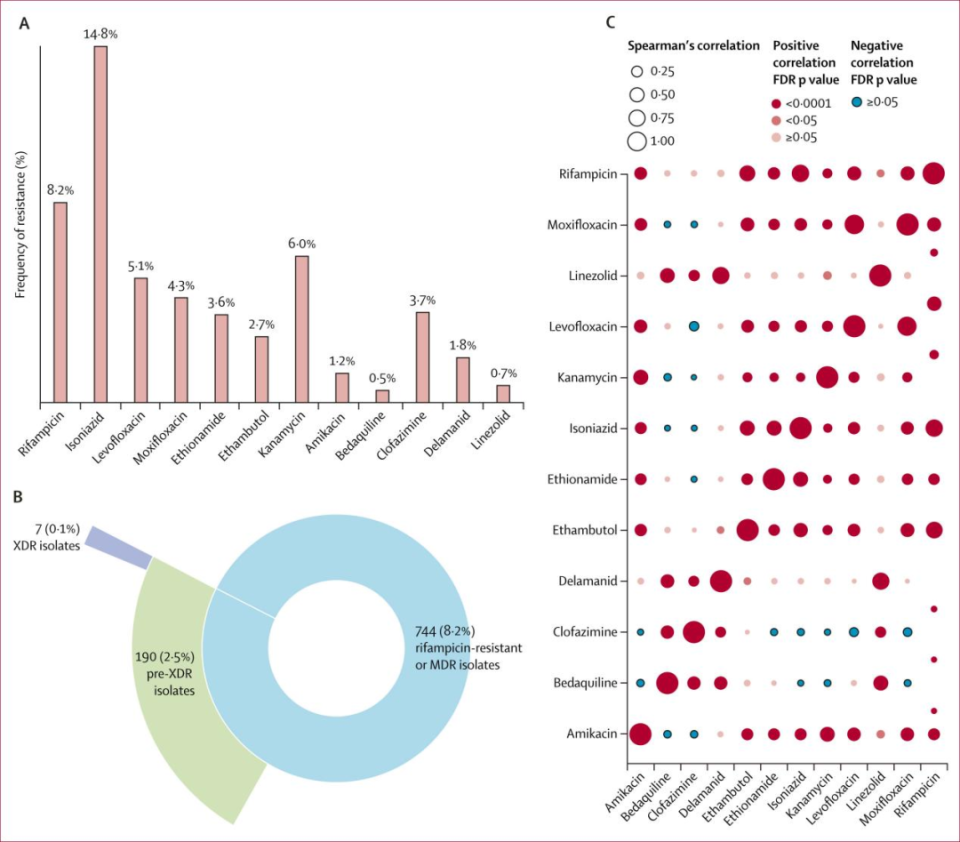
图2. 12种抗结核药物的耐药分类及相关性分析
图3A表示各药物目录间的关联数量:本研究共分析了11 065种候选基因突变与12种抗结核药物的关联性,其中1 993种(18.0%)突变已在WHO目录中收录在11 065种突变中,208种(1.9%)被归类为与表型耐药相关。这些突变多数与WHO目录一致,差异主要集中于插入缺失突变(Indel);图3B表示本研究数据集与WHO第一版目录在1类和2类突变差异的维恩图。Group 1和Group 2突变:第1类突变共34种,其中33种(97.1%)与WHO目录的1或2类重合;第2类突变共174种,仅92种(52.9%)被WHO目录归为1或2类;图3C表示单独突变比例的箱线图,展示我们数据集和WHO数据中1类和2类突变被观测到的次数。本研究数据集中Group 1和Group 2突变的单独出现比例低于WHO目录,表明中国耐药谱系的复杂性。
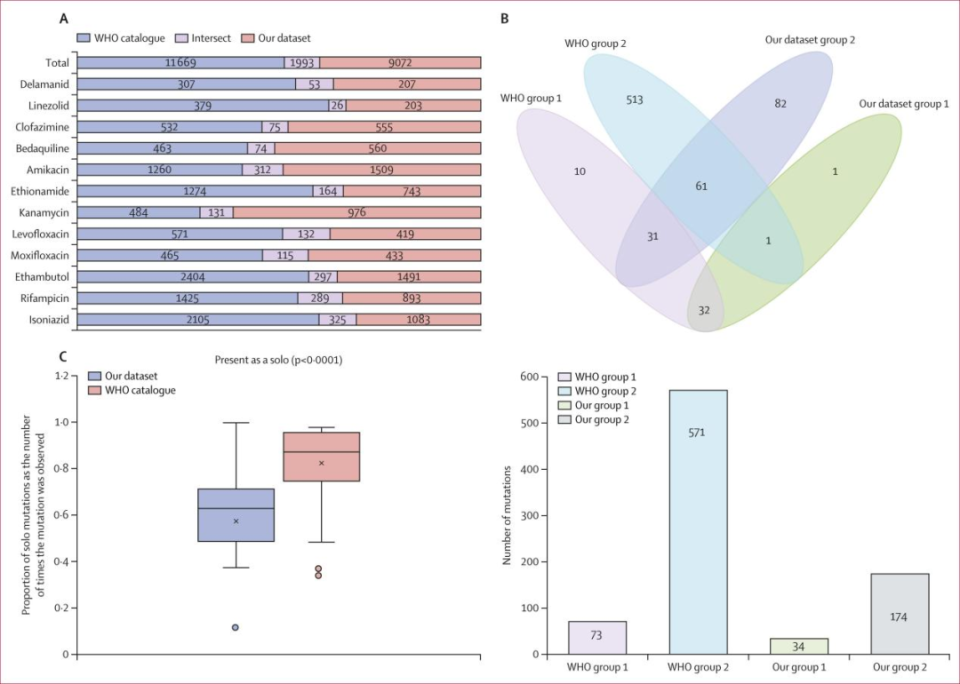
图3. WHO数据和本研究数据的对比
表1展示了与耐药性相关的Group 1突变对不同抗结核药物的MIC值。Group 1各耐药突变对应的利福平、异烟肼、莫西沙星和左氧氟沙星MIC值存在显著差异(P<0.0001)。
表1. 1级突变的耐药水平

本研究的数据集中,发现了一个与左氧氟沙星耐药相关的新突变gyrA_Ala288Asp。分析结果显示携带该突变的分离株并非单系群。同时,研究发现中国不同地区与利福平耐药及氟喹诺酮耐药突变存在相关性。
利福平耐药突变:
- rpoB_His445Tyr:在东部地区的比例(21/106,19.8%)显著高于中部(30/333,9.0%)和西部地区(16/135,11.9%)(P=0.010)。
- rpoB_Ser450Trp:在东部地区的比例(5/106,4.7%)也显著高于中部(6/333,1.8%)和西部地区(0/135,0%)(P=0.029)。
- rpoB_Ser450Leu:在中部地区的比例(222/333,66.7%)显著高于东部(54/106,50.9%)和西部地区(81/135,60.0%)(P=0.012)。
氟喹诺酮耐药突变:
- gyrA_Asp94Tyr、gyrA_Ala288Asp和gyrB_Asp461Asn存在地域分布差异。
- gyrA_Asp94Tyr:在北方地区的比例(18/104,17.3%)显著高于南方地区(13/249,5.2%)(P=0.020);同时,该突变在东部地区的比例(16/84,19.0%)显著高于中部(11/216,5.1%)和西部地区(4/52,7.7%)(P=0.001)。
尽管中国南方与北方地区在异烟肼耐药突变整体分布上无显著相关性(P=0.102),但在谱系4菌株中,南方地区的katG_Ser315Thr突变比例(98/156,62.8%)在数值上高于北方地区(14/35,40.0%)(P=0.021)。
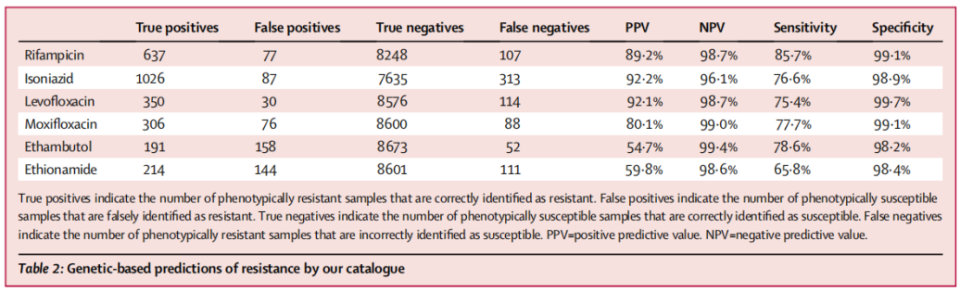
通过比较数据集中所有菌株的基于基因预测的第1组和第2组突变耐药性,以及由MIC推导的表型特征,结果显示乙胺丁醇的阳性预测值最低(54.7%)。在158株假阳性预测菌株中,122株(77.2%)的MIC值为4 mg/L,该浓度属于技术不确定区间。对于乙硫异烟胺,在144株假阳性预测菌株中,61株(42.4%)存在ethA基因编码区的插入和缺失突变,这表明ethA基因的插入缺失突变仅导致MIC值轻微上升,因此支持除耐药和敏感外还需设立临界分类。
为探究表2中所有药物灵敏度偏低的原因,本研究分析了被错误判定为敏感的耐药表型菌株中外排泵基因的突变情况。在945株表型耐药但基因型敏感的菌株中,433株(45.8%)至少存在一个外排泵基因突变,71株(7.5%)在甘油激酶(glpK)基因中存在移码突变,这些突变可能导致暂时可遗传的药物耐受性。
表2. 基于本研究目录的遗传抗性预测
四、研究结论
这项研究包含了中国迄今为止最大规模的结核分枝杆菌表型与基因型匹配数据集。所有菌株均通过全国耐药结核病监测系统筛选,具有良好的全国代表性。本研究首次通过统计学数据证实gyrA_Ala288Asp突变对左氧氟沙星具有耐药显著性。同时对利奈唑胺、德拉马尼、贝达喹啉的耐药性进行分析,有望为耐药结核病的诊疗改进提供依据。
研究点评
一、研究亮点
这项研究包含了中国迄今为止最大规模的结核分枝杆菌表型与基因型匹配数据集。并首次通过统计学数据证实gyrA_Ala288Asp突变对左氧氟沙星具有耐药显著性,并且通过比较野生型和Ala288Asp突变体结构,该突变导致gyrA的Asp288与gyrB的loop1之间形成新的相互作用。这种相互作用可能影响药物进入机制,可能阻碍左氧氟沙星进入结合位点。部分耐药突变还显示出差异。同时对利奈唑胺、德拉马尼、贝达喹啉的耐药性进行分析。同时基于WHO目录新增了两个指标(MIC中位数和Wilcoxon秩和检验的FDR校正显著性)来衡量突变与MIC值的关系。
二、局限性
该研究未纳入吡嗪酰胺,这是由于该药物需要在酸性条件下培养,无法成功接种至微孔板(如MYCOTB)。
三、对未来研究的启示
WHO目录应充分考虑插入缺失突变、外排泵基因、蛋白质结构与最低抑菌浓度之间的关联,并在未来研究中加以验证,尤其是在结核病高负担国家。随着更多数据的生成和分析方法的改进,将有助于实现更全面的耐药结核病诊断与治疗。
▌参考文献:
Pei S, Song Z, Yang W, et al. The catalogue of Mycobacterium tuberculosis mutations associated with drug resistance to 12 drugs in China from a nationwide survey: a genomic analysis. Lancet Microbe. 2024;5(11):100899. doi:10.1016/S2666-5247(24)00131-9

更多精彩内容,请扫码订阅“深三院结核之窗”专栏

卢水华 教授
教授,主任医师,二级教授,博士生导师
国家感染性疾病临床医学研究中心副主任,深圳市第三人民医院肺病医学部主任

李雪影
硕士,毕业于上海交通大学医学院
曾发表SCI及核心期刊文章数篇,参与多项课题开展。
来源:《感染医线》
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
