- 首页 > 正文
SIFIC 2025丨张文宏教授解读全球耐药地图与感控实践策略
感染医线 发表时间:2025/7/25 23:28:10
编者按:在全球公共卫生挑战加剧的背景下,多重耐药菌传播已成为威胁人类健康的重要隐患,感染防控进入“大感控”新时代。“第21届上海国际医院感染控制会议(SIFIC)暨第9届东方疑难感染病(OFCID)联合会议、全球华人临床微生物暨感染学会学术年会及2025申江健康论坛”以“大感控:

01
历史回眸:人类与细菌的“攻防战”
感染防控的“萌芽时刻”
早在1847年,奥地利医生伊格纳兹·塞麦尔维斯就发现,产褥热发病率高与医师手部的污染有关。他提出采用漂白液洗手后,产妇因产褥热死亡的病死率从22%降到了3%。尽管这一正确推论在当时被同行视为离经叛道,但却开启了感染防控的先河。到了1878年,路易斯·巴斯德在法国科学院对外科医生演讲时提出,手术应使用干净器械、仔细清洗双手,手术线和水需经高温处理等理念,为现代感染防控奠定了重要基础。
抗菌药物的“高光与隐忧”
1928年,亚历山大・弗莱明发现了青霉素,这一发现为感染治疗带来了革命性突破。此后,1969年约翰・查恩雷在矫形外科手术中运用层流技术,1973年临床手术中预防性使用抗菌药物,这些进步让感染防控进入了新的阶段。然而,随着抗菌药物的广泛使用,隐患也逐渐显现。美国疾病控制与预防中心(CDC)发布的《2019年美国抗菌药物耐药性威胁报告》显示,美国每年约有超280万抗菌药物耐药病原体感染病例,3.5万余人死于抗菌药物耐药性,其中红霉素耐药侵袭性A族链球菌感染更是增加了315%[1]。

△2019年美国抗菌药物耐药性威胁报告数据(引自讲者幻灯)
02
现状分析:全球耐药地图
全球耐药负担
一项发表于《柳叶刀》(The Lancet)的一项全球疾病负担(GBD)研究显示,2021年全球有471万例死亡与细菌性抗微生物药物耐药性(AMR)有关,其中直接导致的死亡人数达114万例[2]。更令人担忧的是,如果不采取有效措施,到2050年,全球估计有822万与AMR相关的死亡。从人群来看,情况也在发生变化,1990年至2021年,5岁以下儿童的AMR相关死亡人数下降了50%以上,但同期70岁及以上成年人的死亡例数增加了80%以上,老年人正成为耐药菌
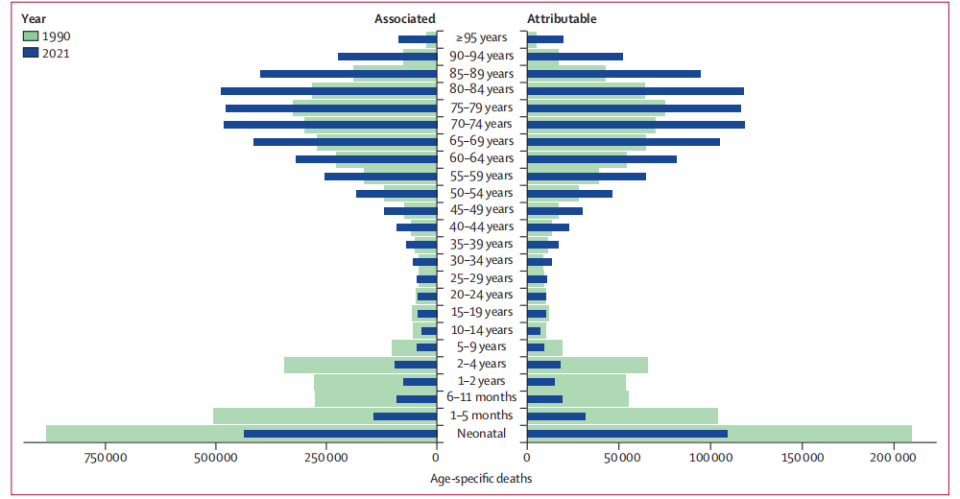
△1990年和2021年不同年龄组AMR相关死亡和归因死亡分布[2]
复旦大学附属华山医院团队基于GBD数据的分析发现,2021年全球与碳青霉烯耐药性相关的死亡人数达到129万,其中约有29万可归因于碳青霉烯耐药性;1990~2021年,全球碳青霉烯耐药死亡率呈上升趋势(每年净漂移0.20%),且不同地区之间的差异很大[3]。研究还发现,所有地区的死亡率负担均逐渐向老年人群转移,尤其是南亚地区。研究提示,需考虑地区医疗保健能力和特定年龄脆弱性,制定有针对性的策略来应对CRGNB死亡负担。
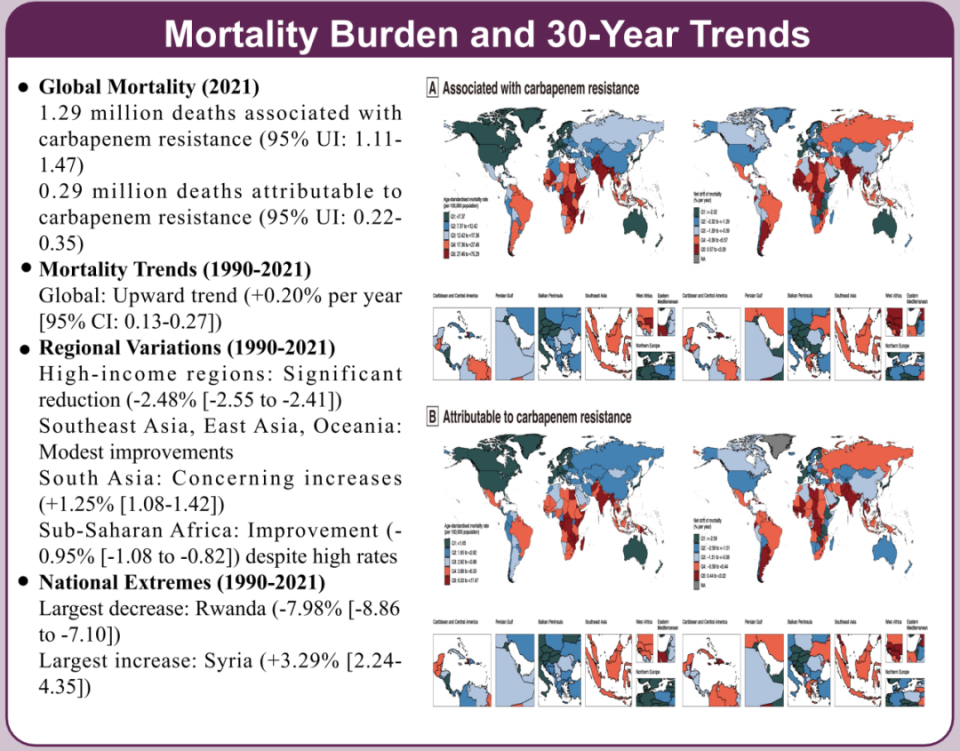
△1990~2021年全球碳青霉烯耐药死亡率变迁[3]
我国耐药现状
我国的耐药情况同样不容忽视。根据全国细菌耐药监测网(CARSS)发布的2023年全国细菌耐药监测报告,肺炎克雷伯菌对碳青霉烯类药物的耐药率全国平均为10.8%,鲍曼不动杆菌为55.5%,二者较2022年分别上升了0.8和2.1百分点[4]。
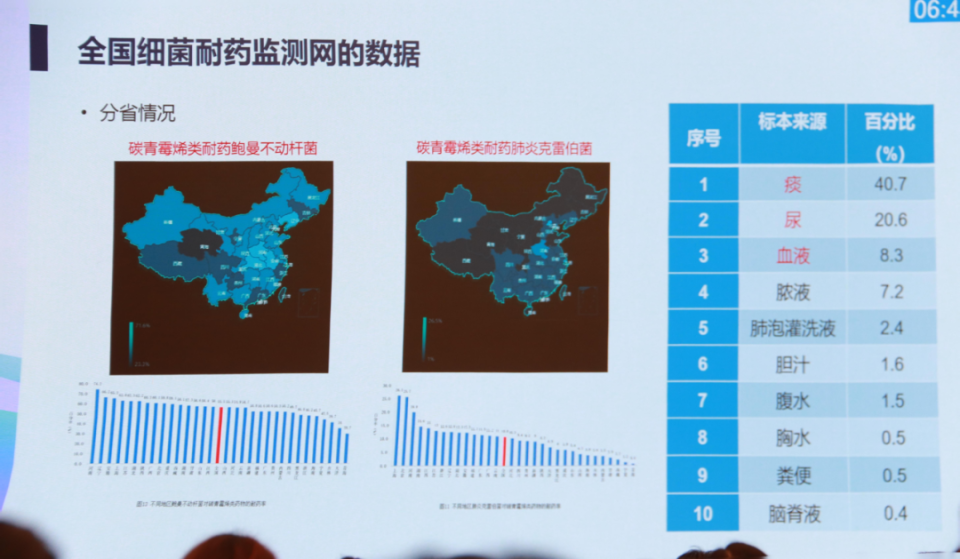
△不同地区肺炎克雷伯菌和鲍曼不动杆菌对碳青霉烯类药物的耐药率(引自讲者幻灯)
此外,在本届SIFIC大会中,华山医院团队汇报的一项研究显示,2021年我国CRGNB关联死亡125 516例,年龄标准化率为6.87/10万人口;归因死亡26 855例,年龄标准化率为1.47/10万人口[5]。
03
破局:未来耐药菌的防控策略
针对性防控
在病原体层面,针对肺炎克雷伯菌、鲍曼不动杆菌等耐药水平较高的重点耐药菌,应加强监测和预警,优化抗菌药物使用策略。在人群分层管理方面,应重点关注老年人等高危人群,为其制定差异化的防控措施,比如加强日常监测、减少不必要的抗菌药物使用等。在环境方面,需强化ICU等重点区域的清洁消毒工作,严格落实手卫生和隔离防护等措施,切断耐药菌的传播路径。
从“应对”到“预防”
未来,需要加速新型抗菌药物的研发,尤其是针对革兰阴性菌的药物,有研究显示,到2050年,开发新的革兰阴性药物可累计避免1 110万例AMR死亡。同时,还需进一步完善细菌耐药监测工作,实现对重点耐药菌的动态监测和预警。此外,还应加强多学科合作,推动CRGNB防控工作的科学化、精细化发展,从而有效降低感染率和死亡率。



▌参考文献:
[1] Centers for Disease Control and Prevention: Antibiotic Resistance Threats in the United States, 2019. Atlanta, GA: Centers for Disease Control and Prevention; Available at: https://www.cdc.gov/antimicrobial-resistance/media/pdfs/Prevention-Works-More-Action-Needed-508.pdf
[2] GBD 2021 Antimicrobial Resistance Collaborators. Global burden of bacterial antimicrobial resistance 1990-2021: a systematic analysis with forecasts to 2050. Lancet. 2024;404(10459):1199-1226. doi:10.1016/S0140-6736(24)01867-1
[3] C. Zhihui, Z. Mingchen, W. Jing, et al. Global, regional, and national temporal trends in mortality for carbapenem-resistant bacteria from 1990 to 2021: an age-period-cohort analysis. ESCMID Global 2025; Abstract E0502.
[4] 全国细菌耐药监测网(CARSS). 2023年全国细菌耐药监测报告(简要版). Available at: https://www.carss.cn/Report/Details?aId=978
[5] 陈志辉. 中国碳青霉烯类耐药革兰氏阴性菌感染死亡负担的时空动态:一项建模研究. SIFIC 2025.

张文宏 教授
国家传染病医学中心主任
复旦大学感染与健康研究院院长
复旦大学附属华山医院感染科主任
复旦大学临床医学院内科学系主任
中华医学会感染病学分会副主委
中国医师协会内科医师分会副会长
《中华传染病杂志》总编辑
Emerging Microbes and Infections 副主编• 长期从事传染病与感染性疾病的临床诊治与防控工作,为教育部长江学者特聘教授,国家卫健委突出贡献中青年专家,享受国务院特殊津贴专家。
来源:《感染医线》
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
