- 首页 > 正文
IAS 2025丨大样本长期随访的真实世界研究,再证B/F/TAF的多维度治疗优势
感染医线 发表时间:2025/7/29 0:03:06

编者按
第13届国际艾滋病协会(IAS)HIV科学会议于当地时间2025年7月13—17日在卢旺达首都基加利举行,吸引全球学者分享最新的艾滋病研究进展和诊疗经验。本次IAS大会上报道了两项大样本且长期随访的真实世界研究,再次验证了比克替拉韦/恩曲他滨/丙酚替诺福韦(B/F/TAF)在初治和经治HIV感染者中的高病毒学抑制、高耐药屏障、安全性良好和用药简便等临床优势,且作为含TAF的ART方案,除了能够改善HIV/HBV共感染者的病毒学和免疫学结局,也能够降低远期的肝病事件风险。
01
大规模长期随访的真实世界研究再次证实B/F/TAF的治疗优势[1]
B/F/TAF已经在众多随机对照试验(RCT)和真实世界研究(RWS)的广泛人群中,显示了高病毒学抑制率、高耐药屏障、良好的治疗安全性和依从性[2-3],被国内外指南广泛推荐用于初治和经治HIV感染者的抗反转录病毒治疗[4-7]。这项来自阿根廷的大型RWS,提供了来自拉丁美洲人群使用B/F/TAF的真实世界证据。
研究共纳入了2019年10月至2022年12月接受B/F/TAF治疗的3057例HIV感染者:其中初治425例(TN,14%)、经治2632例(TE,86%)。基线特征见下表。
表1. 患者基线特征
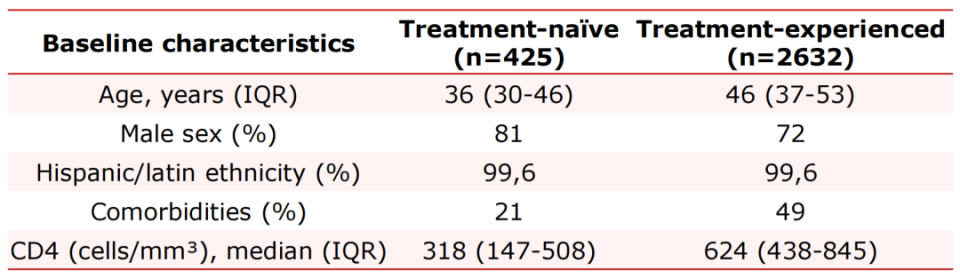
选择B/F/TAF治疗的原因
下图显示了感染者选择B/F/TAF治疗的原因,最常见的原因是B/F/TAF能够简化治疗(54%),其次是预防毒副作用(24%)、既往治疗发生毒副作用(20%)以及病毒学失败(2%),反映了医生和患者对B/F/TAF高效、安全、用药简便等治疗优势的认可。
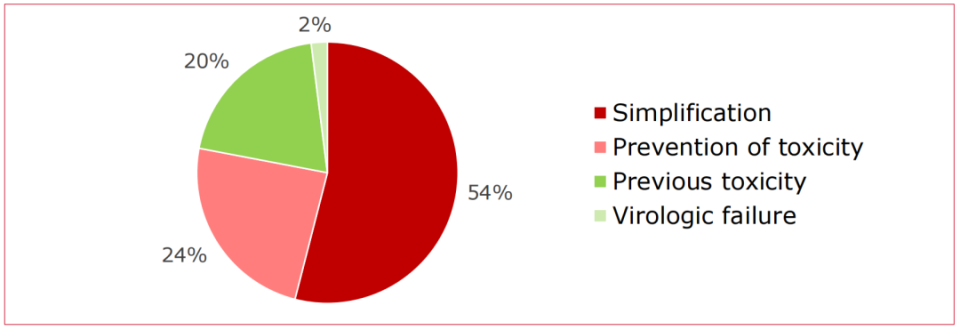
图1. 使用B/F/TAF治疗的原因
高效病毒抑制
该真实世界队列中,B/F/TAF展现了高病毒学抑制率和高耐药屏障,初治和经治感染者的4年病毒学抑制(HIV RNA<50 copies/mL)率分别高达90%和98%,没有感染者发生病毒学失败。
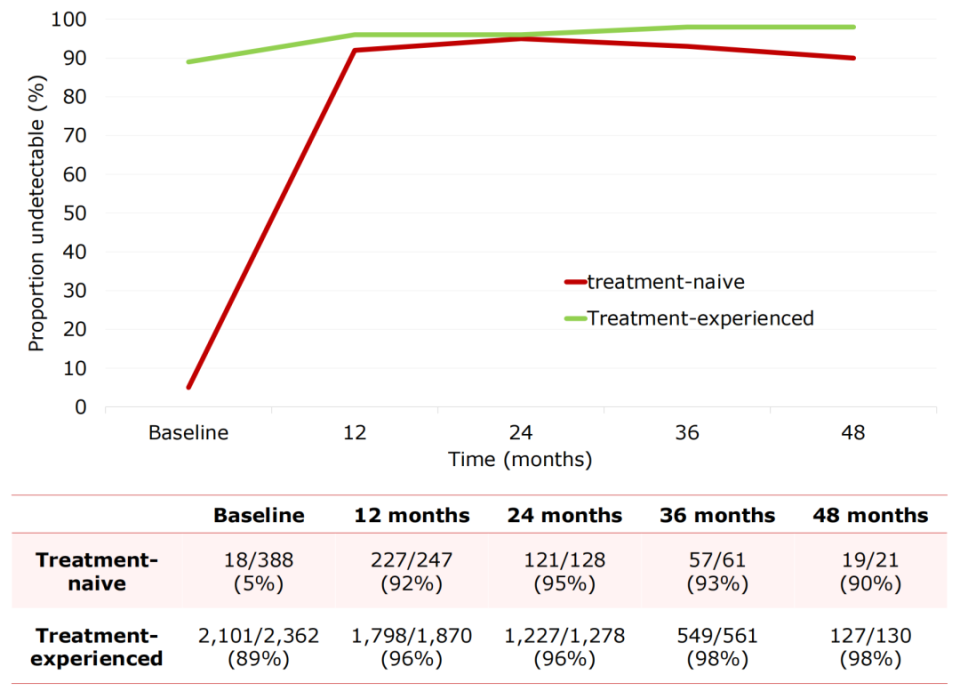
图2. 随访48个月的病毒学抑制率
安全性和耐受性良好
初治感染者未报告不良事件,经治感染者的不良事件发生率也极低,24、36和48个月时的发生率分别为0.4%、0.1%和0%。B/F/TAF展示良好的治疗依从性,初治和经治感染者4年持续治疗的比例分别高达95%和88%。
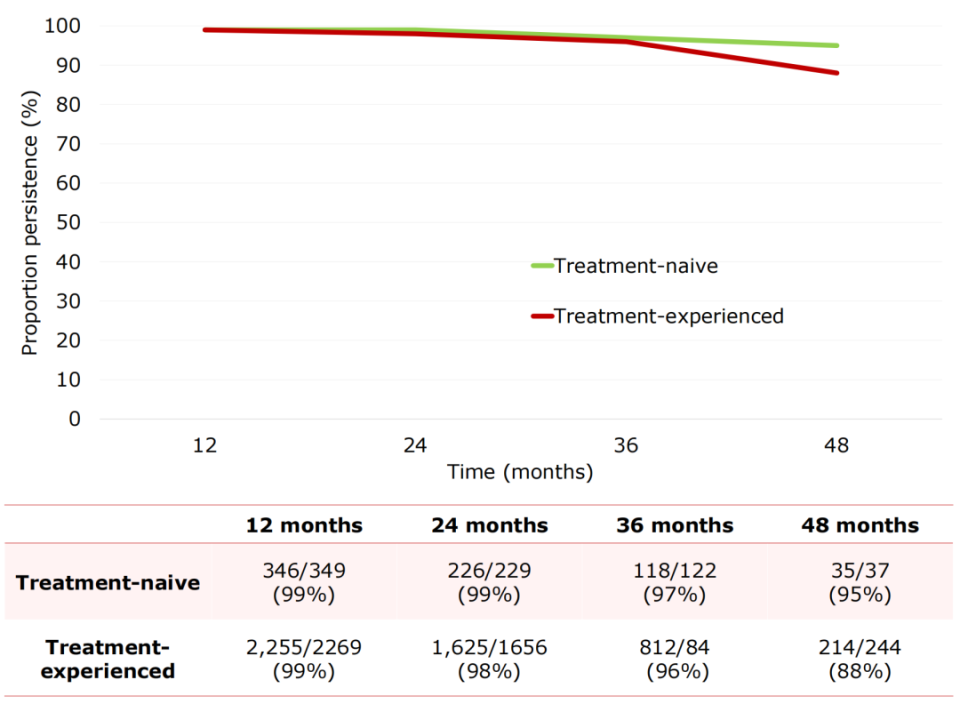
图3. 随访48个月持续治疗的感染者比例
代谢指标维持稳定
在初治感染者中,血脂有升高趋势,而经治感染者的血脂保持稳定,且甘油三酯呈下降趋势;经治和初治感染者的空腹血糖均保持稳定。
表2. 初治感染者的代谢指标变化
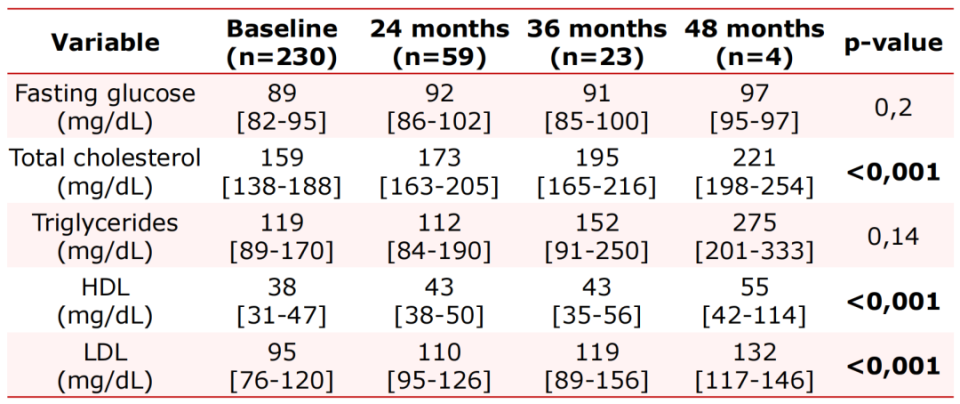
表3. 经治感染者的代谢指标变化
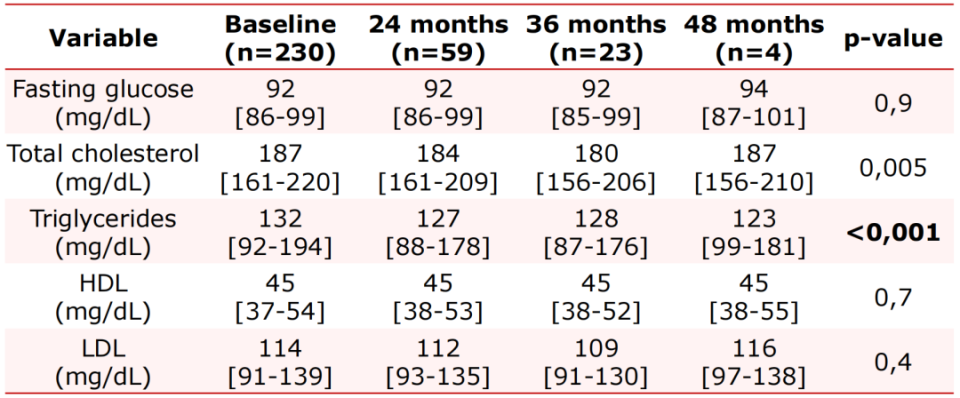
研究结论:在来自阿根廷的初治和经治HIV感染者中,B/F/TAF表现了较高的4年治疗持续性和病毒学抑制率,且不良事件发生率较低。作者指出,这些结果首次提供了来自拉丁美洲的B/F/TAF长期真实世界证据,支持其作为指南推荐的一种高效且耐受性良好的治疗选择。
小编笔记
B/F/TAF是一种基于新一代整合酶抑制剂(INSTI)联合两种强效核苷类反转录酶抑制剂(NRTI)的单片复方制剂,既往多项临床试验证实其在广泛人群中,作为初始治疗或转换治疗的良好疗效和安全性,且耐药屏障高,没有发生治疗相关耐药突变[2]。该方案已经得到国内外权威指南推荐,成为临床广泛应用的ART方案,并积累了丰富的真实世界数据[4-7]。
本次IAS大会报道的这项来自阿根廷的大样本长期随访的RWS,包含了初治和经治的HIV感染者,其中有2%的感染者既往发生过病毒学失败,B/F/TAF可取得90%以上的4年病毒学抑制率,在真实世界中验证了B/F/TAF强效抑制病毒、高耐药屏障的特点。此外,B/F/TAF的真实世界安全性和耐受性表现出色,总体上各项代谢性指标维持稳定。其中,初治感染者的血脂水平有所升高,与既往一些结果相似,这可能与初治感染者在免疫恢复过程中的持续免疫激活导致脂肪细胞炎性改变和破坏有关[8]。
在我国,已有多中心RCT证实了B/F/TAF作为快速启动ART方案,48周病毒学抑制率显著高于EFV + 3TC + TDF(95.9% vs 79.2%,P<0.001)[9];此外,也有不少单中心或多中心的RWS证实了B/F/TAF用于初治或经治中国HIV感染者的疗效和安全性。其中,一项来自华南的多中心RWS,提供了较大样本的真实世界证据[10]。该研究回顾性纳入了280例接受B/F/TAF或DTG/3TC启动治疗的HIV感染者,结果显示B/F/TAF组的48周完全病毒学抑制(CVS:HIV-RNA<30 IU/mL)率在数值上高于DTG/3TC组(100% vs 96.4%;χ2= 3.437,P=0.064),但B/F/TAF达到CVS的速度更快,12周CVS率显著高于DTG/3TC组(78.3% vs 30.7%,χ2= 64.227,P<0.001);此外,该真实世界B/F/TAF队列的免疫学结局也得到显著改善,而血脂、血糖等代谢指标保持稳定。
02
含TAF的ART方案可显著降低HIV/HBV共感染者的长期肝病事件风险[11]
HIV/HBV共感染可显著增加肝脏相关并发症风险,与单纯HIV或HBV感染相比,HIV/HBV共感染的肝脏事件相关发病和死亡风险更高[12]。目前仍缺乏大样本的观察性证据,比较含替诺福韦(TAF或TDF)或不含替诺福韦的ART方案用于HIV/HBV共感染者的长期肝脏结局差异。
一项来自美国的RWS,从HealthVerity数据库中纳入3095例成人HIV/HBV共感染者,其中76%接受了基于替诺福韦艾拉酚胺(TAF)、13%接受了基于富马酸替诺福韦二吡呋酯(TDF)、11%接受了非基于替诺福韦的ART方案,总体上三组的基线特征相似,TAF组感染者的基线肾功能损伤发病率略高;TAF组、TDF组、非替诺福韦组中最常见的ART方案分别为B/F/TAF(64%)、F/TDF联合治疗(42%)、ABC/3TC/DTG(65%)。
至肝病事件时间
研究结果显示,相较于非替诺福韦组,TAF组和TDF组感染者发生任何晚期肝病事件的时间均有显著延迟(对数秩检验P<0.01;图4)。
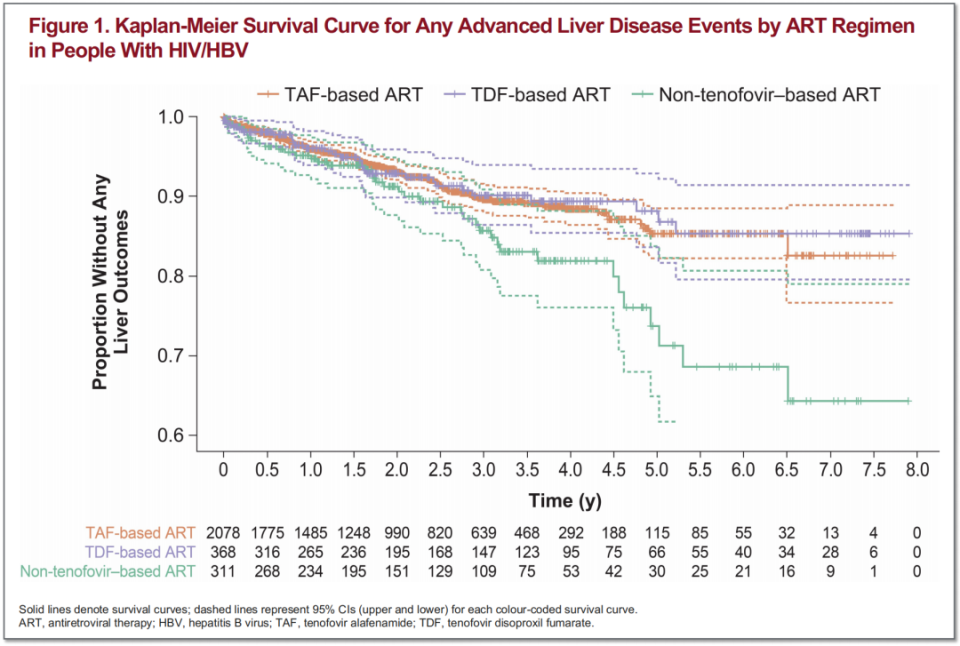
图4. 三组感染者的至任何肝脏结局时间
TAF和TDF的肝病事件风险
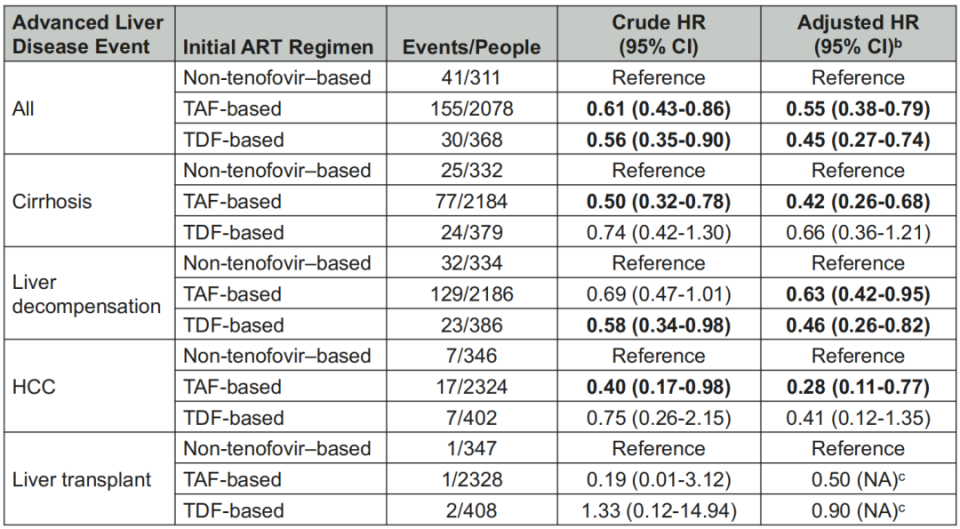
Cox比例风险模型显示,相较于非替诺福韦组,TAF组和TDF组感染者发生晚期肝病事件的风险分别降低45%(HR 0.55)和55%(HR 0.45);肝硬化风险分别降低58%(HR 0.42)和34%(HR 0.66);肝细胞癌(HCC)风险分别降低72%(HR 0.28)和59%(HR 0.41)。
表4. TAF组和TDF组相较于非替诺福韦组肝的病事件风险比(HR)
肝功能变化
下图显示了三组感染者随访52周的肝功能动态变化,总体上TAF组和TDF组的丙氨酸氨基转移酶(ALT)和天冬氨酸氨基转移酶(AST)恢复到接近基线水平,非替诺福韦组的ALT水平仍保持升高,而AST恢复到接近基线水平。
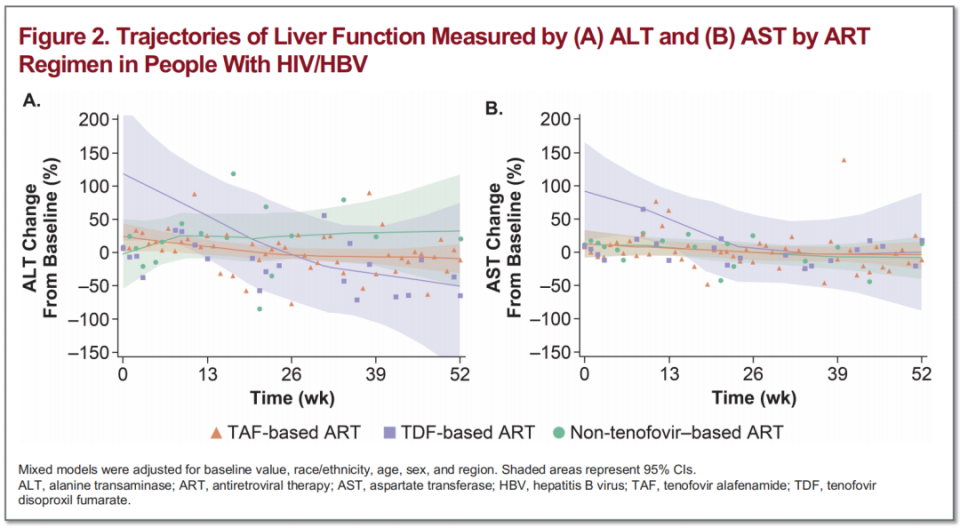
图5. 三组感染者的ALT和AST动态变化
研究结论:与非替诺福韦ART方案相比,含替诺福韦ART方案可显著降低HIV/HBV共感染者的远期肝病事件风险,尤其是基于TAF的ART方案显示了更大幅度的肝硬化和HCC风险降低。对于此类共感染者,应将含TAF的ART方案作为优选,以改善其肝脏预后。
小编笔记
HIV/HBV共感染是消除病毒性肝炎威胁和终结HIV流行的重要挑战。在全球HIV感染者中,合并HBV的感染率约为8.4%,而我国部分地区的合并感染率达14.2%[12-13]。HIV/HBV共感染可加速获得性免疫缺陷综合征(AIDS)病程进展,增加肝脏相关终点事件发生风险[12]。目前指南共识推荐此类共感染者的ART方案应包含两种抗HBV活性的NRTI(如TDF、TAF、FTC);而其中TAF所致肾毒性和骨质疏松的发生率低于TDF[7,12]。
既往已经有众多研究证实了含TAF方案的疗效和安全性。国际多中心III期ALLIANCE研究显示,在初治的HIV/HBV共感染者中,B/F/TAF治疗的HIV RNA病毒学抑制率(48周:95% vs 91%,P=0.21)不劣于多替拉韦/恩曲他滨/替诺福韦二吡呋酯(DTG + F/TDF),但其HBV DNA病毒学抑制率优效于DTG+F/TDF(48周:63% vs 43%),且HBeAg清除率(48周:26% vs. 14%)和HBsAg清除率(48周:13% vs 6%)均有不同程度提升[14-15];其他前瞻性研究也证实了含TAF的ART方案是HBsAg清除(P=0.025)和HBeAg清除(P=0.05)的预测因素[16]。
这项来自美国的RWS进一步提供了含替诺福韦的ART方案能够进一步改善HIV/HBV共感染者的远期肝病事件结局,尤其是含TAF的ART方案显示了更大幅度的治疗获益,肝硬化和HCC风险分别降低58%和72%,而含TDF的ART方案风险分别降低34%和59%[12]。
因此,无论从病毒学控制、HBV免疫学结局以及远期的肝病事件结局,B/F/TAF这类含TAF的ART方案均有确切的治疗获益,支持其作为HIV/HBV共感染者的ART优选方案。



参考文献
[1]D.M. Cecchini, et al.Long-term persistence, effectiveness, safety, and metabolic impact of bictegravir/emtricitabine/tenofovir alafenamide fixed-dose combination in treatment-naïve and experienced people living with hiv in a large latin american cohort.IAS 2025;EP173
[2]Januszka JE, Drwiega EN, Badowski ME. Bictegravir/Emtricitabine/Tenofovir Alafenamide for HIV-1: What is the Hidden Potential of This Emerging Treatment?. HIV AIDS (Auckl). 2023;15:705-711. Published 2023 Nov 29. doi:10.2147/HIV.S385877
[3]Sven Schellberg, et al. Three-year b/f/taf use in treatment-naïve and treatment-experienced people living with HIV in the bicstar cohort study.DÖAK 2023, Poster 80874.
[4]Gandhi RT, Landovitz RJ, Sax PE, et al. Antiretroviral Drugs for Treatment and Prevention of HIV in Adults: 2024 Recommendations of the International Antiviral Society-USA Panel. JAMA. 2025;333(7):609-628. doi:10.1001/jama.2024.24543
[5]EACS Guidelines v12.1.https://eacs.sanfordguide.com/
[6]DHHS-Guidelines.https://www.eatg.org/hiv-news/us-department-of-health-and-human-services-updates-hiv-guidelines/
[7]中华医学会感染病学分会艾滋病学组,中国疾病预防控制中心,李太生.中国艾滋病诊疗指南(2024版)[J].协和医学杂志,2024,15(6):1261-1288.DOI:10.12290/xhyxzz.2024-0766.
[8]Lembas A, Załęski A, Mikuła T, Kozłowska J, Wiercińska-Drapało A. Changes in the lipid profile in people with HIV after one year of antiretroviral therapy - the significance of immune parameters. IJID Reg. 2025;14:100602. Published 2025 Feb 13. doi:10.1016/j.ijregi.2025.100602
[9]Wang R, Sun L, Wang X, et al. Rapid Initiation of Antiretroviral Therapy With Coformulated Bictegravir, Emtricitabine, and Tenofovir Alafenamide Versus Efavirenz, Lamivudine, and Tenofovir Disoproxil Fumarate in HIV-Positive Men Who Have Sex With Men in China: Week 48 Results of the Multicenter, Randomized Clinical Trial. Clin Infect Dis. 2024;79(1):169-176. doi:10.1093/cid/ciae012
[10]Wei Y, Li J, Xu R, et al. Efficacy and safety profiles of dolutegravir plus lamivudine vs . bictegravir/emtricitabine/tenofovir alafenamide in therapy-naïve adults with HIV-1. Chin Med J (Engl). 2023;136(22):2677-2685. doi:10.1097/CM9.0000000000002907
[11]Ching-Yi Chuo,et al.Real-World Liver Outcomes in People With HIV and Hepatitis B Virus Receiving Antiretroviral Therapy.IAS 2025;WEPEC05
[12]中国性病艾滋病防治协会HIV合并肝病专业委员会, 广州医科大学附属市八医院 . 中国 HIV 合并 HBV、HCV 感染诊治专家共识[J]. 临床肝胆病杂志, 2024, 40(6): 1107-1113
[13]曹阳,周明浩,翟祥军.我国HIV感染者合并感染HBV现况[J].中华流行病学杂志,2021,42(2):327-334.DOI:10.3760/cma.j.cn112338-20200727-00987.
[14]Avihingsanon A, Lu H, Leong CL, et al. Bictegravir, emtricitabine, and tenofovir alafenamide versus dolutegravir, emtricitabine, and tenofovir disoproxil fumarate for initial treatment of HIV-1 and hepatitis B coinfection (ALLIANCE): a double-blind, multicentre, randomised controlled, phase 3 non-inferiority trial. Lancet HIV. 2023;10(10):e640-e652. doi:10.1016/S2352-3018(23)00151-0
[15]Agarwal K, Brunetto M, Seto W K, et al. 96 weeks treatment of tenofovir alafenamide vs. tenofovir disoproxil fumarate for hepatitis B virus infection[J]. Journal of hepatology, 2018, 68(4): 672-681.
[16]Jennifer Audsley, Anchalee Avihingsanon, Xin Li, et al. Kinetics and predictors of Hepatitis B surface antigen (HBsAg) loss after commencing HBV-active antiretroviral therapy (ART) in the setting of HIV-and chronic HBV co-infection, Clinical Infectious Diseases, 2025;, ciaf281, https://doi.org/10.1093/cid/ciaf281
来源:《感染医线》
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
