- 首页 > 正文
最新发布!IDSA首个复杂性尿路感染诊疗指南
感染医线 发表时间:2025/8/5 10:27:32
女性一生中罹患尿路感染的风险高达53%。尽管男性在50岁前患尿路感染的情况较为少见,但其一生患病风险仍达14%,且随着人口老龄化,男性尿路感染的发病呈增加趋势。美国感染病学会(IDSA)此前发布的尿路感染(UTI)指南主要聚焦于女性单纯性膀胱炎和肾盂肾炎,未涵盖复杂性尿路感染(cUTI)及男性尿路感染相关内容。自该指南发布以来,已有多项评估新型抗菌药物治疗男女复杂性尿路感染的随机对照试验相继发表。
近日,IDSA发布了首部关于复杂cUTI管理与治疗的IDSA指南(后台回复“IDSA-cUTI指南”下载全文),为住院及门诊治疗cUTI患者的临床医生提供了实用建议。新指南拓展了既往尿路感染指南的覆盖范围,纳入了复杂性尿路感染相关内容;提供了具有临床实用性的单纯性与复杂性尿路感染分类标准;通过分步流程指导复杂性尿路感染的经验性抗生素选择;就静脉用药转换为口服用药的时机提出建议;并明确了治疗疗程。
A. cUTI的初始经验性抗生素选择
对于复杂性尿路感染患者,应优先考虑哪些类别的经验性抗生素治疗?
推荐意见:
a) 对于因cUTI引发脓毒症的患者,建议初始选择以下抗生素(需通过四步评估法,图1.1):第三代或第四代头孢菌素、碳青霉烯类、哌拉西林-他唑巴坦或氟喹诺酮类,而非新型药物(新型β-内酰胺-β-内酰胺酶抑制剂、头孢德罗、普拉佐米星)或传统氨基糖苷类(条件性推荐,证据质量极低至中等)。
b) 对于疑似cUTI但未出现脓毒症的患者,建议初始选择以下抗生素(需通过四步评估法,图1.1):第三代或第四代头孢菌素、哌拉西林-他唑巴坦或氟喹诺酮类,而非碳青霉烯类、新型药物(新型β-内酰胺-β-内酰胺酶抑制剂、头孢德罗、普拉佐米星)或传统氨基糖苷类(条件性推荐,证据质量极低至中等)。
B. cUTI经验性抗生素选择的流程指南
为优化疑似cUTI患者的经验性抗生素治疗选择,该指南建议采用以下四步评估法:
1)评估病情严重程度(用于初步确定经验性抗生素治疗的优先级);
2)考虑患者特异性耐药风险因素(用于优化抗菌谱覆盖);
3)评估其他患者特异性因素(以降低不良反应风险);
4)对于脓毒症患者,参考当地相关药敏数据(若有),以进一步提高脓毒症患者经验性治疗的适宜性。
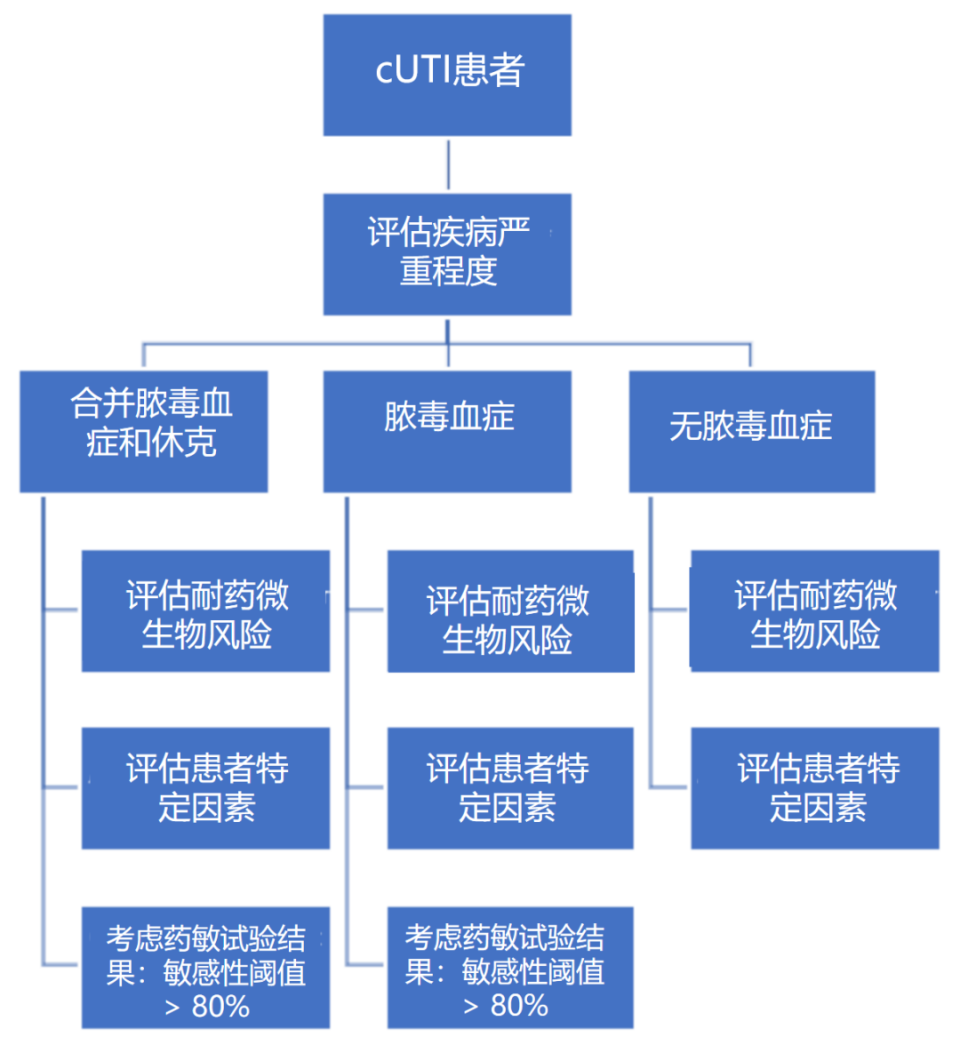
图1.1 cUTI经验性治疗的抗生素选择四步法
表1.1:在采用四步评估法前的cUTI经验性抗生素选择
|
患者情况 |
首选方案 |
替代方案 |
|
伴脓毒症(含或不含休克) |
第三代或第四代头孢菌素、碳青霉烯类、哌拉西林-他唑巴坦、氟喹诺酮类 |
新型β-内酰胺-β-内酰胺酶抑制剂、头孢德罗、普拉佐米星或传统氨基糖苷类 |
|
无脓毒症(静脉给药) |
第三代或第四代头孢菌素、哌拉西林-他唑巴坦或氟喹诺酮类 |
碳青霉烯类、新型药物(新型β-内酰胺-β-内酰胺酶抑制剂、头孢德罗、普拉佐米星)或传统氨基糖苷类 |
|
无脓毒症(口服给药) |
氟喹诺酮类或甲氧苄啶-磺胺甲噁唑 |
阿莫西林-克拉维酸或口服头孢菌素 |
第一步:病情严重程度评估(经验性抗生素治疗的初步优先级)
临床问题:
对于疑似cUTI(包括肾盂肾炎)患者,经验性抗生素治疗的选择是否应基于病情严重程度?
推荐意见:
I. 对于疑似cUTI(包括肾盂肾炎)的患者,建议初始经验性抗生素治疗的选择应基于病情严重程度,特别是患者是否伴有脓毒症(条件性推荐,证据质量极低)。
第二步:患者特异性耐药病原体风险因素评估(优化抗菌谱覆盖)
临床问题:
对于cUTI(包括肾盂肾炎)患者,经验性抗生素治疗的选择是否应基于患者既往尿培养结果及耐药病原体的特异性风险因素,以优化治疗方案?
推荐意见:
I. 对于cUTI(包括急性肾盂肾炎)患者,建议避免使用患者既往尿培养中已出现耐药病原体的抗生素(条件性推荐,证据质量极低)。
II. 对于cUTI(包括急性肾盂肾炎)患者,若患者在过去12个月内曾使用过氟喹诺酮类药物,则建议避免再次使用该类药物(条件性推荐,证据质量极低)。
第三步:其他患者特异性因素考量(预防潜在不良事件)
临床问题:
对于cUTI(包括肾盂肾炎)患者,经验性抗生素治疗的选择是否应进一步考量患者特异性因素?
推荐意见:
对于疑似cUTI患者,经验性抗生素治疗的选择应考量患者特异性因素(如过敏反应风险、禁忌症或药物相互作用),以避免可预防的不良事件(良好实践声明)。
第四步:药敏数据参考(脓毒症患者的经验性治疗方案调整)
临床问题:
对于cUTI(包括肾盂肾炎)患者,经验性抗生素治疗的选择是否应参考药敏数据进一步调整?
推荐意见:
I. 对于疑似由cUTI(包括急性肾盂肾炎)引起的脓毒症患者,仅当药敏数据符合以下条件时,建议参考药敏数据来调整经验性抗生素选择:数据来源本地化、时效性强且与患者临床情况相关(条件性推荐,证据质量极低)。
II. 对于不伴脓毒症的疑似cUTI(包括急性肾盂肾炎)患者,目前无明确推荐建议是否参考药敏数据调整经验性抗生素选择(无推荐意见,证据空白)。
表2.1. cUTI静脉抗生素临床研究剂量表(按药物字母顺序排列)
|
药物名称 |
肾功能正常患者的临床试验给药方案 |
|
头孢吡肟 |
1-2g,每8-12小时一次 |
|
头孢吡肟-恩美唑巴坦 |
2g/0.5g(2小时输注),每8小时一次 |
|
头孢德罗 |
2g(3小时输注),每8小时一次 |
|
头孢噻肟 |
1-2g,每8小时一次 |
|
头孢他啶 |
1-2g,每8小时一次 |
|
头孢他啶-阿维巴坦 |
2.5g(2小时输注),每8小时一次 |
|
头孢洛扎-他唑巴坦 |
1.5g,每8小时一次 |
|
头孢曲松 |
1-2g,每日一次 |
|
厄他培南 |
1g,每日一次 |
|
磷霉素 |
6g,每8小时一次 |
|
亚胺培南-西司他丁 |
500mg,每6小时一次 或 1g,每8小时一次 |
|
亚胺培南-西司他丁-瑞来巴坦 |
500mg/125mg,每6小时一次 |
|
美罗培南 |
1g,每8小时一次 |
|
美罗培南-法硼巴坦 |
2g/2g(3小时输注),每8小时一次 |
|
哌拉西林-他唑巴坦 |
4.5g,每8小时一次 |
|
普拉佐米星 |
10-15mg/kg,每日一次 |
注:本表基于复杂性尿路感染患者随机对照试验的静脉给药剂量总结。
C. cUTI的确定性抗生素治疗选择
临床问题:
对于微生物学确诊的cUTI患者,是否应根据尿培养结果(而非继续使用经验性广谱抗生素)选择针对性抗生素治疗?
推荐意见:
对于确诊的cUTI患者,建议在获得尿培养结果(包括病原体鉴定和药敏试验)后,尽快根据结果选择目标谱系的确定性有效抗生素治疗,而非全程继续使用经验性广谱抗生素(条件性推荐,证据质量低)。
cUTI由静脉转为口服抗生素的时机
临床问题:
对于接受静脉治疗的cUTI患者,若临床状况改善、可口服用药且存在有效口服方案,是否应将静脉治疗转换为口服而非完成全程静脉治疗?
推荐意见:
I. 对于初始接受静脉治疗的cUTI(包括急性肾盂肾炎)患者,若临床状况改善、可口服用药且存在有效口服方案,建议转换为口服抗生素完成剩余疗程,而非继续静脉治疗(条件性推荐,证据质量低)
II. 对于合并革兰阴性菌血症的cUTI(包括急性肾盂肾炎)患者,若初始静脉治疗后临床改善、可口服用药且存在有效口服方案,同样建议转换为口服抗生素完成剩余疗程(条件性推荐,证据质量极低)
cUTI 的抗生素治疗疗程
临床问题:
对于治疗有效的cUTI患者,抗生素疗程是否应延长至>7天而非较短疗程(≤7天)?
推荐意见:
I. 对于治疗有效的cUTI(包括急性肾盂肾炎)患者,建议采用较短疗程:氟喹诺酮类5-7天(条件性推荐,证据质量中等)或非氟喹诺酮类7天(条件性推荐,证据质量极低),而非10-14天长疗程
II. 对于合并革兰阴性菌血症的cUTI患者,若治疗有效,建议采用7天短疗程而非14天长疗程(条件性推荐,证据质量低)
表1.2. cUTI口服抗生素剂量表
|
药物名称 |
口服吸收率(%) |
尿液排泄率(%) |
肾功能正常患者剂量 |
|
阿莫西林-克拉维酸 |
80(阿莫西林) |
50-70(阿莫西林) |
875mg-125mg,每8-12小时一次 |
|
头孢克肟 |
50 |
50 |
400mg,每日一次 |
|
头孢泊肟 |
50 |
80 |
200mg至400mg,每12小时一次 |
|
头孢布烯 |
75-90 |
73 |
儿童:9mg/kg每日一次 |
|
头孢呋辛 |
52 |
90 |
500mg,每12小时一次 |
|
头孢氨苄 |
90 |
90 |
500mg至1000mg,每6小时一次 |
|
环丙沙星 |
70 |
40-50 |
500mg至750mg,每12小时一次 |
|
左氧氟沙星 |
99 |
64-100 |
500mg至750mg,每日一次 |
|
其他口服β-内酰胺类抗生素(如阿莫西林、头孢羟氨苄、头孢克洛、头孢地尼) |
与高生物利用度口服替代药物相比,临床疗效数据较为有限和/或不理想;若无其他选择,建议咨询感染科药师后使用。 |
||
|
甲氧苄啶-磺胺甲噁唑 |
70-90 |
84(磺胺甲噁唑) 66(甲氧苄啶) |
800mg-160mg,每12小时一次 |
▌参考文献:
Barbara W. Trautner, et al.Complicated Urinary Tract Infections (cUTI): Clinical Guidelines for Treatment and Management.https://www.idsociety.org/practice-guideline/complicated-urinary-tract-infections/
来源:《感染医线》
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
