- 首页 > 正文
非结核分枝杆菌肺病需警惕合并支气管病变
感染医线 发表时间:2025/9/1 20:14:34
广州市胸科医院非结核分枝杆菌病诊疗中心李琪 邓政先 陈品儒
编者按:长期咳嗽、咳痰老不好?别总以为是普通肺病?小心,这可能是非结核分枝杆菌(NTM)引起的支气管病变在作祟!NTM广泛存在于水、土壤、灰尘等自然环境中,人可从环境中感染NTM而患病,NTM主要侵犯肺组织[1]。部分NTM肺病患者合并支气管病变,支气管结构被破坏,导致支气管狭窄、肺功能进行性损害及不可逆气道重构,显著增加患者的疾病负担及不良预后风险。目前对该合并症的认识仍存在不足。广州市胸科医院非结核分枝杆菌病诊疗中心陈品儒教授团队分享3例NTM肺病合并支气管病变的病例,并通过文献复习,对其临床特点进行分析讨论,以提高对该病的认识。
病例1
患者为21岁女性,自由职业者。因“咳嗽、咳痰2月余伴气促、发热”于2023年4月入院。
既往史:2019年诊断“系统性红斑狼疮”,长期口服“羟氯喹、泼尼松”。
专科查体:表浅淋巴结未及肿大,右肺呼吸音低,左肺呼吸音清,双肺未闻及明显干、湿性啰音,语音传导右下肺减弱,双肺未闻及胸膜摩擦音。
主要辅助检查:痰快速分枝杆菌培养:有分枝杆菌生长,分枝杆菌菌种鉴定:鸟-胞内分枝杆菌复合群。
病理(图1):支气管上皮增生伴鳞化,溃疡形成,黏膜内见多量肉芽组织增生,混合性炎性细胞浸润,抗酸染色(2+),病理组织核酸检测、菌种鉴定为鸟分枝杆菌。
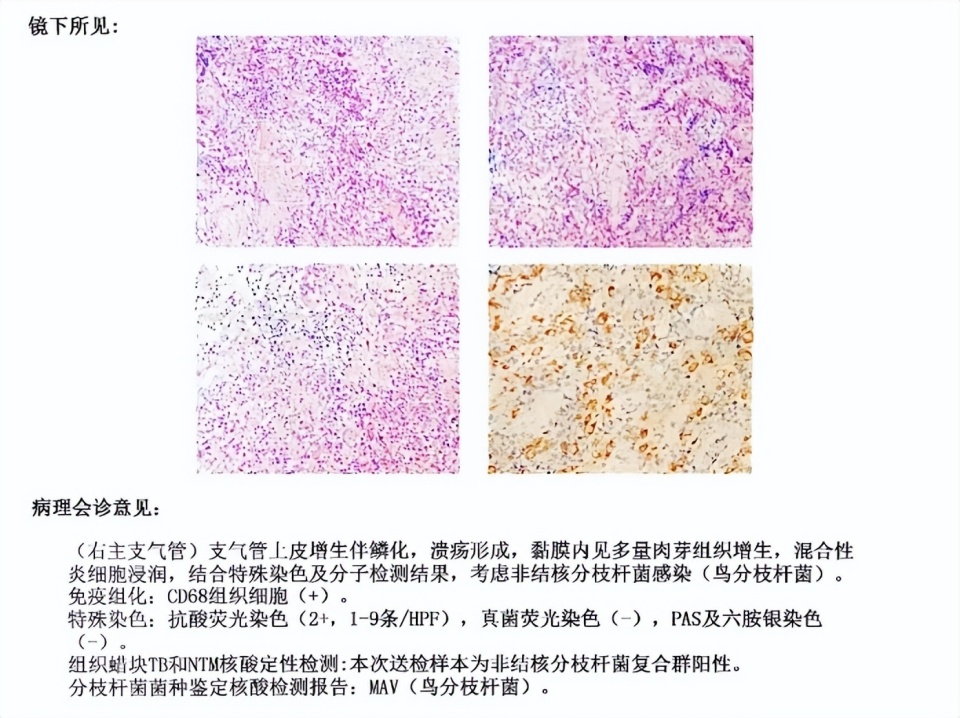
图1. 右主支气管活检组织病理学诊断结果
胸部CT(图2):右肺及左下肺阴影,右肺为主,纵隔、右肺门淋巴结肿大。
支气管镜检查(图3):右主支气管黏膜充血,可见肉芽增生;右中间支气管开口处息肉样病变堵塞。支气管肺泡灌洗液NGS为哥伦比亚分枝杆菌。
最终诊断:非结核分枝杆菌肺病、非结核分枝杆菌支气管病变。
治疗方案及转归:
- 初始治疗阶段:阿米卡星、利奈唑胺、克拉霉素、乙胺丁醇。
- 延续阶段:利奈唑胺、克拉霉素、乙胺丁醇;并辅以支气管镜下介入治疗(坏死物清除及球囊扩张)。
- 治疗6个月后痰培养转阴,复查CT及支气管镜病灶较前好转(图2、图3)。2024年12月停药观察。
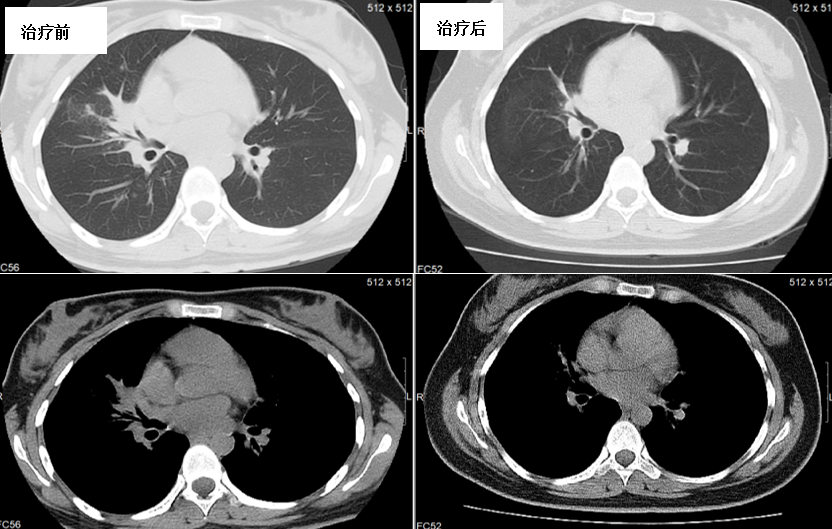
图2. 治疗6个月后右肺病灶较前减少
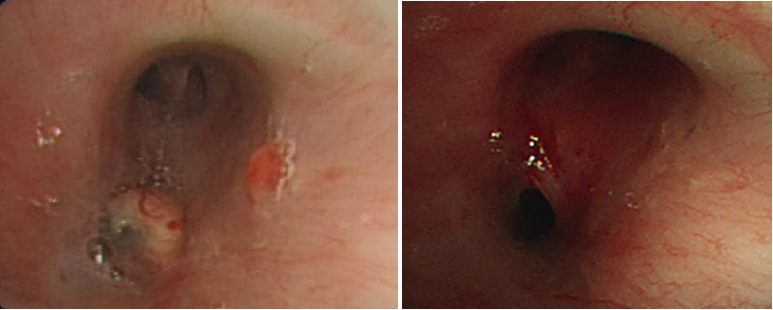
图3. 治疗6个月后右中间支气管开口处息肉样病变消失,遗留支气管狭窄
病例2
患者为50岁女性,自由职业者,因“咳嗽、咳痰5月余”于2023年5月入院。无特殊既往史。
专科查体:表浅淋巴结未及肿大,左肺呼吸音低,右肺呼吸音清,双肺未闻及明显干、湿性啰音,语音传导左上肺减弱,双肺未闻及胸膜摩擦音。
主要辅助检查:支气管肺泡灌洗液快速分枝杆菌培养:有分枝杆菌生长,分枝杆菌菌种鉴定为堪萨斯分枝杆菌。
病理(图4、图5):送检支气管黏膜组织,黏膜内见个别增生的类上皮细胞团,伴肉芽组织增生、多量淋巴细胞及中性粒细胞浸润;抗酸染色(+),第一次菌种鉴定核酸检测:堪萨斯分枝杆菌、戈登分枝杆菌;第二次菌种鉴定核酸检测:堪萨斯分枝杆菌;送检腰椎穿刺骨髓组织,病变考虑为感染性病变。

图4. 左上叶开口活检组织分子病理学诊断结果
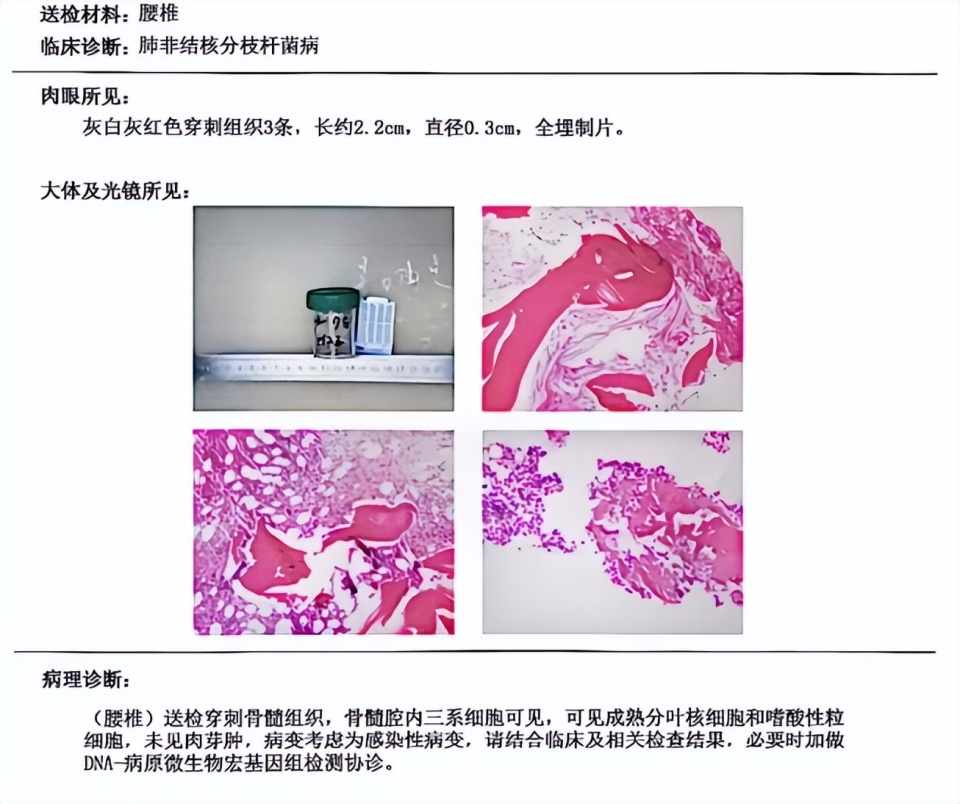
图5. 腰椎穿刺活检组织病理学诊断结果
胸部CT(图6):左上肺舌段不张并多发病灶。腰椎MRI示:腰1、2椎体、腰4棘突异常信号。
支气管镜检查(图7):左上叶黏膜充血、肿胀;固有上叶尖后段管腔肉芽样组织堵塞,前段肿胀;舌段开口处肉芽及坏死物堵塞,管壁肿胀粗糙。
最终诊断:非结核分枝杆菌肺病、非结核分枝杆菌支气管病变、非结核分枝杆菌骨病可能。
治疗方案及转归:
- 初始治疗阶段:异烟肼、利福平、乙胺丁醇、克拉霉素、阿米卡星。
- 延续阶段:异烟肼、利福平、乙胺丁醇、克拉霉素;并辅以支气管镜下介入治疗(球囊扩张)。
- 治疗5个月后痰培养转阴,复查CT及支气管镜病灶较前好转(图6、图7)。2024年5月停药观察。
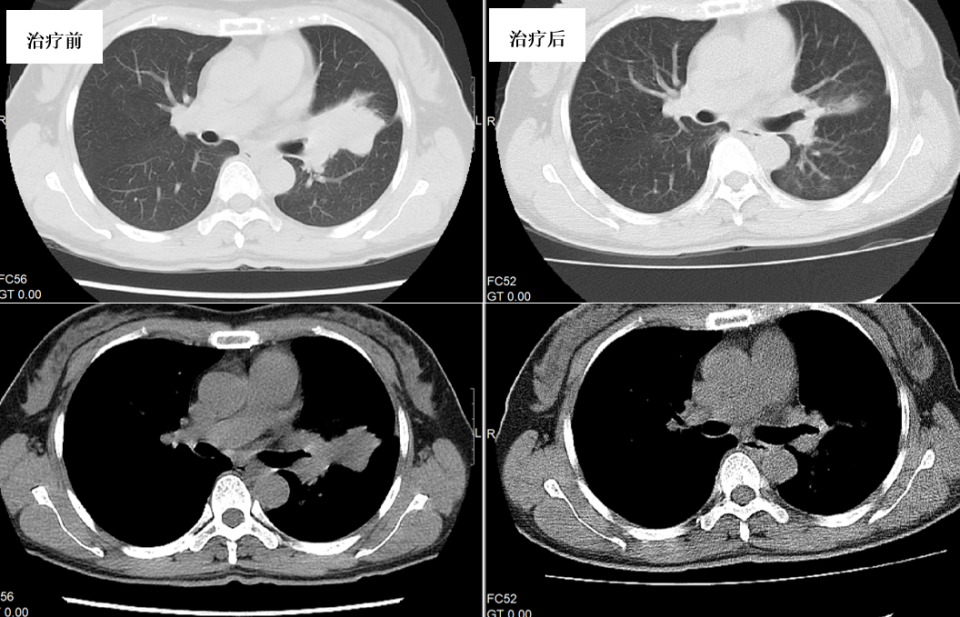
图6. 治疗5个月后左上肺舌段病灶较前明显缩小
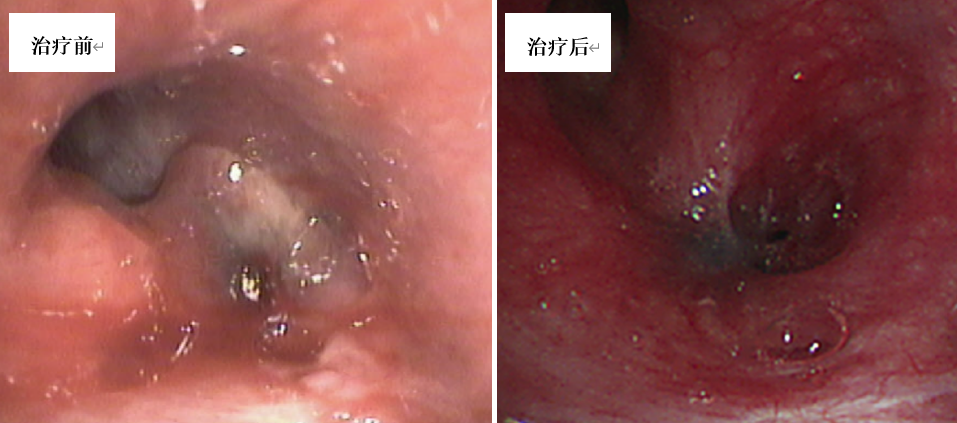
图7. 治疗5个月后左舌段开口处肉芽及坏死物较前减少,遗留支气管狭窄
病例3
患者为57岁男性,农民。因“胸痛伴咳嗽、咳痰4月余”于2025年4月入院。
专科查体:表浅淋巴结未及肿大,左上肺呼吸音减弱,右肺呼吸音清。双肺未闻及明显干、湿性啰音,语音传导左上肺减弱,双肺未闻及胸膜摩擦音。既往胆囊结石行胆囊切除病史,余无特殊。
主要辅助检查:支气管灌洗液快速分枝杆菌培养:有分枝杆菌生长,分枝杆菌快速分子诊断:胞内分枝杆菌。抗干扰素γ自身抗体阳性。
病理(图8):送检支气管黏膜及软骨组织,灶性肉芽组织增生、伴纤维素样渗出,间质淋巴细胞、浆细胞、中性粒细胞浸润及组织细胞增生;抗酸染色(+)。送检第三腰椎活检组织符合肉芽肿性炎,组织tNGS示鸟分枝杆菌复合群。
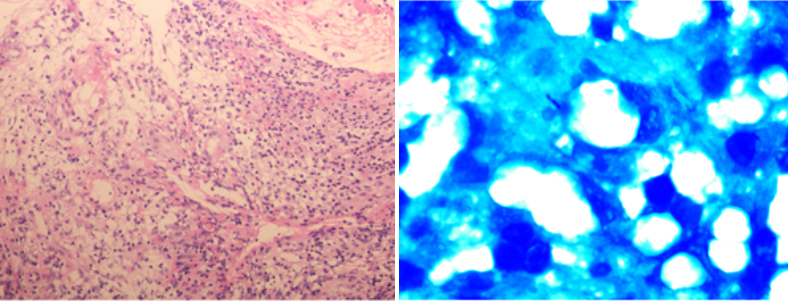
图8. 支气管镜下活检组织病理HE染色及抗酸染色
CT(图9):双肺散在病灶,左上肺为主。双侧多发肋骨、胸骨、双侧肩胛骨、胸3、11椎体破坏并周围软组织肿块形成,多发肋骨病理性骨折、右侧胸壁及正中前胸壁脓肿形成。
支气管镜检查(图10):左上叶开口新生物堵塞管腔,见少许活动性出血,少许白色粘稠分泌物覆盖。
诊断:非结核分枝杆菌肺病、非结核分枝杆菌支气管病变、非结核分枝杆菌骨病。
治疗方案及转归:利福平、乙胺丁醇、阿奇霉素、利奈唑胺;并辅以支气管镜下介入治疗(套扎、激光、钳取、冷冻等)。治疗2个月后复查CT及支气管镜病灶较前吸收(图9、图10)。
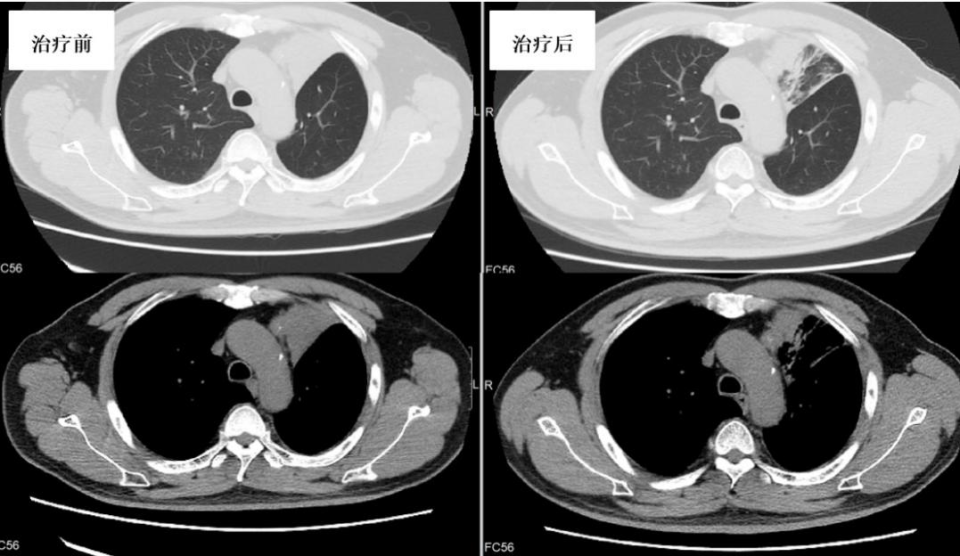
图9. 治疗2个月后左上肺病灶较前吸收
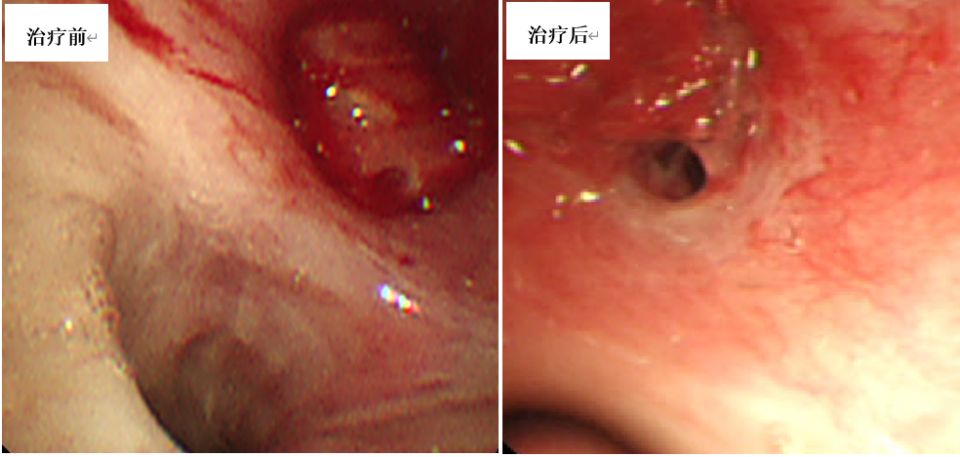
图10. 治疗2个月后左上叶新生物较前缩小
讨论
NTM系指除结核分枝杆菌复合群和麻风分枝杆菌以外的一大类分枝杆菌的总称[1,2]。NTM肺病是最常见的NTM病,首次临床描述可追溯至1959年[3]。但NTM肺病合并支气管病变少见,国内外文献报道发病率为6%-8.9%,而同属分枝杆菌的支气管结核在菌阳肺结核患者中比例高达60%-70%[4-6]。目前NTM病的发病率和患病率呈增加趋势,且中国人群基数大,合并NTM支气管病变的患者数量不容小觑[1]。文献报道慢生长型NTM病患者支气管病变发生率高于快速生长型NTM病患者[4,6]。本文分享的3例NTM支气管病变病例均由慢生长型NTM导致。
发病机制
NTM支气管病变确切发生机制尚不清楚,可能与支气管结核的发病机制相似[7,8]。目前已有研究表明,由NTM感染引起的支气管内病变可能是纵隔淋巴结侵蚀的结果,因为大部分NTM支气管病变患者有明显的肺门、纵隔淋巴结病变的证据[9],例如本文中的病例1。虽然病例2及3中并未见肺门、纵隔淋巴结肿大,但两例患者都出现了其他部位NTM感染,提示经血液播散也可能是NTM支气管病变感染途径之一。
高危人群
免疫功能低下者是NTM感染的高危人群,其不仅具有较高的NTM病发病率,且更容易进展为严重的播散性感染,包括侵犯支气管。
例如本文病例1患者因系统性红斑狼疮长期使用免疫抑制剂而导致免疫功能低下,支气管肺泡灌洗液NGS为哥伦比亚分枝杆菌,该菌隶属MAC,是关键的非结核分枝杆菌。作为机会致病菌,其感染主要累及免疫功能低下者,重度免疫功能低下者发生危及生命疾病的风险增加,可引发肺部疾病、淋巴结病,以及皮下、骨感染和播散性感染。病例3患者则可能存在抗干扰素γ(IFN-γ)自身抗体综合征,其是一种获得性成人型免疫缺陷,与细胞内感染密切相关,常见感染病原体为NTM,发病机制涉及IFN-γ自身抗体与游离IFN-γ的特异性结合,进而抑制IFN-γ介导的巨噬细胞免疫功能[10,11]。
临床特点
NTM肺病合并支气管病变临床表现并无特异性。本文中的3例患者均出现慢性咳嗽、咳痰,可能与支气管病变长期慢性刺激相关。其他主要临床表现为不同程度的咯血、气促、发热、胸闷和胸痛等[6]。NTM支气管病变的影像学表现也无特异性,常常提示支气管扩张、广泛的肺部病灶并空洞形成。
MAC的分类学具有复杂性和多样性,是发现新的菌种或亚种最多的分枝杆菌,包括10个菌种,其中鸟分枝杆菌又分为4个亚种,胞内分枝杆菌新发现2个亚种。
广州市胸科医院陈品儒和谭守勇教授团队开展的一项研究共纳入89例NTM肺病合并支气管病变患者,是迄今为止关于NTM肺病合并支气管病变的最大样本研究。该研究发现,93%NTM肺病合并支气管病变患者合并支气管扩张,81%患者病灶累及3个以上肺野,71%患者出现肺空洞[6]。除此之外,当病变阻塞支气管,也可表现为支气管狭窄、局部肺不张、阻塞性肺炎等,例如本文中的病例。因此推荐若出现上述表现的NTM肺病患者应尽早行支气管镜检查,排除NTM支气管病变的可能。
诊断
NTM肺病的诊断应通过临床表现、影像学表现、病原学等结果进行综合判断,临床、影像学和微生物学标准同样重要,必须满足所有标准才能诊断NTM肺病,而是否合并支气管病变依赖于支气管镜检查及细菌学或病理学证据[12]。值得注意的是,目前暂无NTM支气管病变支气管镜下病变分类标准,是否同样适用于同属分枝杆菌的支气管结核的分类标准还需更大样本的研究[5]。
支气管镜检查不仅可直接观察支气管病变外,还可以对可疑NTM支气管病变部位进行病理活检。本文病例及既往文献报道提示大多数NTM支气管病变支气管镜下表现为支气管息肉样病变,部分病例甚至出现支气管阻塞,病理提示为肉芽肿性炎[9]。但肉芽肿性炎相关的疾病种类繁多,治疗及转归不同,准确诊断对指导临床治疗有重要意义。NTM感染性肉芽肿性炎的病原学检测对确诊至关重要,可采用组织培养、病理切片特染、原位杂交及宏基因测序等分子生物学技术[13]。
抗酸染色用于显示分枝杆菌,但难以区分结核和NTM,并且阳性率不高;组织培养是检测病原菌的传统方法,并可同时进行菌种鉴定及药物敏感试验,指导临床用药;如果病理形态典型,诊断证据充分,可以明确诊断,例如肉芽肿伴干酪样坏死,抗酸染色阳性,可以诊断为分枝杆菌感染,进一步鉴别结核或NTM可加做分子病理检测[13]。本文中的病例病理抗酸染色均阳性,分子生物学提示NTM,NTM支气管病变诊断明确。
治疗
确诊NTM病不代表必须接受治疗[14,15]。但NTM支气管病变可引发支气管狭窄或阻塞,导致气道引流障碍,使气道排痰自洁功能下降,进而使病情迁延不愈。此类病变易诱发肺不张、阻塞性肺炎,并增加继发其他病原菌感染的风险。随着肺功能进行性下降,患者后期可能出现呼吸困难,甚至进展为呼吸衰竭而危及生命。因此,对于NTM感染导致的支气管内病变,建议采取积极干预措施以改善预后。
目前还没有建立NTM肺病合并支气管病变的标准治疗方案及治疗疗程,但NTM支气管病变可作为NTM感染特殊的表现形式。本案例依据不同NTM菌种类型,采用了差异化的联合药物治疗方案:鸟分枝杆菌病以含大环内酯类的多药联合方案为核心,而堪萨斯分枝杆菌病则以含利福平的多药联合方案为核心。本文案例及既往个案报道均显示药物规范治疗后的良好疗效[16],并且有文献报道指出支气管镜下介入治疗在某些情况下可有效缓解NTM支气管病变的气道阻塞[9]。在本文病例中,辅助支气管镜下介入治疗均有效地改善患者支气管堵塞的情况。
预后
大多数NTM对常用的抗分枝杆菌药物耐药、长期治疗所需费用较高以及多种抗生素联合使用引起的药物不良反应导致部分患者难以耐受,因此治疗NTM肺病面临的一大挑战是治疗失败率较高,具体比例因NTM种类而异,范围可从25%-60%不等,甚至在大环内酯耐药的NTM肺病中可能超过70%,另有10%-60%的患者在初始治疗完成后6-12个月内经历复发或再感染[14,17-19]。合并NTM支气管病变是否影响NTM肺病的预后目前尚未可知,但肯定的是未来迫切需要更有效、副作用更小的药物积极的研发工作。
参考文献
[1] 中华医学会结核病学分会. 非结核分枝杆菌病诊断与治疗指南(2020年版) [J]. 中华结核和呼吸杂志, 2020, (11): 918-946. DOI: 10.3760/cma.j.cn112147-20200508-00570.
[2] 中国疾病预防控制中心传染病预防控制所, 中国防痨协会人兽共患结核病专业分会. 分枝杆菌菌种中文译名专家共识 [J]. 中国人兽共患病学报, 2023, 39(3): 205-220. DOI: 10.3969/j.issn.1002-2694.2023.00.016.
[3] 段鸿飞. 非结核分枝杆菌病诊治六十年 [J]. 中国防痨杂志, 2024, 46(08): 863-868. DOI: 10.19982/j.issn.1000-6621.20240114.
[4] Hase I, Morimoto K, Sakagami T, et al. Patient ethnicity and causative species determine the manifestations of anti-interferon-gamma autoantibody-associated nontuberculous mycobacterial disease: a review [J]. Diagn Microbiol Infect Dis, 2017, 88(4): 308-315. DOI: 10.1016/j.diagmicrobio.2017.05.011.
[5] 中华医学会结核病学分会, 《中华结核和呼吸杂志》编辑委员会. 气管支气管结核诊断和治疗指南(试行) [J]. 中华结核和呼吸杂志, 2012, 35(08): 581-587. DOI: 10.3760/cma.j.issn.1001-0939.2012.08.007.
[6] 陈品儒, 谭守勇. 非结核分枝杆菌肺病合并气管支气管结核样病变89例临床特点分析 [J]. 中华结核和呼吸杂志, 2020, 43(11): 947-952. DOI: 10.3760/cma.j.cn112147-20200309-00288.
[7] Shahzad T, Irfan M. Endobronchial tuberculosis-a review [J]. J Thorac Dis, 2016, 8(12): 3797-3802. DOI: 10.21037/jtd.2016.12.73.
[8] 林明贵. 重视气管支气管结核的综合诊治——《WS 196-2017结核病分类》标准解读 [J]. 中国防痨杂志, 2018, 40(3): 247-250. DOI: 10.3969/j.issn.1000-6621.2018.03.006.
[9] Mochizuka Y, Kono M, Hirama R, et al. Endobronchial Lesions from Disseminated Mycobacterium avium Infection in a Patient with Anti-interferon-gamma Autoantibodies [J]. Intern Med, 2021, 60(20): 3267-3272. DOI: 10.2169/internalmedicine.6693-20.
[10] Qiu Y, Fang G, Ye F, et al. Pathogen spectrum and immunotherapy in patients with anti-IFN-γ autoantibodies: A multicenter retrospective study and systematic review [J]. Front Immunol, 2022, 13: 1051673. DOI: 10.3389/fimmu.2022.1051673.
[11] Krisnawati DI, Liu YC, Lee YJ, et al. Blockade Effects of Anti-Interferon- (IFN-) γ Autoantibodies on IFN-γ-Regulated Antimicrobial Immunity [J]. J Immunol Res, 2019, 2019: 1629258. DOI: 10.1155/2019/1629258.
[12] Griffith DE, Aksamit T, Brown-Elliott BA, et al. An official ATS/IDSA statement: diagnosis, treatment, and prevention of nontuberculous mycobacterial diseases [J]. Am J Respir Crit Care Med, 2007, 175(4): 367-416. DOI: 10.1164/rccm.200604-571ST.
[13] 中国医师协会呼吸医师分会呼吸病理工作委员会及共识编写专家组. 肺肉芽肿性疾病病理诊断原则及流程专家建议 [J]. 中华病理学杂志, 2021, 50(07): 719-727. DOI: 10.3760/cma.j.cn112151-20210128-00092.
[14] 中华医学会结核病学分会, 《中华结核和呼吸杂志》编辑委员会. 非结核分枝杆菌病诊断与治疗专家共识 [J]. 中华结核和呼吸杂志, 2012, (08): 572-580. DOI: 10.3760/cma.j.issn.1001-0939.2012.08.006.
[15] Daley CL, Iaccarino JM, Lange C, et al. Treatment of nontuberculous mycobacterial pulmonary disease: an official ATS/ERS/ESCMID/IDSA clinical practice guideline [J]. Eur Respir J, 2020, 56(1). DOI: 10.1183/13993003.00535-2020.
[16] Thomas AR, Prasad VP, Sethi S, et al. Atypical mycobacterial infection masquerading as an endobronchial growth in an immunocompromised host [J]. BMJ Case Rep, 2023, 16(4). DOI: 10.1136/bcr-2023-255317.
[17] Van Der Laan R, Snabilié A, Obradovic M. Meeting the challenges of NTM-PD from the perspective of the organism and the disease process: innovations in drug development and delivery [J]. Respir Res, 2022, 23(1): 376. DOI: 10.1186/s12931-022-02299-w.
[18] Zhu F, Ying H, Siadat SD, et al. The gut-lung axis and microbiome dysbiosis in non-tuberculous mycobacterial infections: immune mechanisms, clinical implications, and therapeutic frontiers [J]. Gut Pathog, 2025, 17(1): 40. DOI: 10.1186/s13099-025-00718-z.
[19] Conyers LE, Saunders BM. Treatment for non-tuberculous mycobacteria: challenges and prospects [J]. Front Microbiol, 2024, 15: 1394220. DOI: 10.3389/fmicb.2024.1394220.

陈品儒 教授
广州市胸科医院呼吸内科主任/NTM病诊疗中心主任、主任医师
中华医学会结核病分会非结核分枝杆菌病专业委员会副主任委员
广东省防痨协会非结核分枝杆菌病专业委员会主任委员
中国防痨协会中西医结合专业分会副主任委员
中国防痨协会非结核分枝杆菌病学分会常务委员
广东省临床医学会感染性疾病精准诊疗专委会副主任委员
广东省社区卫生学会慢病防控与健康管理分会副主任委员
广东省胸部疾病学会呼吸康复专业委员会常务委员
从事呼吸系统疾病、支气管扩张并感染、疑难肺结核并重症感染\非结核分枝杆菌肺病的诊治研究30余年、发表专业论文及SCI论文70余篇,主持多个“非结核分枝杆菌肺病的诊断与治疗”科研系列项目的研究、参与编写多个非结核分枝杆菌病诊断团体标准的制定与相关专家共识、指南的撰写
来源:《感染医线》
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
