- 首页 > 正文
既往抗生素暴露过多,尿源性血流感染头孢曲松耐药风险飙升
感染医线 发表时间:2026/1/12 19:14:20
编者按:抗微生物药物耐药(AMR)是全球公共卫生领域的重大挑战,尤其在尿源性革兰氏阴性血流感染(GN-BSI)中,耐药菌导致的治疗延迟与死亡率上升密切相关。发表于Clinical Infectious Diseases的一项回顾性队列研究首次系统评估了累计抗生素暴露(通过DOT、mASI和DASC量化)与尿源性头孢曲松耐药肠杆菌科细菌(CRO-R)血流感染的关联。该研究为临床经验性抗生素处方优化和抗生素管理提供了重要参考,同时也指出了现有量化方法的局限性及未来研究方向。

革兰氏阴性血流感染(GN-BSI)作为一种严重的院内和社区获得性感染,其病死率居高不下,尿源性感染是其主要来源之一。及时给予有效抗生素治疗是改善患者临床结局的关键因素,多项研究证实,治疗延迟与患者死亡率增加密切相关。然而,近年来AMR的全球蔓延已成为公共卫生领域的重大威胁,尤其是革兰氏阴性菌对头孢曲松等常用抗生素的耐药率持续上升,不仅增加了治疗难度,还可能导致患者住院时间延长、医疗费用增加及预后恶化。
既往抗生素暴露是公认的后续耐药革兰氏阴性菌感染的危险因素,但目前缺乏标准化的量化方法来综合评估个体既往抗生素暴露的持续时间和抗菌谱,这在一定程度上阻碍了临床医生制定精准的经验性治疗方案。尽管过去十年间已开发出多种“谱评分”或“谱指数”系统,用于客观量化特定抗生素的抗菌谱广度,但这些工具主要应用于住院患者的抗生素降阶梯治疗方案制定和抗生素管理干预效果评估,在门诊环境中及长期累积抗生素暴露评估中的应用仍有待探索。
研究方法
本研究纳入2019年5月至2023年5月期间在梅奥诊所建立初级保健关系、首次发生单一微生物(大肠杆菌、肺炎克雷伯菌、产酸克雷伯菌或奇异变形杆菌)尿源性BSI的成年患者。利用处方数据,将BSI发生前1年的抗生素治疗量化为治疗天数(DOT)、累积修正抗生素谱指数(mASI)和累积抗生素谱覆盖天数(DASC)。排除抗生素治疗评估前尿培养已检出CRO-R病原体的患者。
研究结果
(1)患者基线特征
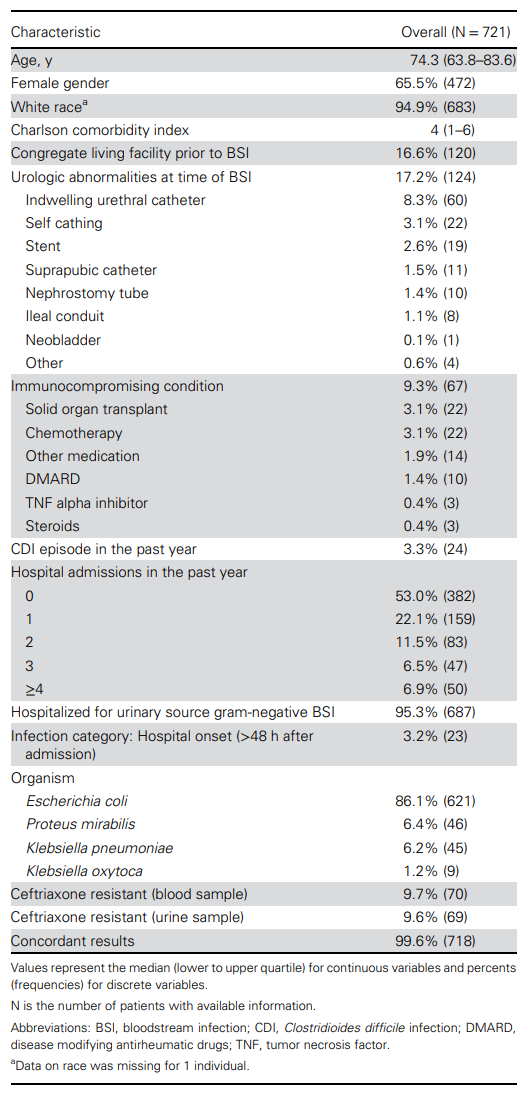
纳入的721名患者中,女性占65.5%(472人),男性占34.5%(249人);94.9%(683人)为白人,中位年龄74.3岁(IQR 63.8-83.6)。16.6%(120人)感染时居住在养老院或专业护理机构,47%(339人)既往1年有住院史。17.2%(124人)存在泌尿系统异常,9.3%(67人)有免疫功能低下状态。血流感染主要为社区发病型(96.8%,698人),最常见的病原体为大肠杆菌(86.1%,621人),其次为奇异变形杆菌(6.4%,46人)、肺炎克雷伯菌(6.2%,45人)和产酸克雷伯菌(1.2%,9人)。血培养药敏试验显示,9.7%(70人)为CRO-R病原体,90.3%(651人)为CRO-S病原体;尿培养与血培养头孢曲松药敏结果的一致性达99.6%(718人),3例不一致患者根据
表1. 基线与临床特征
(2)累积抗生素暴露水平比较
未调整分析中,CRO-R组血流感染前12个月的三项抗生素暴露指标均显著高于CRO-S组(图1)。CRO-R组的中位DOT为24天(IQR:8-78),显著高于CRO-S组的10天(IQR:1-24);CRO-R组的中位mASI为124(IQR:22-325),是CRO-S组(28,IQR:0-96)的4倍以上;CRO-R组的中位DASC为165(IQR:52-494),是CRO-S组(49,IQR:3-140)的3倍以上。调整临床混杂因素(CCI、集体生活设施居住史、既往1年住院次数、免疫功能低下状态)后,DOT、DASC和mASI仍与头孢曲松耐药性显著相关(P均<0.01)。
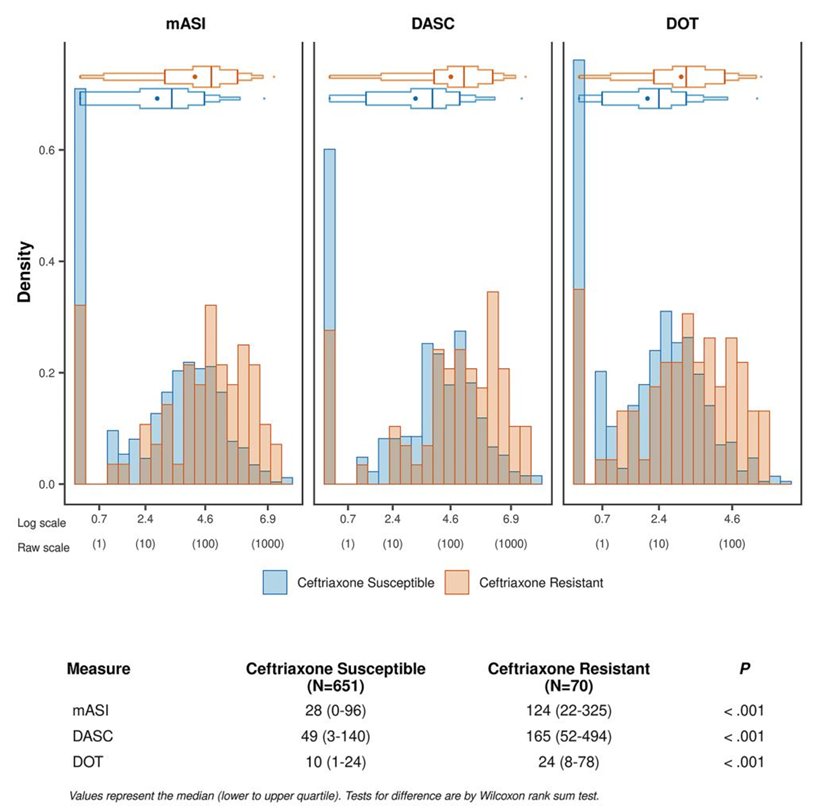
图1. 血流感染发生前12个月的抗生素处方相关指标,按头孢曲松敏感(蓝色)或头孢曲松耐药(橙色)病原体分层
(3)预测价值分析
mASI的预测区分能力最高,但与DASC和DOT的c指数无显著差异。似然比检验显示,无论是否调整临床协变量,mASI均未在DASC或DOT的基础上提供显著的额外预测价值。
(4)临床结局比较
95.3%(687人)的患者因感染住院,中位住院时间为4天(IQR:3-6)。CRO-R组获得合适抗生素治疗的中位时间为24小时(IQR:16-48),显著长于CRO-S组的1小时(IQR:0-2)(P<0.001)。CRO-S组中未接受有效抗生素治疗的患者比例为0.8%(5人),显著低于CRO-R组的17.1%(12人)(P<0.001)。CRO-R组的感染病会诊率(80.0%,56人)显著高于CRO-S组(35.8%,221人)(P<0.001)。两组的30天死亡率(CRO-S组5.1% vs. CRO-R组5.7%,P=0.816)和1年CDI累积发生率(CRO-S组2.2% vs. CRO-R组4.5%,P=0.194)无显著差异,但mASI量化的累积抗生素暴露增加与血流感染后1年CDI风险显著相关(P=0.027),且mASI≥100时,感染病会诊的可能性显著升高(P<0.001)。
小结
首次发生CRO-R肠杆菌科BSI的患者,其既往抗生素暴露水平显著高于CRO-SBSI患者,且获得合适治疗的时间明显延迟。常规量化并报告患者既往抗生素治疗情况,或可优化经验性抗生素处方。
▌参考文献:
Tande AJ, Stevens RW, Ilges D, Lahr BD, Challener DW. Cumulative Antibiotic Exposure Is Associated With Ceftriaxone Resistance Among Patients With Urinary Source Gram-negative Bloodstream Infection: A Retrospective Cohort Study. Clin Infect Dis. 2025;81(5):871-878. doi:10.1093/cid/ciaf315
来源:《感染医线》
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
