- 首页 > 正文
单纯疱疹病毒1型脑炎的临床特征、治疗时机与预后
感染医线 发表时间:2026/2/24 18:43:39
编者按:单纯疱疹病毒1型(HSV-1)脑炎是成人感染性脑炎的主要病因,起病急、进展快,即便阿昔洛韦临床应用后死亡率有所下降,幸存者仍易遗留严重后遗症,而早期症状的非特异性常导致诊疗延迟,成为临床诊疗的难点。目前该领域相关研究多为回顾性或小样本队列,缺乏大样本前瞻性人群研究佐证,且脑炎后远期自身免疫性并发症的发生风险也尚未明确。丹麦一项发表于Clinical Infectious Diseases的全国性前瞻性队列研究,围绕该疾病的临床特征、治疗时机与预后展开深入分析,为临床优化HSV-1脑炎的诊疗管理与长期随访策略,提供了极具价值的循证医学依据。

HSV-1脑炎是全球成人感染性脑炎的首要病因之一,其发病急骤、病情进展迅速,若未及时干预,死亡率可高达50%以上。自20世纪80年代阿昔洛韦问世以来,HSV-1脑炎的死亡率已降至10%~15%,但幸存者仍常遗留神经功能缺损、认知障碍等严重后遗症。尽管现有指南普遍推荐对疑似脑炎患者尽早启动经验性阿昔洛韦治疗,但临床实践中,由于HSV-1脑炎的早期症状缺乏特异性,常与脑卒中、癫痫等疾病混淆,导致诊断和治疗延迟的情况屡见不鲜。
目前,关于HSV-1脑炎的临床特征和治疗时机的证据多来自回顾性研究或小样本队列,缺乏大样本、前瞻性人群研究的验证。此外,HSV-1脑炎后并发自身免疫性脑炎(尤其是抗NMDAR脑炎)的长期风险尚未明确,这一并发症可能进一步加重患者的神经功能损伤,需引起临床重视。基于此,丹麦研究团队开展了这项全国性前瞻性队列研究,旨在全面描述HSV-1脑炎的流行病学和临床特征,明确治疗延迟对预后的影响,并评估远期自身免疫性脑炎的发生风险,为优化临床管理策略提供高质量证据。
文章图形摘要
研究核心内容
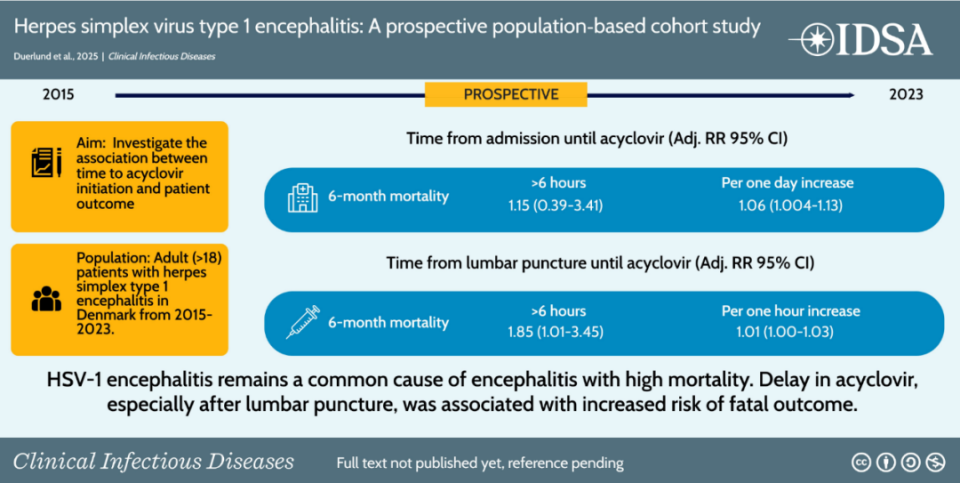
本研究为丹麦全国性、前瞻性、人群为基础的队列研究,利用丹麦脑感染研究组(DASGIB)数据库,纳入2015-2023年期间所有经微生物学证实的成人HSV-1脑炎住院患者。采用修正泊松回归模型,分析入院后阿昔洛韦启动时间与6个月死亡率的关联(RR及95%CI),并调整年龄、性别、免疫功能状态、意识障碍及影像学异常等混杂因素;事后分析以腰椎穿刺时间为参考点重复上述分析。
主要研究结果
(1)流行病学与临床特征
HSV-1脑炎的年均发病率为0.36/10万,研究期间发病率略有波动。纳入患者的中位年龄为68岁(IQR:58~75岁),女性占45%;13%的患者存在免疫功能低下状态,最常见的基础疾病为活动性癌症(12例)和免疫抑制治疗(11例)。
患者入院前的中位症状持续时间为3天(IQR:1~5天),临床症状以意识模糊最为常见(78%),其次为发热史(79%)、头痛(57%)和恶心(45%)。入院时,62%的患者存在发热(体温>38℃),72%的患者格拉斯哥昏迷量表(GCS)评分<14分,26%的患者出现癫痫发作,15%存在局灶性神经功能缺损。
实验室检查显示,患者中位C反应蛋白(CRP)水平为3 mg/L(IQR:1~5 mg/L),中位外周血白细胞计数为10×10⁹/L(IQR:8~12×10⁹/L);脑脊液检查可见典型的淋巴细胞为主的白细胞增多,中位CSF白细胞计数为71×10⁶/L(IQR:24~139×10⁶/L),中位CSF蛋白水平为0.7 g/L(IQR:0.5~1.2 g/L)。影像学方面,95%的患者接受了脑部MRI检查,78%显示脑炎相关异常,其中86%累及颞叶;77%的患者接受了脑电图(EEG)检查,85%显示与脑炎相符的异常表现。
(2)诊断与治疗时机
患者从入院到腰椎穿刺的中位时间为21小时(IQR:6~70小时),年龄>65岁的患者腰椎穿刺延迟更为明显(33小时 vs. 8.5小时,P<0.001),无意识障碍的患者也较有意识障碍者延迟(27小时 vs. 9小时,P<0.001)。微生物学诊断方面,95%的患者通过CSF PCR确诊,5%通过鞘内抗体指数阳性确诊。
所有患者均接受了阿昔洛韦治疗,7例(5%)患者的治疗启动时间数据缺失。从入院到启动阿昔洛韦治疗的中位时间为24小时(IQR:7~74小时),仅28%的患者在入院6小时内接受治疗。年龄>65岁的患者治疗启动时间显著晚于年轻患者(39小时 vs. 11小时,P<0.001);82%的患者在腰椎穿刺后6小时内启动阿昔洛韦治疗,26%的患者在腰椎穿刺前即开始经验性治疗。
(3)预后与治疗时机的影响
出院时,96%的患者存在不良结局(E-GOS<7分),随着随访时间延长,不良结局比例逐渐下降,6个月时为77%。全因死亡率方面,出院时为14%(22/154),6个月时升至19%(30/154)。
治疗时机与预后的关联分析显示:入院后启动阿昔洛韦治疗延迟>6小时,与6个月死亡率无显著关联(RR=1.15,95%CI:0.39~3.41);但每延迟1小时启动治疗,6个月死亡率的相对风险增加0.2%(RR=1.002,95%CI:1.0001~1.005),每延迟1天,相对风险增加6%(RR=1.06,95%CI:1.004~1.13)。以腰椎穿刺时间为参考点的事后分析显示,腰椎穿刺后延迟>6小时启动阿昔洛韦治疗,6个月死亡率显著升高(RR=1.85,95%CI:1.01~3.45)。此外,辅助糖皮质激素治疗与6个月死亡率无显著关联(RR=1.30,95%CI:0.73~2.31)。
(4)远期并发症:抗NMDAR脑炎
所有患者的中位随访时间为1662天(IQR:776~2431天),期间9例(6%,95%CI:3%~11%)患者并发抗NMDAR脑炎,从HSV-1脑炎入院到确诊抗NMDAR脑炎的中位时间为45天(范围:16~224天)。这9例患者的中位年龄为57岁,67%为男性;89%接受了大剂量静脉糖皮质激素治疗,44%接受了血浆置换,22%接受了利妥昔单抗二线治疗,未发现其他亚型的自身免疫性脑炎。
结论
单纯疱疹病毒1型脑炎仍为严重的中枢神经系统感染性疾病,具有发病率低、早期诊断困难、预后较差的特点。老年患者和无典型意识障碍的患者更易出现诊断和治疗延迟,需重点关注。腰椎穿刺后及时启动阿昔洛韦治疗是降低6个月死亡率的关键,临床实践中应严格遵循“疑似即治疗”原则,优化诊疗流程,缩短治疗延迟。此外,HSV-1脑炎后存在并发抗NMDAR脑炎的长期风险,需对患者进行长期随访,及时识别并干预自身免疫性并发症。未来研究应聚焦于优化早期诊断标志物、探索更有效的治疗方案,以进一步改善HSV-1脑炎患者的预后。
▌参考文献:
Duerlund LS, Larsen L, Storgaard M, et al. Herpes simplex virus type 1 encephalitis: A prospective population-based cohort study. Clin Infect Dis. Published online February 23, 2026. doi:10.1093/cid/ciag136
来源:《感染医线》
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
