- 首页 > 正文
深三院结核之窗丨贝达喹啉耐药结核病该如何破局?南非研究带来关键启示
感染医线 发表时间:2026/2/6 19:39:42
编者按:贝达喹啉作为治疗耐药结核病的重要药物,显著改善了患者预后,但其耐药问题日益凸显,带来新的临床挑战。本期“结核之窗”栏目中,卢水华教授团队分享了一项研究,该研究基于南非高HIV负担背景下的真实世界数据,系统分析了贝达喹啉耐药肺结核患者的治疗现状与结局。研究揭示了当前诊疗体系在快速识别耐药、优化治疗方案及改善患者生存方面的多重困境,强调亟需加快新型诊断工具和有效治疗策略的研发与应用。该研究为全球耐药结核病防控提供了重要参考,也警示我们在推广新药的同时,必须同步强化耐药监测与合理用药管理。
主要研究内容
一、研究背景
贝达喹啉的应用显著改善了利福平耐药结核病(RR-TB)的治疗结局,并使得治疗疗程得以缩短。然而,随着贝达喹啉的广泛应用,其耐药性也随之出现并呈增长趋势。耐药相关基因变异可在治疗期间及之后出现,主要归因于贝达喹啉长半衰期导致的亚治疗浓度暴露,且这些耐药突变株可在社区中传播。目前,贝达喹啉耐药结核病的最佳治疗方案尚未明确,WHO及南非国家结核病规划(NTP)建议根据扩展药敏试验结果制定个体化方案。本研究旨在描述南非高HIV负担环境下,贝达喹啉耐药肺结核患者的管理策略与治疗结局。
二、研究方法
(1)研究设计与人群
本研究为一项回顾性队列研究,纳入2018年1月1日至2023年6月30日期间在南非一家结核病转诊医院经表型药敏试验确认为贝达喹啉耐药的肺结核患者(年龄≥13岁)。对照组来自同一机构同期开展的一项前瞻性观察性研究(SHIFT-TB),该研究评估了基于贝达喹啉的9-12个月口服方案的治疗结局。对照组患者经确认对贝达喹啉敏感,并按1:1比例根据基线培养状态、年龄和是否感染HIV进行匹配。
(2)结局指标与定义
主要结局指标包括:
痰培养转阴时间:定义为从治疗开始(或首次发现贝达喹啉耐药菌株的日期)至首次连续两次痰培养阴性(无论是否连续)的时间;
改良的WHO不良治疗结局:包括因任何原因永久更改方案、失访或死亡;
无结核病生存:定义为持续痰培养转阴、存活且已完成治疗或仍在接受照护的复合终点。
(3)统计分析
采用描述性统计总结临床特征。使用Cox比例风险模型评估痰培养持续转阴时间的影响因素,并比较贝达喹啉耐药组与敏感组的时间差异。使用逻辑回归模型探讨贝达喹啉耐药队列中18个月无结核病生存的预测因素。使用Kaplan-Meier生存曲线和log-rank检验进行生存分析。
三、研究结果
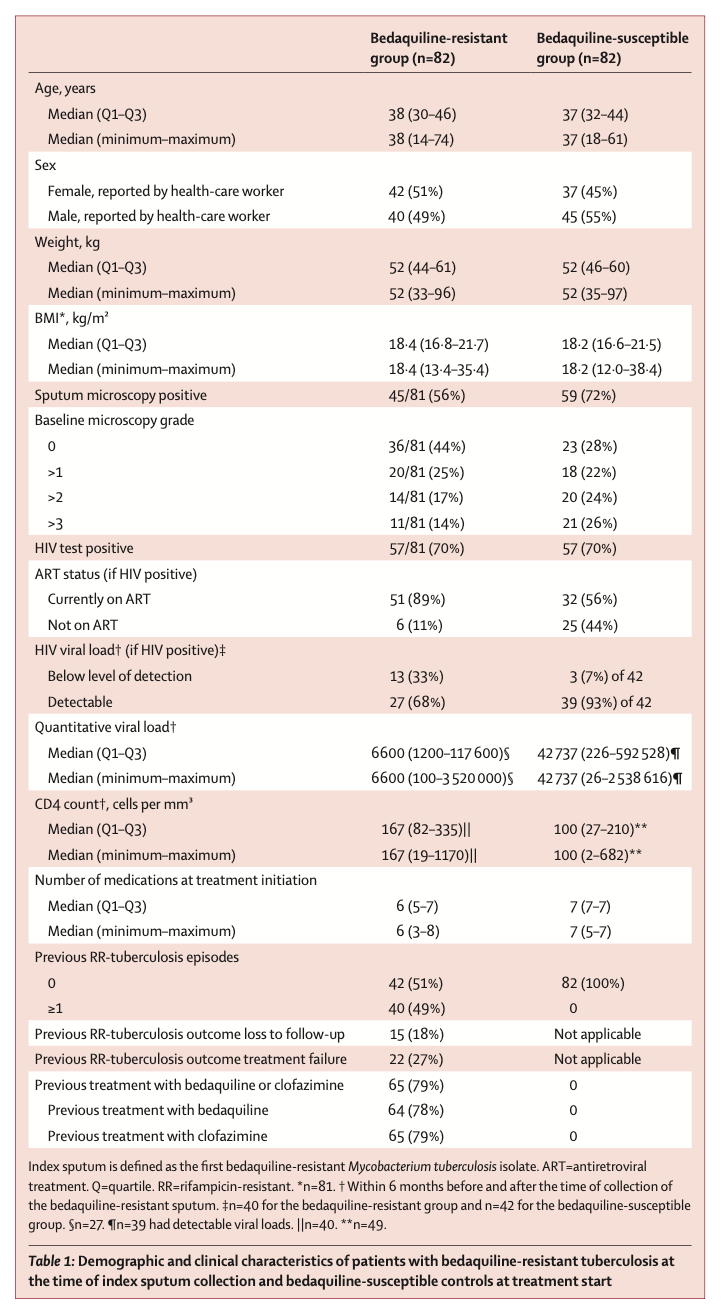
痰标本采集时贝达喹啉耐药结核病患者与贝达喹啉敏感对照组的人口学及临床特征
(1)受试者人口学与基线特征
该研究共纳入82例贝达喹啉耐药结核病患者和82例匹配的贝达喹啉敏感对照。两组在年龄、性别、体重、BMI方面基本平衡。贝达喹啉耐药组中,70%为HIV阳性,79%有既往贝达喹啉或氯法齐明暴露史。耐药组基线痰涂片阳性率为56%,而敏感组为72%。此外,耐药组患者普遍具有更广泛的二线药物耐药背景。
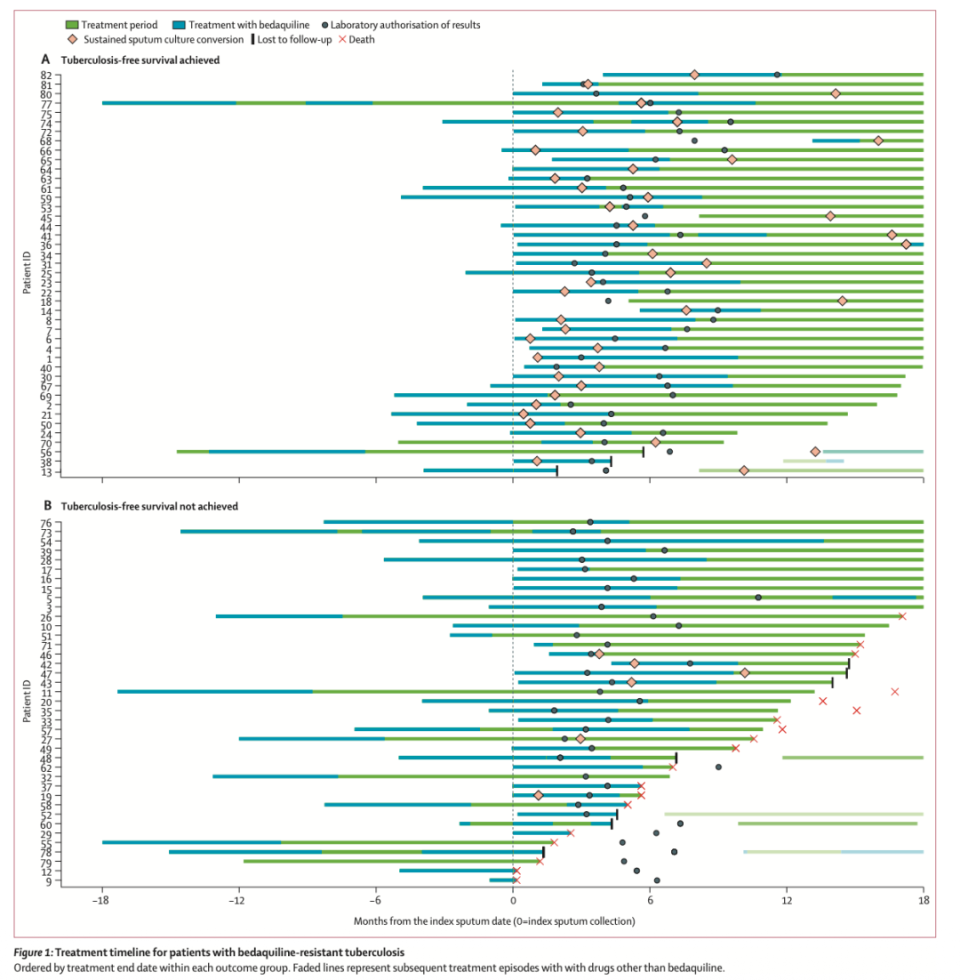
贝达喹啉耐药结核病患者的治疗时间线
(2)主要治疗结局
痰培养转阴时间:贝达喹啉耐药组的中位痰培养持续转阴时间为175天(IQR:100-254),而敏感组仅为32天(IQR:30-42),差异具有高度统计学意义(log-rank P<0.0001)。在调整基线涂片等级和基线氟喹诺酮类药物耐药后,贝达喹啉耐药与更长的痰培养转阴时间显著相关(调整后风险比 0.03,95%CI:0.0023-0.29,P=0.003)。
治疗结局:根据改良WHO标准,81例贝达喹啉耐药患者中,54例(67%)结局不良,其中35例(43%)因治疗失败(主要为6个月时未实现培养转阴)。
无结核病生存:在检测到贝达喹啉耐药后18个月,82例患者中仅有43例(52%)达到无结核病生存。63例存活者中,50例(79%)仍在接受治疗。18个月累计死亡率为23%(19/82)。
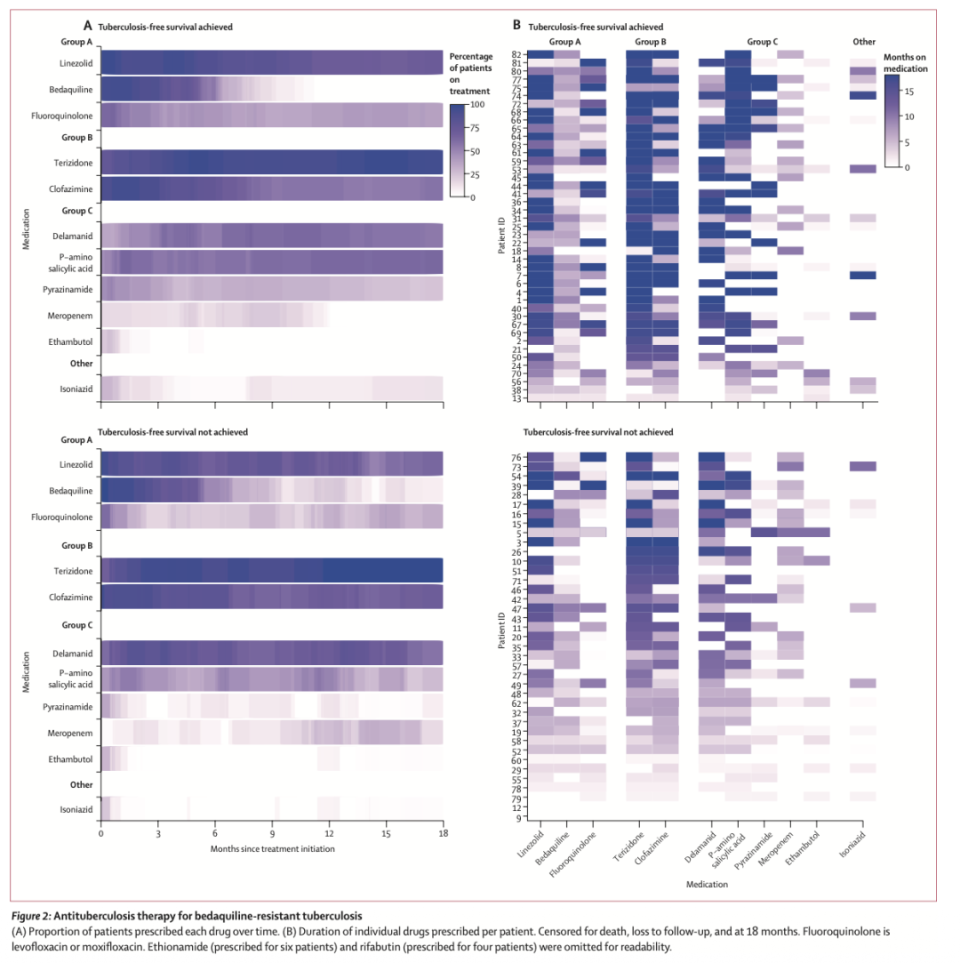
贝达喹啉耐药结核病患者的抗结核治疗用药情况
(3)治疗管理与药物使用
尽管存在耐药,82例患者中仍有72例(88%)在某个阶段使用了贝达喹啉,其中48例(68%)在实验室报告耐药后仍继续使用中位65天。美罗培南(联合阿莫西林-克拉维酸)被用于32例(39%)患者。治疗方案的组成与疗程差异显著。氯法齐明、利奈唑胺和特立齐酮是与贝达喹啉联用最频繁的药物。
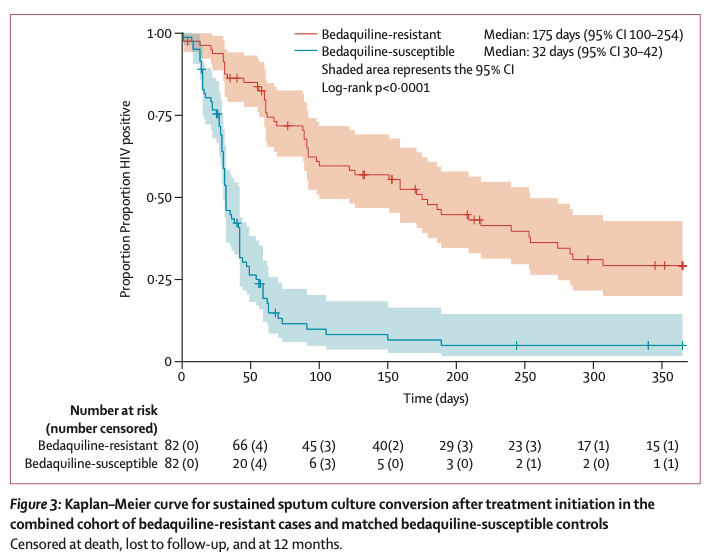
贝达喹啉耐药组与匹配的贝达喹啉敏感组患者治疗启动后痰培养持续转阴的Kaplan-Meier曲线
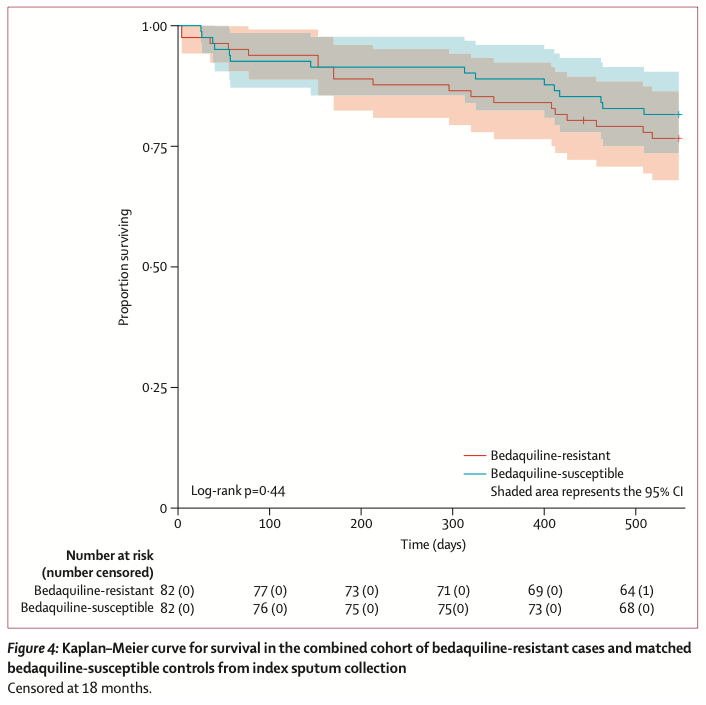
贝达喹啉耐药组与匹配的贝达喹啉敏感组患者自指示痰标本采集后的生存情况Kaplan-Meier曲线
(4)敏感性分析与亚组分析
研究发现,治疗开始时使用药物数量较少与18个月时不良的无结核病 生存结局相关(aOR=0.66,95%CI:0.43-0.97,P=0.042)。此外,在贝达喹啉耐药患者中,更长时间使用贝达喹啉与18个月内死亡率降低相关(aHR=0.74,95% CI:0.62-0.88,P=0.0008)。美罗培南的使用与生存改善无显著关联。
四、讨论与结论
本研究表明,在当前治疗选择下,贝达喹啉耐药结核病患者面临治疗时间显著延长、微生物学反应延迟以及不良临床结局的严峻挑战。仅约一半患者在检出耐药后18个月存活且达到无结核病生存状态,其痰培养转阴时间比对照组患者长约5个月。治疗结局与贝达喹啉前时代的广泛耐药结核病相似,凸显了贝达喹啉耐药对患者和结核病规划的严重影响。
研究同时揭示,从采集痰标本到实验室报告耐药结果存在长时间延迟(中位4.5个月),且缺乏自动反馈系统,这可能导致临床医生未能及时调整方案。
结论:贝达喹啉耐药结核病患者治疗选择有限,即使延长现有抗结核药物治疗时间,其治疗结局依然较差。亟需通过开发新的治疗策略、推行快速床旁耐药检测(如下一代测序)来早期识别病例、指导方案选择并阻断传播,以应对这一威胁全球结核病控制进展的严峻挑战。
研究点评
本研究系统揭示了贝达喹啉耐药结核病在南非高负担环境下的真实治疗境遇,填补了该领域大规模临床结局数据的空白。其核心发现——治疗反应迟缓、失败率高、死亡率攀升——为全球结核病规划敲响了警钟。研究指出的诊断延迟问题(近5个月)是改善结局的关键障碍,凸显了推广快速分子药敏检测的紧迫性。此外,临床上在已知或疑似耐药情况下仍继续使用贝达喹啉的现象,反映了在有效药物匮乏下的无奈选择,也提示需要重新评估贝达喹啉在部分低水平耐药病例中的潜在残留效应。
然而,本研究为单中心回顾性设计,且耐药检测主要针对治疗反应不佳者,可能高估了耐药本身的负面影响。随着WHO推荐含贝达喹啉的短程口服方案(如BPaL)在全球更广泛应用,耐药趋势及结局仍需持续监测。未来需开展前瞻性研究,评估基于快速药敏结果的新型组合方案,并探索贝达喹啉耐药机制与临床表型的关联,以制定更精准的管理策略。
▌参考文献:
Mdlenyani L, Mohamed Z, Stadler JAM, et al. Treatment outcomes of bedaquiline-resistant tuberculosis: a retrospective and matched cohort study. Lancet Infect Dis. 2025;25(10):1149-1158. doi:10.1016/S1473-3099(25)00218-X

更多精彩内容,请扫码订阅“深三院结核之窗”专栏

卢水华 教授
二级教授,主任医师,博士生导师
国家感染性疾病临床医学研究中心副主任、深圳市第三人民医院肺病医学部主任,兼任中华医学会结核病分会主任委员、世界卫生组织全球儿童与青少年结核病工作组成员、广东省医学会结核病学分会主任委员、上海市医学会结核病学分会荣誉主任委员等学术职务。
主持国家重点研发计划、国家传染病重大专项、重大新药创制项目、国家自然科学基金重大及面上课题等科研项目30余项。在 NEJM、Lancet、NC等期刊发表论文200余篇,主编专著5部,参与制定指南与专家共识15篇。科研成果获“中国防痨协会科学技术奖”一等奖、“上海医学科技奖”三等奖、“广东省优秀医药成果奖”等多项荣誉,并多次被WHO指南引用。

李雪
医学硕士,深圳市第三人民医院肺病三科主治医师
中国研究型学会结核病学专业委员常务委员兼副总干事,深圳市医师协会结核病专委会秘书。牵头撰写《结核病重症医学专科建设指南》团体标准,并参与多项团体标准、指南编写。
来源:《感染医线》
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
