- 首页 > 正文
循证二十载,解锁IFD诊疗新章:《血液病/恶性肿瘤患者侵袭性真菌病的诊断标准与治疗原则(第七次修订版)》解读
感染医线 发表时间:2026/2/8 18:00:39
中国侵袭性真菌感染工作组在2005年首次制订了血液病/恶性肿瘤患者侵袭性真菌病(IFD)的诊断标准及治疗原则,并在2020年进行了第六次修订。血液肿瘤治疗及IFD诊治领域出现的诸多新进展对IFD诊治策略产生了显著影响。中国侵袭性真菌感染工作组回顾了2020—2024年的国内外重要研究进展,并结合国内外重要指南,对我国原有IFD的诊断标准与治疗原则进行了第七次修订。本文基于最新第七版指南,系统解读血液病患者IFD的管理策略,以期为临床实践提供参考指引。

《血液病/恶性肿瘤患者侵袭性真菌病的诊断标准与治疗原则(第七次修订版)》[1]正式发布
流行病学特征更新
精准把握风险态势,指引临床管理方向
近年来,随着治疗药物及管理策略不断革新,IFD流行病学特征发生了显著变化。2021年更新的CAESAR 2.0研究显示异基因造血干细胞移植后确诊和临床诊断IFD发生率为6.6%;非曲霉属丝状真菌的比例显著升高:在确诊和临床诊断IFD且明确病原学的59例患者中,念珠菌22例(占37.3%),毛霉16例(占27.1%),曲霉11例(占18.6%),耶氏肺孢子菌8例(占13.6%),马拉色菌和酿酒酵母菌各1例(占3.4%)[1-2]。
IFD是血液系统恶性肿瘤重要死亡原因之一。血液恶性疾病接受化疗的确诊和临床诊断IFD患者病死率约为16.7%,造血干细胞移植后IFD相关病死率可高达20.5%~72.6%[1-3]。
面对日趋复杂的当下,精准把握IFD风险态势、选用有效的抗真菌药物、采取规范的管理策略对患者康复以及生存至关重要。
管理策略升级
从预防治疗到目标治疗全链路优化
当前,临床诊疗血液病/恶性肿瘤患者IFD时,应根据患者危险因素等对患者进行分层,个体化开展IFD的预防与治疗。IFD预防治疗方面,第七版指南沿用初级预防与再次预防策略,并纳入新型抗真菌药物[1]。
新增突破性IFD管理
值得关注的是,第七版指南新增突破性侵袭性真菌病(br-IFD)的管理推荐。br-IFD的管理需综合考量预防药物、感染进展速度、严重程度及本地流行病学特征,实施个体化治疗。指南建议病情危重患者尽快启动治疗;药物浓度不足导致的br-IFD需提高至有效浓度;排除浓
2024年我国《血液系统疾病患者抗真菌预防后突破性侵袭性真菌病的诊断与治疗研究进展》指出:对于危重症患者,需依据预防用药类型选择经验治疗药物,如氟康唑预防后可选用两性霉素B脂质体(L-AmB)或泊沙康唑/艾沙康唑,伏立康唑预防后推荐L-AmB或棘白菌素类[4]。
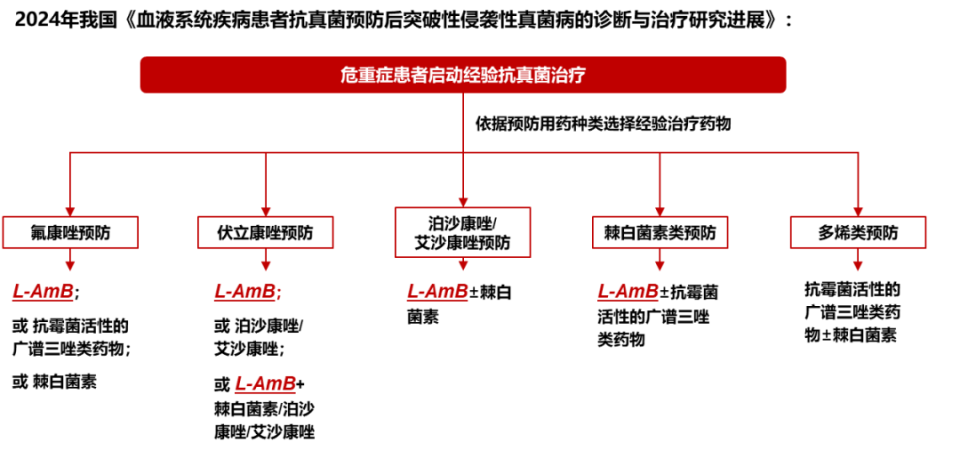
图1 危重症患者启动经验抗真菌治疗的药物选择[4]
经验治疗与诊断驱动治疗:更新覆盖病原体,明确药物选择优先级
经验治疗的启动以持续粒细胞缺乏伴发热且广谱抗菌药物治疗4~7天无效作为主要标准,适用于IFD风险较高患者。经验治疗的用药方案应覆盖血液病患者IFD主要病原体,需选择覆盖曲霉、念珠菌的广谱抗真菌药物,并明确首选与可选药物推荐。其中卡泊芬净与L-AmB作为经验治疗首选。对于已接受广谱抗真菌预防的患者,推荐L-AmB或棘白菌素类(卡泊芬净)进行经验治疗[1]。
一项真实世界研究表明,L-AmB经验性治疗中性粒细胞缺乏伴发热在全年龄段患者中均表现出较为良好的疗效,总体发热缓解率达60%以上,且99%患者接受L-AmB治疗后未发生突破性真菌感染,表明L-AmB是IFD经验治疗较为理想的药物选择[5]。
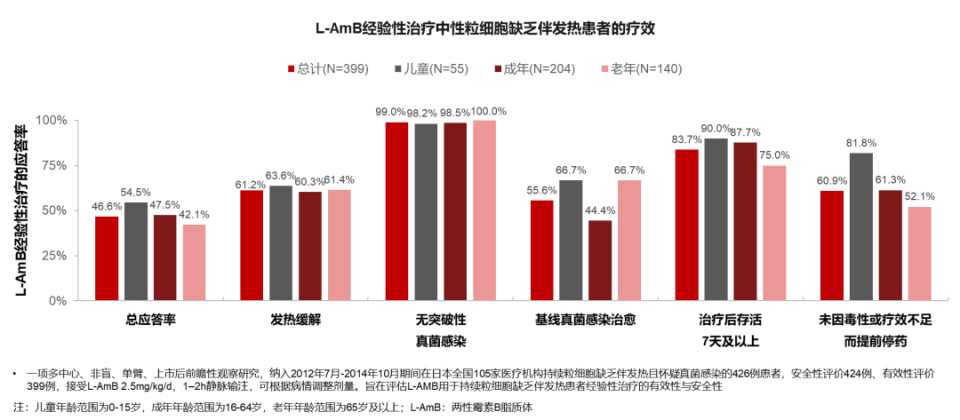
图2 L-AmB经验治疗中性粒细胞缺乏伴发热患者的疗效[5]
与经验治疗相比,诊断驱动治疗的优势在于避免单纯依据发热进行经验性抗真菌治疗的过度应用,并根据IFD相关敏感标志尽早开展抗真菌治疗以保证疗效。但在广谱抗真菌药物预防时代,尚无比较经验治疗与诊断驱动治疗的随机对照试验研究。诊断驱动治疗适用于IFD风险较低患者,其药物选择原则参考经验治疗[1]。
目标治疗:更新念珠菌病及侵袭性曲霉病治疗方案,新增毛霉病、肺孢子菌肺炎及隐球菌病治疗方案
念珠菌病药物治疗方面:念珠菌血症应考虑拔除中心静脉置管;若保留静脉导管,推荐棘白菌素类和脂质体两性霉素B治疗。抗真菌治疗应持续至临床症状和体征恢复,且确认血流病原学清除后2周以上。播散性念珠菌病治疗,对临床情况稳定、无中性粒细胞缺乏患者,两性霉素B及其脂质体为推荐药物之一;对于伴中性粒细胞缺乏或病情不稳定者,两性霉素B及其脂质体亦是单药或联合治疗推荐药物之一。 中枢神经系统念珠菌病治疗L-AmB是单药或联合治疗药物首选[1]。
对于侵袭性曲霉病(IA),第七版指南对于药物选择:常规推荐抗真菌药物单药治疗,L-AmB是临床诊断和确诊IA 患者治疗一线推荐药物之一。其他备选药物还包括卡泊芬净和米卡芬净。关于IA的目标治疗疗程,推荐至少6~12周,应根据IA 临床严重程度、相关症状和体征恢复速度以及免疫抑制状态改善决定[1]。
一项采用L-AmB或伏立康唑治疗血液病患者侵袭性曲霉病的真实世界研究结果表明,经L-AmB治疗的患者发生药物不良反应以及药物治疗导致的肝脏相关不良反应比例较低,提示L-AmB在侵袭性曲霉病的治疗中可能更具安全性优势[6]。
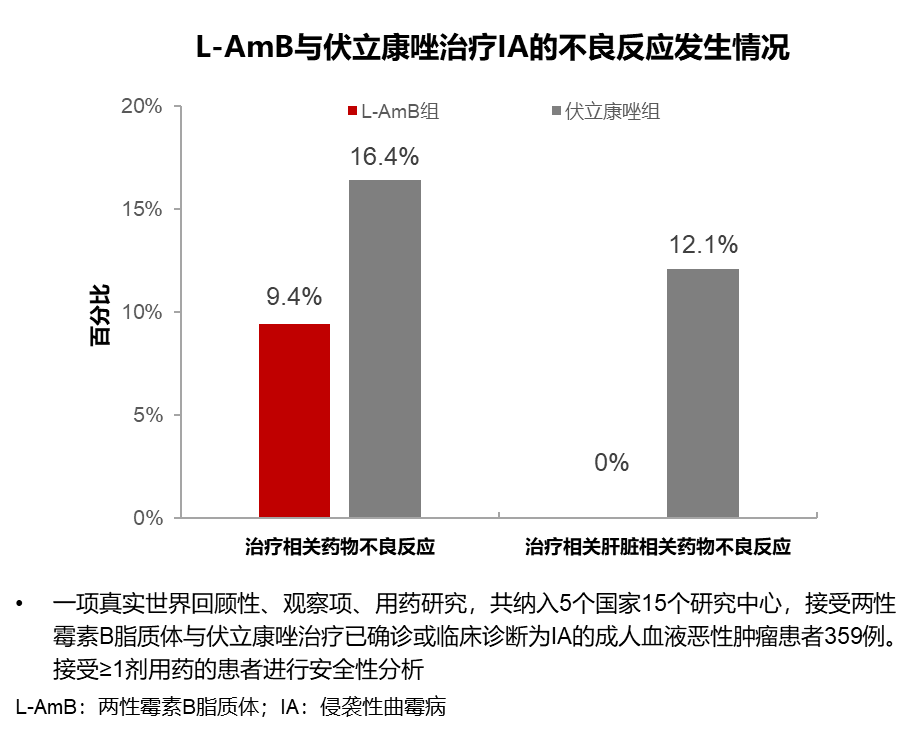
图3 L-AmB与伏立康唑治疗侵袭性曲霉病的不良反应发生情况[6]
本次第七版指南修订新增毛霉病以及隐球菌病的目标治疗推荐。其中明确毛霉病:目标治疗首选脂质体两性霉素B,病情危重或播散者可考虑联合艾沙康唑或泊沙康唑治疗[1]。隐球菌病的药物治疗方面,隐球菌脑膜炎或播散性隐球菌病:诱导期首选L-AmB疗程至少2周;巩固期治疗首选氟康唑疗程至少8周,维持期首选氟康唑疗程至少12个月;整个治疗过程中联合氟胞嘧啶疗效更佳。肺隐球菌病:轻、中度或孤立性肺隐球菌病推荐氟康唑持续治疗6~12个月。对于重症或伴有播散患者,治疗方案推荐参照隐球菌脑膜炎[1]。
肺孢子菌肺炎的治疗方案,指南新增推荐复方磺胺甲噁唑[由甲氨苄啶(TMP)和磺胺甲基异恶唑(SMX)组成]为一线药物,次选方案包括伯氨喹联合克林霉素、TMP/SMX联合卡泊芬净、TMP/SMX联合克林霉素、氨苯砜联合TMP、阿托伐醌、或喷他脒[1]。
治疗监测与药敏试验:完善抗真菌治疗药物监测依据及推荐意见
临床开展抗真菌治疗药物监测(TDM)的必要性通常基于对药物的药代动力学/药效动力学(PK/PD)特征、宿主因素、感染相关特征以及联合用药等多种影响因素的考虑。本次第七版指南推荐:伏立康唑常规开展TDM;艾沙康唑在肝功能不全、接受体外膜肺氧合(ECMO)治疗、儿童等特定患者中可考虑开展探索性研究;氟胞嘧啶和泊沙康唑可结合临床必要性和可行性开展TDM;L-AmB不推荐开展TDM;其他药物则尚需进一步探索性研究[1]。
总结
2025年,《血液病/恶性肿瘤患者侵袭性真菌病的诊断标准与治疗原则(第七次修订版)》正式发布,是对近年来IFD领域进展的一次重要整合与升华。指南从我国IFD疾病现状出发,紧跟临床实践与技术发展步伐,对IFD流行病学数据、诊断技术、防治策略等方面实现了全面更新。同时,指南针对多种临床常见IFD的治疗药物选择进行推荐意见汇总,为我国IFD规范化诊疗建立了新的风向标,为临床IFD诊疗提供了更加科学标准的践行依据。未来,相信随着指南逐步落地,我国血液病患者IFD的临床管理水平将持续提升,令更多患者获益。
▌参考文献:
[1] 中国医师协会血液科医师分会,等. 中华内科杂志,2025,64(12):1155-1168.
[2] Li C, et al. Clin Infect Dis. 2025 Apr 30;80(4):807-816.
[3] Sun Y,et al. Biol Blood Marrow Transplant. 2015 Jun;21(6):1117-26.
[4] 朱丹苹,等. 中华医学杂志,2024,104(37):3543-3548.
[5] Yoshida M, et al. J Infect Chemother. 2021 Feb;27(2):277-283.
[6] Maertens J,et al.Real-world dataset demonstrates favorable safety profile of Liposomal Amphotericin B for the treatment of invasive aspergillosis in high-risk haemato-oncology patients, ESCMID 2025.
来源:《感染医线》
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
