- 首页 > 正文
孙于谦教授:血液病患者经验性抗真菌治疗的再认识
感染医线 发表时间:2026/4/2 20:19:59
编者按:经验性抗真菌治疗是血液病患者粒细胞缺乏伴持续发热时的重要治疗策略。随着抗真菌预防的广泛使用、诊断技术的进步以及流行病学的变迁,传统经验性治疗模式面临新的挑战与机遇。在近日举行的中国医药教育协会真菌病专业委员会第六届学术会议暨第十四届深部真菌感染学术会议上,北京大学人民医院孙于谦教授系统回顾了经验性抗真菌治疗的理论基础、循证医学证据及临床实践进展,重点探讨了抢先治疗策略的价值、药物选择原则以及新时代下的治疗再认识,以期为临床决策提供参考。
一、经验性抗真菌治疗的意义和争
侵袭性真菌病(IFD)可严重影响血液病患者预后,其全因死亡率显著高于非IFD的血液病患者。在血液病IFD的管理策略中,对发热患者的经验性治疗,与其他诊断驱动治疗、目标治疗同样具有重要的地位。
经验性治疗的意义
经验性抗真菌治疗(Empirical Antifungal Therapy)是指在粒细胞缺乏患者中,尽管已接受4~7天广谱抗菌药物治疗仍存在持续发热或反复发热时,在尚未获得真菌感染微生物学证据的情况下启动抗真菌治疗[1]。这一策略的合理性在于:粒细胞缺乏伴持续发热是IFD最重要的高危因素,而早期诊断IFD极为困难,尤其仅依靠传统培养手段或细胞学检查时,因此形成了“发热驱动”的早期治疗理念。其核心目标是在IFD进展为显性疾病之前进行干预。
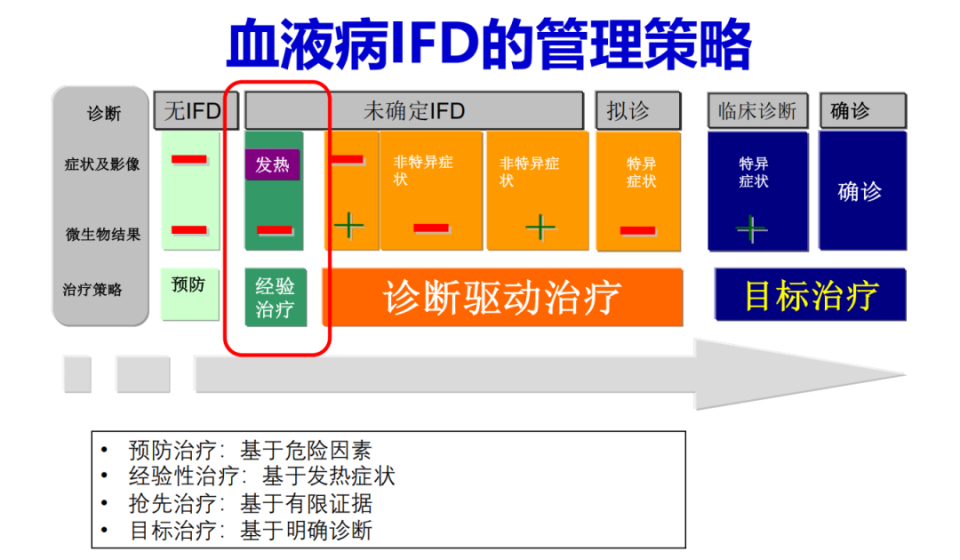
血液病IFD的管理策略
(源自讲者会议幻灯)
经验性治疗的启动时机
关于经验性治疗的启动时机,是否影响患者的治疗预后?Maschmeyer G等报道的随机双盲、安慰剂对照、多中心IDEA研究比较了发热性粒缺高危HSCT患者立即启动和延迟启动经验性治疗的差异,结果显示立即和延迟治疗的侵袭性真菌感染(IFIs)发生率没有显著差异[2]。
Malhotra P等报道另一项研究,则比较了FN患者早期(第4天)和延迟(第8天)启动两性霉素B脱氧胆酸盐的差异。结果显示,早期启动可显著缩短退热时间(5.4天 vs. 11.3天,P<0.001),并减少抗真菌药物总用量(592.8 mg vs. 790.7 mg,P=0.028)[3]。这一证据支持在高危患者中尽早启动经验性治疗。
经验性治疗的局限性
尽管经验性治疗已被指南推荐为标准方案并可降低死亡率,但其局限性日益凸显。研究表明,高达60%的患者接受了抗真菌治疗,但实际可能发生IFD的患者仅占5%~15%,这意味着很多患者接受了不必要的抗真菌治疗[4]。过度治疗不仅增加药物费用和脏器负担,还可能导致耐药性产生和药物相关不良反应。
经验性治疗 vs. 抢先治疗
抢先治疗(Pre-emptive Therapy)策略基于更敏感、特异的诊断手段,仅在检测到真菌感染证据(如半乳甘露聚糖抗原阳性、CT影像学异常或PCR阳性)时才启动抗真菌治疗。
Maertens J等报道的前瞻性可行性研究显示,在117例高危粒缺患者中使用基于GM和CT的抢先治疗策略,未发生侵袭性曲霉病,仅2例发生光滑念珠菌突破性菌血症[5]。Girmenia C等报道的另一项前瞻性研究,则评估了在强化化疗或异基因造血干细胞移植后的粒缺患者中采用临床驱动的诊断性抗真菌治疗方法的可行性。结果显示,相比传统经验性发热驱动策略,临床驱动的诊断性抗真菌治疗可使抗真菌使用率降低约22.6%,且仅有极少数患者需要真正的经验性治疗,表明抢先治疗在减少不必要用药方面的优势。
还有多项随机对照研究比较了经验治疗与抢先治疗的优劣。Cordonnier C等报道的研究纳入275例经验治疗组和274例抢先治疗组,结果显示两组主要终点(研究完成时存活率)分别为97.3%和95.1%,差异无统计学意义(P=0.31);但抢先治疗组IFI发生率更高(9.1% vs. 2.7%,P<0.02)[6]。
近年来,氟康唑预防性治疗已广泛应用于高危人群,其对后续的抢先治疗与经验性治疗是否产生影响?2023年Maertens J发表于CID杂志的RCT研究显示,在氟康唑预防的高危血液病患者中,基于GM和CT的抢先治疗策略与经验性治疗相比,患者生存和IFD控制效果相当,但抢先治疗可减少超过一半的抗真菌药物使用(63% vs. 27%,P<0.001),支持在条件具备时优先采用抢先治疗[7]。此外,Hebart等(2009)、Morrissey等(2013)以及Kanda等(2020)的研究均支持抢先治疗不劣于经验性治疗[8-10]。然而,值得注意的是,抢先治疗组突破性IFD风险可能增加,提示该策略需要完善的监测体系和快速诊断能力。
二、经验性抗真菌治疗的药物选择
在临床实践中,药物选择通常基于以下三大原则:广谱、安全、有效,有随机对照研究支持,指南推荐。此外,经验性治疗还需要考虑高危人群(如粒细胞缺乏是最重要的危险因素之一)的筛选,以及当地流行病学的情况。中国CAESAR 1.0研究显示,血液肿瘤患者IFD(临床诊断+确诊)发生率为2.1%,造血干细胞移植后IFD发生率更高,病原谱以曲霉菌和念珠菌为主,感染部位以肺部感染最为常见[11-12]。因此,经验性治疗药物可能需要覆盖这些常见病原体,并考虑感染部位的治疗特征。
已有多项临床研究探讨了不同的经验性治疗方案,如NEJM发表的三项研究:1999年发表的研究,比较两性霉素B脂质体(L-AmB)与传统两性霉素B(ABMD)作为经验性抗真菌治疗,结果显示二者疗效相当(治疗成功率:50% vs 49%),但L-AmB的突破性真菌感染更少、输液相关毒性更低、肾毒性也更小[13]。随后2002年报道RCT研究,比较了伏立康唑与脂质体两性霉素B(L-AmB)经验性治疗,结果显示总体治疗有效率L-AmB为30.6%,伏立康唑为26.0%(差异的95%CI:-10.6%~1.6%)[14]。2004年报道的RCT研究进一步比较了卡泊芬净与L-AmB的疗效(34% vs. 34%)[15]。这些RCT研究奠定了经验性治疗的格局。
棘白菌素类药物同样积累了充分证据。米卡芬净与伏立康唑的比较研究显示,两组在突破性真菌感染(95.9% vs. 86.7%,P=0.106)和退热率(65.3% vs. 62.2%,P=0.756)方面无显著差异,但米卡芬净因毒性提前停药率显著更低(10% vs. 36%,P=0.002)[16]。米卡芬净与伊曲康唑的研究亦显示总体成功率相当(64.4% vs. 57.2%,P=0.404)[17]。
基于上述循证医学证据,2009年ECIL-3指南将L-AmB(3 mg/kg)和卡泊芬净(50 mg)列为A级推荐证据等级为I的证据,米卡芬净(100 mg)为B级推荐[18]。棘白菌素和脂质体两性霉素B成为近15年来指南推荐的经验性治疗首选药物。
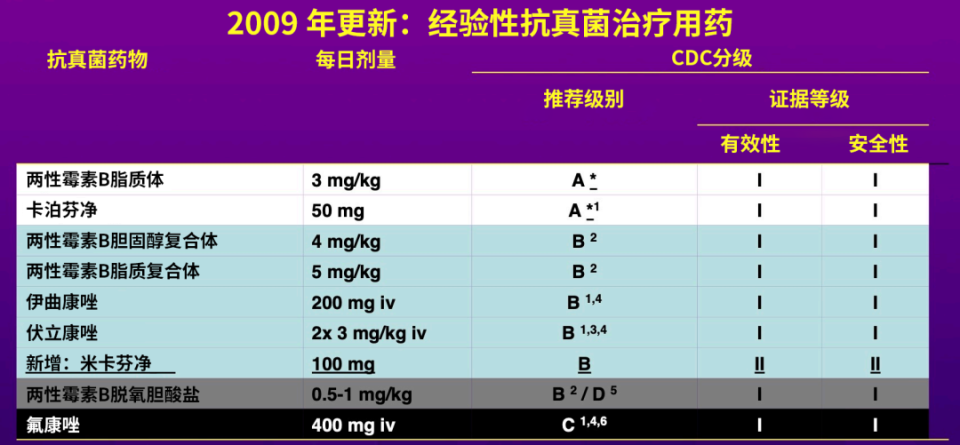
ECIL-3指南推荐(2009年)
(源自讲者会议幻灯)
三、经验性抗真菌治疗的再认识
近年来,IFD的流行病学格局发生了显著变化。一方面,非中性粒细胞缺乏患者占IFD病例的比例日益增加;另一方面,随着靶向治疗、细胞治疗以及新型免疫抑制剂在临床的广泛应用,风险人群的构成已与往昔大不相同。此外,广谱三唑类药物在预防性用药中的普遍使用,也使得突破性感染的病原体谱发生了改变。目前,CAESAR 2.0研究[12]正致力于更新中国造血干细胞移植后IFD的流行病学数据,以期为临床实践提供更具时效性的参考依据。
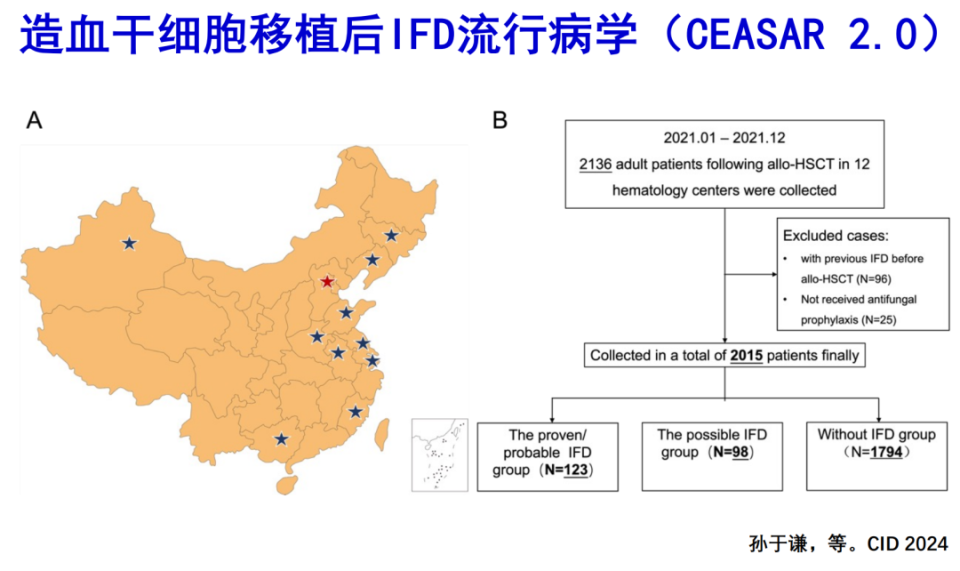
造血干细胞移植后IFD流行病学(CAESAR 2.0)
(源自讲者会议幻灯)
在广谱三唑类药物广泛用于预防的时代,经验性抗真菌治疗陷入了新的两难境地。2023年发表的一项研究[19],针对急性髓系白血病患者在接受抗霉菌预防治疗的背景下,对经验性治疗与抢先治疗进行了比较分析。研究结果提示,传统的治疗策略亟需调整优化,尽管经验性治疗的IFI发生率(0.0% vs. 13.3%,P=0.025)低于抢先治疗,但二者全因死亡率(8.3% vs. 13.3%,P=0.366)、IFI相关死亡率(0.0% vs. 2.2%,P=0.556)等方面均无显著差异。在临床选择抗真菌药物时,必须充分考虑患者的预防用药史,尽量避免选用与预防药物同类的品种,以保障治疗效果并减少耐药风险。在当前时代,脂质体两性霉素B是经验性治疗的良好选择。有关经验性治疗的启动时间、疗程等问题仍有待进一步探讨。
在诊断方面,以宏基因组二代测序(mNGS)为代表的新型诊断技术,凭借其高灵敏度和快速性,显著提升了病原体检测的效能。展望未来,经验性治疗的启动时机有望从传统的“中性粒细胞缺乏伴发热”模式,逐步转向“生物标志物驱动”模式。同时,在治疗疗程的判定方面,也将从传统的依据“五项联合终点”,逐渐演变为结合新型微生物诊断标记物免疫指标以及影像学表现等多维度信息进行综合评估,从而实现更加精准、个性化的治疗。
四、总结与展望
经验性抗真菌治疗是高危血液病患者粒细胞缺乏伴发热的标准治疗策略,积累了充分的循证医学证据。抢先治疗在严格监测条件下不劣于经验性治疗,但对诊断能力要求较高。脂质体两性霉素B和棘白菌素类药物是目前指南首选的经验性治疗方案。
在新时代背景下,流行病学的变迁、抗真菌预防的广泛使用以及诊断技术的进步,要求我们重新审视经验性治疗的启动时机、药物选择和疗程判定。未来研究应聚焦于生物标志物驱动的精准抗真菌治疗策略,以期在降低IFD死亡率的同时减少不必要的抗真菌药物暴露。
参考文献
[1] Prentice HG, et al. A randomized comparison of liposomal amphotericin B versus amphotericin B deoxycholate as empirical antifungal therapy in neutropenic patients. Br J Haematol. 1997;98(3):711-8.
[2] Maschmeyer G, Heinz WJ, Hertenstein B, et al. Immediate versus deferred empirical antifungal (IDEA) therapy in high-risk patients with febrile neutropenia: a randomized, double-blind, placebo-controlled, multicenter study. Eur J Clin Microbiol Infect Dis. 2013;32(5):679-689. doi:10.1007/s10096-012-1794-4
[3] Malhotra P, Makkar A, Guru Murthy GS, Varma N, Varma S, Chakrabarti A. Empirical amphotericin B therapy on day 4 or day 8 of febrile neutropenia. Mycoses. 2014;57(2):110-115. doi:10.1111/myc.12108
[4]Cordonnier C, Pautas C, Maury S, et al. Empirical versus preemptive antifungal therapy for high-risk, febrile, neutropenic patients: a randomized, controlled trial. Clin Infect Dis. 2009;48(8):1042-1051. doi:10.1086/597395
[5] Maertens J, et al. Galactomannan and computed tomography-based preemptive antifungal therapy in neutropenic patients at high risk for invasive fungal infection: a prospective feasibility study. Clin Infect Dis. 2005;41(9):1242-50.
[6] Cordonnier C, et al. Empirical versus preemptive antifungal therapy for high-risk, febrile, neutropenic patients: a randomized, controlled trial. Clin Infect Dis. 2009;48(8):1042-51.
[7] Maertens J, Lodewyck T, Donnelly JP, et al. Empiric vs Preemptive Antifungal Strategy in High-Risk Neutropenic Patients on Fluconazole Prophylaxis: A Randomized Trial of the European Organization for Research and Treatment of Cancer. Clin Infect Dis. 2023;76(4):674-682. doi:10.1093/cid/ciac623
[8] Hebart H, et al. A prospective randomized controlled trial comparing PCR-based and empirical treatment with liposomal amphotericin B in patients after allo-SCT. Bone Marrow Transplant. 2009;43(7):553-61.
[9] Morrissey CO, et al. Galactomannan and PCR versus culture and histology for directing use of antifungal treatment for invasive aspergillosis in high-risk haematology patients: a randomised controlled trial. Lancet Infect Dis. 2013;13(6):519-28.
[10] Kanda Y, et al. D-Index-Guided Early Antifungal Therapy Versus Empiric Antifungal Therapy for Persistent Febrile Neutropenia: A Randomized Controlled Noninferiority Trial. J Clin Oncol. 2020;38(8):815-22.
[11]Sun Y, Meng F, Han M, Zhang X et al. Epidemiology, management, and outcome of invasive fungal disease in patients undergoing hematopoietic stem cell transplantation in China: a multicenter prospective observational study. Biol Blood Marrow Transplant. 2015 Jun;21(6):1117-26.
[12]Li C, Zhu DP, Chen J, Zhu XY et al. Invasive Fungal Disease in Patients Undergoing Allogeneic Hematopoietic Stem Cell Transplantation in China: A Multicenter Epidemiological Study (CAESAR 2.0). Clin Infect Dis. 2025 Apr 30;80(4):807-816.
[13]Noel GJ. Liposomal amphotericin B for empirical therapy in patients with persistent fever and neutropenia. J Pediatr. 1999;135(3):399.
[14] Walsh TJ, et al. Voriconazole compared with liposomal amphotericin B for empirical antifungal therapy in patients with neutropenia and persistent fever. N Engl J Med. 2002;346(4):225-34.
[15] Walsh TJ, et al. Caspofungin versus liposomal amphotericin B for empirical antifungal therapy in patients with persistent fever and neutropenia. N Engl J Med. 2004;351(14):1391-402.
[16] Tatsuo I, et al. Micafungin versus voriconazole for empirical antifungal therapy in patients with hematological diseases. Eur J Haematol. 2015;96.
[17] Micafungin versus itraconazole for empirical antifungal therapy. Ann Hematol. 2016;95:337-44.
[18]Maertens J, Marchetti O, Herbrecht R, et al. European guidelines for antifungal management in leukemia and hematopoietic stem cell transplant recipients: summary of the ECIL 3--2009 update. Bone Marrow Transplant. 2011;46(5):709-718. doi:10.1038/bmt.2010.175
[19]Oh SM, Byun JM, Lee CM, et al. Empirical vs pre-emptive broad-spectrum antifungal therapy for acute myelogenous leukaemia in the era of antimould prophylaxis. Int J Antimicrob Agents. 2023;62(4):106954. doi:10.1016/j.ijantimicag.2023.106954




孙于谦 教授
北京大学人民医院
主任医师、副教授、博士研究生导师
北京大学人民医院血液科顺义病区主任
第十一届中华医学会血液学分会造血干细胞应用学组委员兼秘书
中国医药教育协会真菌病专业委员会副主任委员
中国医药教育协会感染疾病专业委员会常务委员
欧洲骨髓移植协作组(EBMT)高级访问学者
欧洲骨髓移植协作组(EBMT)全球青年大使
来源:《感染医线》
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
