- 首页 > 正文
易慧敏教授:肝移植术后真菌感染防治策略
感染医线 发表时间:2026/4/27 22:08:59
编者按:肝移植术后侵袭性真菌病是导致受者死亡和移植物失功的重要并发症,其防治策略的制定需要基于对流行病学、危险因素、诊断手段和治疗药物的全面认识。在近日举行的中国医药教育协会真菌病专业委员会第六届学术会议暨第十四届深部真菌感染学术会议上,中山大学附属第三医院易慧敏教授带来了《肝移植术后真菌感染防治策略》的报告,系统梳理了肝移植术后真菌感染的全球数据、预防现状、危险因素分层、各类真菌感染的诊断与治疗流程,以及新型抗真菌药物的应用前景,现整理如下。
肝移植受者是实体器官移植(SOT)人群中侵袭性真菌感染的高危群体,增加其死亡和移植物失功风险。移植术后真菌感染的防治一直是临床管理的重点与难点。
01
肝移植术后真菌预防性治疗现状
临床中,不同器官移植后的侵袭性真菌感染(IFIs)发生率、病原体及预防方案等均有所差异,最常见的真菌为念珠菌(39%~59%)、曲霉(19%~34%),肝移植受者也以念珠菌(20%~80%)、曲霉(6%~67%)感染最为常见。肝移植受者的侵袭性念珠菌、曲霉感染主要发生在术后4个月以内,其发生率分别为1%~9%和5%~6%。因此,有别于其他部位的SOT受者(如心脏移植以2-5个月的普遍预防为主,肺移植以4-6个月的普遍或靶向预防为主,肾移植无需常规真菌预防),肝移植受者的预防方案多以2-4周的靶向预防为主[1]。(肝移植受者术后的真菌预防方案,有普遍预防也有靶向预防。美国约78%的中心采用靶向预防,22%的中心采用普遍预防。但国内大多数移植中心应采用的是普遍预防)
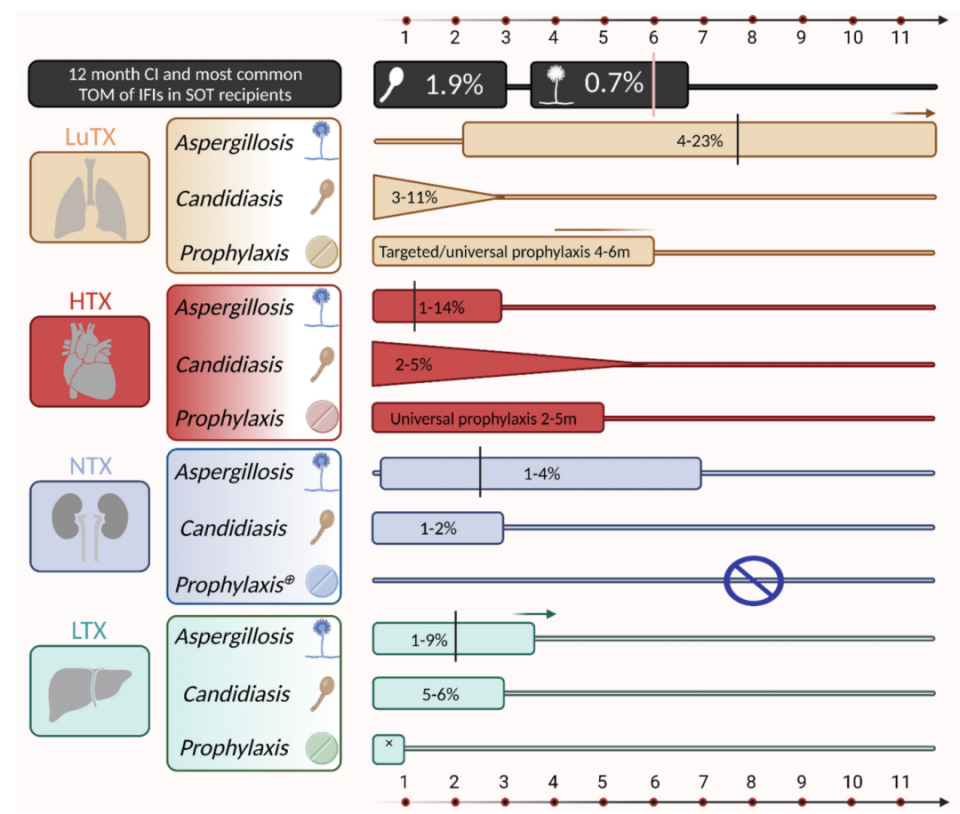
△不同器官移植类型及真菌病原体的IFI患病率、常见发生时间以及预防建议
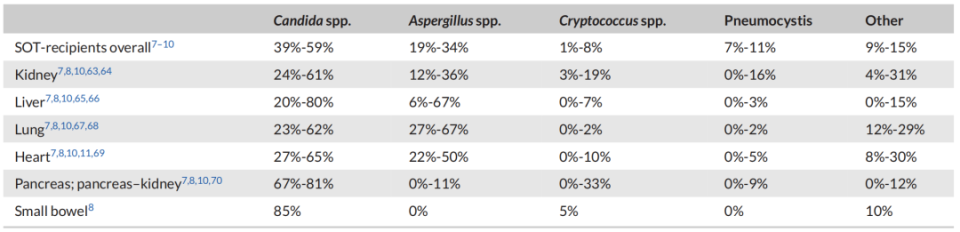
△不同器官移植类型的IFI真菌感染类型占比
根据一项覆盖32个国家64个移植中心的国际调查研究,全球各中心在实体器官移植术后真菌预防的药物选择、启动时机和预防时长上存在显著差异,缺乏统一的标准化流程。在肝脏移植领域,最常用的预防药物为棘白菌素类,使用比例为72%(其中阿尼芬净占31%,卡泊芬净占42%),其次为氟康唑的使用比例为38.9%;在预防时长方面,多数中心采用28天的预防策略[2]。
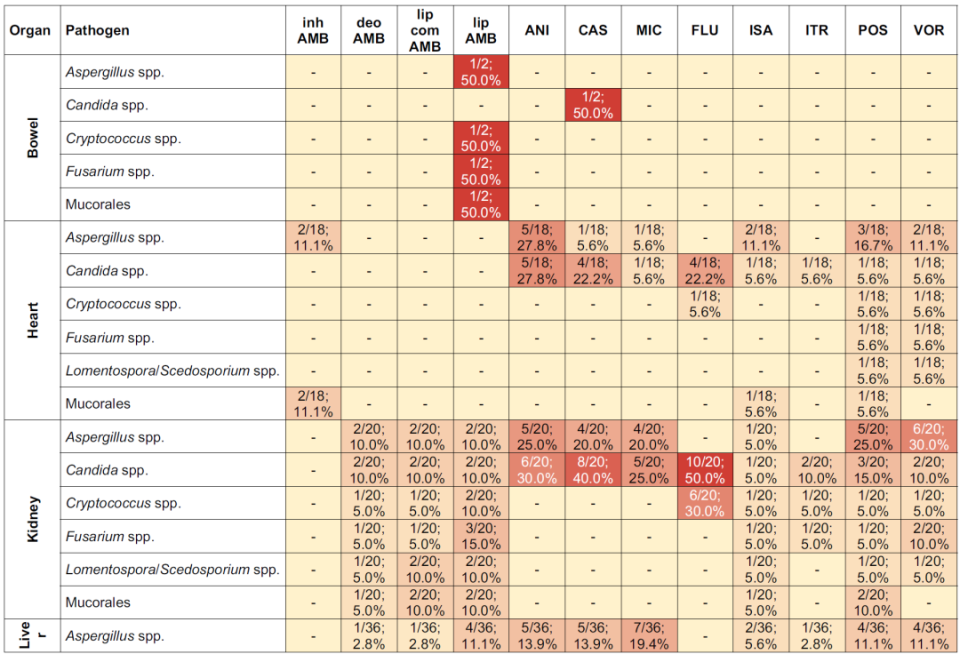
△不同类型器官移植术后的真菌预防治疗方案
值得注意的是,肝移植启动预防的风险因素与其他器官移植存在显著差异。肝、小肠移植术后预防的启动因素主要为再次移植和存在器官功能衰竭,肾移植术后则主要依据念珠菌定植情况,而肺移植由于术后IFI风险最高,几乎所有中心均启动普遍预防。各中心预防方案的决策主要依据当地IFI发生率、流行病学因素以及医生的临床经验,缺乏统一标准。例如,肾脏移植中心仅约三分之一实施术后预防,而肺移植则100%实施术后预防,差异极为显著[2]。即使采用了移植术后真菌预防治疗,依然存在侵袭性真菌突破预防治疗而发生感染,主要为念珠菌和曲霉菌,也存在隐球菌、毛霉菌、镰刀菌属、多育节荚孢霉等少见真菌。
02
肝移植术后真菌靶向预防下IFI的发生率
抗真菌预防措施减少了IFIs的发生,但目前对于
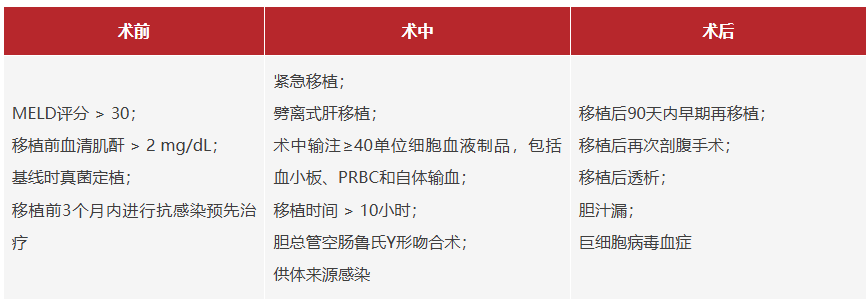
一项来自因斯布鲁克医科大学的研究,回顾性分析了2017年至2020年期间299例肝移植患者。共有224例符合入排标准纳入研究。按以下15项围手术期真菌感染危险因素,满足两项者,判定为肝移植术后真菌感染高危人群,不满足条件者为低危人群。术后给与真菌感染高危人群米卡芬净或安尼芬静7-14天靶向预防,如依据临床情况或术后新出现的危险因素,预防时长则延长至28天,并分析了不同人群真菌感染情况,224例患者中共26例术后发生IFI。
▽侵袭性真菌感染的围手术期危险因素
纳入研究的224例患者中,105例接受了术后棘白菌素真菌预防治疗(其中包括高危人群90例,低危人群15例),119例未接受真菌预防(其中包括100例低危人群,19例高危人群)。高危组术后IFI发生率为21.1%,低危组为2.6%。高危人群接受棘白菌素真菌预防治疗的患者中,IFI发生率为22.2%,低危人群未接受真菌预防治疗,IFI发生率为1%。尽管采用了靶向棘白菌素类预防措施,但高危人群IFIs的风险仍然显著。因此,鉴于突破性感染发生率高、氟康唑耐药病原体出现增多以及非白念珠菌感染导致死亡率上升,作者认为对真菌感染高危人群需要重新审视棘白菌素类的预防作用。
移植术后真菌感染的菌种,白念占32%,非白念占43%,曲霉菌占18%。肝移植后IFIs的90天归因死亡率为53%(9/17),ICU死亡率为31%。非白念侵袭性真菌病的死亡率远高于白念侵袭性真菌病(67% vs 11%,P< 0.001)。侵袭性曲霉菌感染患者的死亡率则高达100%。亚组分析显示未进行真菌靶向预防的IFI患者一年死亡率更高的趋势。
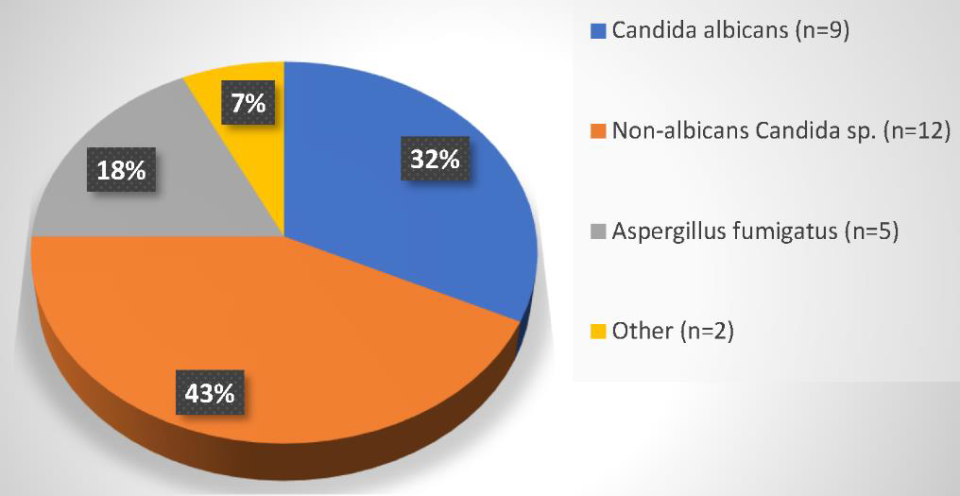
△bIFIs真菌病原体的构成比
单因素分析显示,肝移植术后真菌感染的危险因素为年龄、存在真菌定植、紧急或劈离式肝移植、术中出血大于40单位,胆漏、二次开腹、早期再次肝移植、供体来源感染、移植后透析,COX多元回归分析结果显示,受者年龄(HR 0.97,P=0.027)、劈离式肝移植(HR 5.18,P=0.014)、术中大量输血(HR 24.08,P=0.004)、供体来源感染(HR 9.70,P<0.001)以及再次剖腹手术(HR 4.62,P=0.003)为术后90天内IFI独立危险因素。
03
肝移植术后真菌感染的防治
念珠菌病
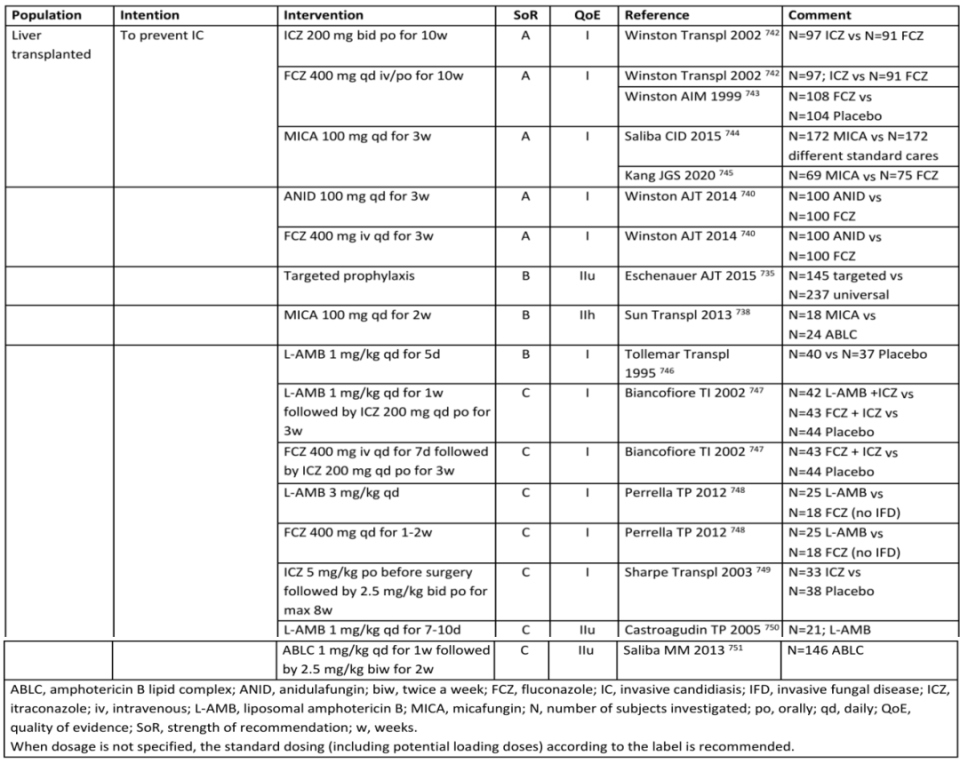
侵袭性念珠菌病(IC)是肝移植术后最常见的IFI。循证数据显示,移植术后真菌靶向预防方案安全性良好,可有效预防IFI发生率,《ECMM/ISHAM/ASM全球指南:念珠菌病的诊断和管理》对成人肝移植术后真菌预防方案给予如下推荐[4]。
▽成人肝移植受者抗真菌预防的建议
IFI诊断需结合临床表现、病史(包括危险因素、体格检查、可能累及的感染器官),进行眼底镜、腹腔超声、CT、脑MRI、超声心动图检查,寻找受感染器官部位。并结合血/组织培养、阳性标本革兰氏染色、组织镜检、组织病理等方法诊断,对培养的致病菌需通过质谱分析(MALDI-TOF)、Chromogenic agar明确菌种并进行药敏试验。G试验、甘露聚糖及抗甘露聚糖试验、PCR等可参考协助诊断。对于持续性念珠菌血症,需积极寻找血管内或未控制的感染源,如心内膜炎、眼内炎、慢性播散性念珠菌病等,因为持续阳性血培养往往提示存在隐匿性感染灶。
未累及器官的念珠菌血症患者,一线推荐棘白菌素类药物治疗。经过5天的一线药物治疗后,若满足以下6项条件,可转为口服治疗序贯:血流动力学稳定、血培养阴性、非粒缺状态、感染源已清除、能够耐受口服唑类药物、口服药物敏感。若治疗5天后血培养仍为阳性,则需要重新评估并寻找血管内或未控制的感染部位。
中枢神经系统念珠菌病,推荐两性霉素B脂质体联合或不联合5-氟胞嘧啶的方案。治疗持续10周或病情改善稳定时,可讨论是否进行手术切除病灶,并序贯氟康唑±5-氟胞嘧啶治疗。治疗疗程依据患者情况而定,至少治疗至症状消失或CSF检查正常。
眼内炎在念珠菌血症患者中的发生率≤2%。危险因素主要包括持续性念珠菌血症、心内膜炎、静脉药物使用、慢性肝病和免疫抑制状态。对念珠菌血症患者是否进行眼底镜检查存在一定的争议。眼底镜对于念珠菌血症患者及时发现眼部受累至关重要,眼内炎患者可出现视网膜下脓肿、视网膜疤痕、视力丧失以及玻璃体混浊等表现,但鉴于眼内炎发生率并不高,眼底镜的普查可能带来眼部的过度治疗而带来伤害。治疗念珠菌的棘白菌素不能入眼,推荐氟康唑、两性霉素B脂质体及伏立康唑,必要时可采用玻璃体内注射两性霉素B脱氧胆酸盐,并多学科讨论是否进行玻璃体切除术。因此,指南推荐了以下四点眼底镜检查的适应证:具有眼部症状,持续存在的念珠菌血症,免疫抑制人群,患者无能力描述自己的不适症状。
念珠菌性心内膜炎是罕见但致死率极高的并发症,病理表现可见心肌组织内念珠菌浸润。治疗需联合外科手术与抗真菌药物,通常采用两性霉素B脂质体或卡泊芬净,治疗至少12周后序贯氟康唑。对于无法手术切除病灶或植入材料无法取出的患者,需考虑终身服用氟康唑以控制感染。
慢性播散性念珠菌病治疗原则为长疗程抗真菌治疗,通常首选棘白菌素类或两性霉素B脂质体,待病情稳定后转为口服氟康唑序贯治疗。治疗疗程至少6个月,再依据具体病情决定是否停药
曲霉病
侵袭性曲霉菌病(IA)是肝移植术后最致命的真菌感染之一,其病死率极高,对临床构成巨大挑战。肝移植术后IA的危险因素包括再次移植、肾衰竭需要透析、巨细胞病毒感染、长期粒细胞缺乏、广谱抗生素使用、术后二次开腹以及环境暴露等。中枢神经系统受累是IA的严重表现,往往预后极差。病理上可见脑组织内曲霉菌菌丝浸润,确诊需结合组织病理学、影像学及真菌培养。
多项Meta分析显示,与安慰剂相比,氟康唑或两性霉素B的普遍及靶向真菌预防均可降低肝移植受者IFI的发病率,普遍预防还可降低IFI相关死亡率。与两性霉素B相比,氟康唑的预防效果相当。在高危患者中,与氟康唑相比,棘白菌素的预防效果也显示出非劣效性。然而,目前尚无meta分析或随机研究明确显示真菌预防治疗对肝移植术后IA的发病率有明确获益。但值得关注的是,有4项观察性研究显示,卡泊芬净(2项)、伏立康唑和两性霉素B脂质体的预防方案在高危肝移植受者中预防了IA的发生。
对于肝移植术前已发生IA的患者,是否可以进行肝移植?这是一个极具挑战的临床问题。一中心的研究显示,21例患者术前存在IPA,其中15例术前抗真菌治疗中位时长为9天,6例术前未来得及进行抗真菌治疗,所有患者抗真菌治疗的中位数时长为58天(范围22至83天),这人群患者术后3个月死亡率(38.1%)和12个月死亡率(42.9%)均明显高于术前无IPA的受者[5]。ICU时间及住院时间均显著延长。术前IPA患者为肝移植的禁忌征,但经过抗真菌治疗,部分患者可行肝移植手术,但总体预后始终较无IPA患者差。需在移植前进行全面评估和风险告知。
曲霉菌广泛存在于环境中,尤其是泥土、腐叶和建筑工地,IPA高危人群尽量远离建筑工地或花园工作。为防范医院获得性IA并排查曲霉菌唑类耐药风险,应全面实施环境监测与严格的预防管控。关键举措包括:定期监测气压与滤网、空气及表面真菌污染;无论是否配备层流气流系统,规范使用高效微粒空气过滤系统;病房维持中性或微正压环境更佳。这些环境管理措施对于减少IA的发生具有重要意义。
04
总结和展望
肝移植术后真菌感染的防治是一项系统工程,需要从流行病学监测、危险因素识别、靶向预防实施、精准诊断和个体化治疗等多个层面综合管理。当前,全球范围内各中心在真菌预防方案上存在显著差异,缺乏标准化流程,亟须基于循证医学证据的规范化指导。
基于危险因素分层的靶向预防策略可显著降低IFI发生率,而IFI一旦发生,将严重影响患者的短期和长期预后。念珠菌病和曲霉菌病是肝移植术后最主要的IFI类型,其诊断与治疗需遵循规范的流程,尤其要重视中枢神经系统、眼内炎、心内膜炎等特殊部位感染的处理。曲霉菌感染仍是影响肝移植受者预后的巨大挑战,术前感染的控制、环境管理和新型抗真菌药物的应用是改善预后的关键方向。
随着真菌耐药问题的日益突出和新型病原体的出现,抗真菌新药物的研发成为临床关注的热点。近年来,多种新型抗真菌药物进入临床或处于研发阶段,包括新型棘白菌素、新型三唑类以及具有新作用机制的药物。这些新药物在保持良好抗真菌活性的同时,具有更低的毒性和更少的药物相互作用,为肝移植术后难治性真菌感染提供了新的治疗选择。


▌参考文献
[1]Kriegl L, Boyer J, Egger M, Hoenigl M. Antifungal stewardship in solid organ transplantation. Transpl Infect Dis. 2022;24(5):e13855. doi:10.1111/tid.13855
[2]Salmanton-García J, Giacinta A, Giannella M, et al. Current trends on antifungal prophylaxis in solid organ transplantation: a study from ESCMID-EFISG, ESCMID-ESGICH, SITA, and SEIMC-GESITRA-IC. Infection. 2025;53(6):2411-2420. doi:10.1007/s15010-025-02575-z
[3]Breitkopf R, Treml B, Simmet K, et al. Incidence of Invasive Fungal Infections in Liver Transplant Recipients under Targeted Echinocandin Prophylaxis. J Clin Med. 2023;12(4):1520. Published 2023 Feb 14. doi:10.3390/jcm12041520
[4]Cornely OA, Sprute R, Bassetti M, et al. Global guideline for the diagnosis and management of candidiasis: an initiative of the ECMM in cooperation with ISHAM and ASM. Lancet Infect Dis. 2025;25(5):e280-e293. doi:10.1016/S1473-3099(24)00749-7
[5]Chen F, Zhuang L, Guo W, et al. Outcome of Liver Transplantation for Critically Ill Acute on Chronic Liver Failure Recipients Complicated With Pretransplant Invasive Pulmonary Aspergillosis. Transpl Infect Dis. Published online December 26, 2025. doi:10.1111/tid.70160




易慧敏 教授
中山大学附属第三医院器官移植ICU/外科ICU主任医师,硕士生导师
中华医学会外科学分会外科感染与重症医学学组委员
中华医学会器官移植分会重症与感染学组副组长
广东省医学会器官移植分会委员
广东省医师协会器官移植分会委员
广东省医学会细胞治疗分会委员
来源:《感染医线》
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
