- 首页 > 正文
蔡芸教授:基于PK/PD与TDM的抗真菌药物个体化剂量优化策略
感染医线 发表时间:2026/4/7 19:26:49
编者按:侵袭性真菌感染是全球重大公共卫生难题,居高不下的发病率与死亡率,让传统经验性抗真菌治疗模式面临诸多局限。中国人民解放军总医院药物临床研究室蔡芸教授在专业学术会议上,围绕抗真菌治疗的临床优化方向进行分享。报告紧扣个体化精准治疗核心,深度解析药代动力学/药效学理论价值,明确治疗药物监测在临床实践中的关键作用,为提升抗真菌疗效、降低用药毒性、应对耐药风险提供科学思路,为临床精准开展抗真菌治疗指明新方向。
侵袭性真菌感染是威胁人类健康的重大公共卫生问题,年发病人数高达650万,死亡人数达380万,其中约250万例(68%)死亡直接归因于侵袭性真菌感染。侵袭性曲霉病、念珠菌病、隐球菌脑膜炎、肺孢子菌肺炎等严重真菌病在重症监护室、慢性阻塞性肺疾病、肺癌、血液系统恶性肿瘤及造血干细胞移植患者中高发,全球每年危及生命的侵袭性真菌感染发病人数与死亡人数均处于高位,临床抗真菌治疗面临巨大挑战(图1)。
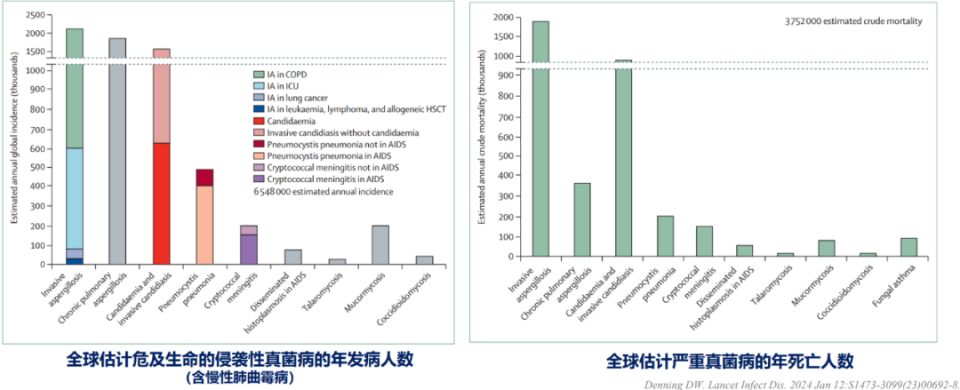
图1. 全球严重真菌病现状
(源自讲者会议幻灯)
常用抗真菌药物分类与作用机制
临床常用抗真菌药物依据作用靶点可分为五大类,通过破坏真菌细胞壁、细胞膜或干扰核酸合成发挥抗菌活性(图2、图3):
棘白菌素类:核心作用为干扰真菌胞壁葡聚糖合成,通过抑制(1,3)-β-D-葡聚糖合成酶,破坏真菌胞壁完整性,对念珠菌属、曲霉属具有强效抗菌活性。
氟胞嘧啶类:干扰真菌核酸形成,嘧啶产生的代谢物可抑制DNA与RNA合成,抗菌谱较窄,常与其他抗真菌药联用。
多烯类:代表药物为两性霉素B,可与真菌细胞膜上的麦角固醇结合,直接破坏胞膜完整性,抗菌谱广。
唑类:临床应用最广泛的抗真菌类别,通过抑制羊毛甾醇14α-去甲基化酶,阻断麦角固醇合成,破坏真菌细胞膜功能,涵盖氟康唑、伊曲康唑、伏立康唑、泊沙康唑、艾沙康唑等。
丙烯胺类:抑制角鲨烯环氧化酶,阻断角鲨烯转化为羊毛甾醇,间接干扰麦角固醇合成,主要用于浅表真菌病,侵袭性感染应用较少。
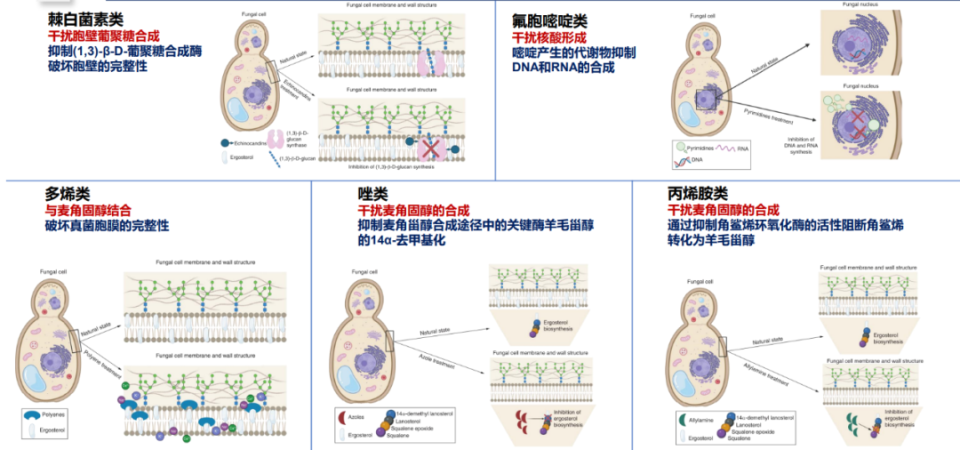
图2. 常用抗真菌药物及其作用机制
(源自讲者会议幻灯)
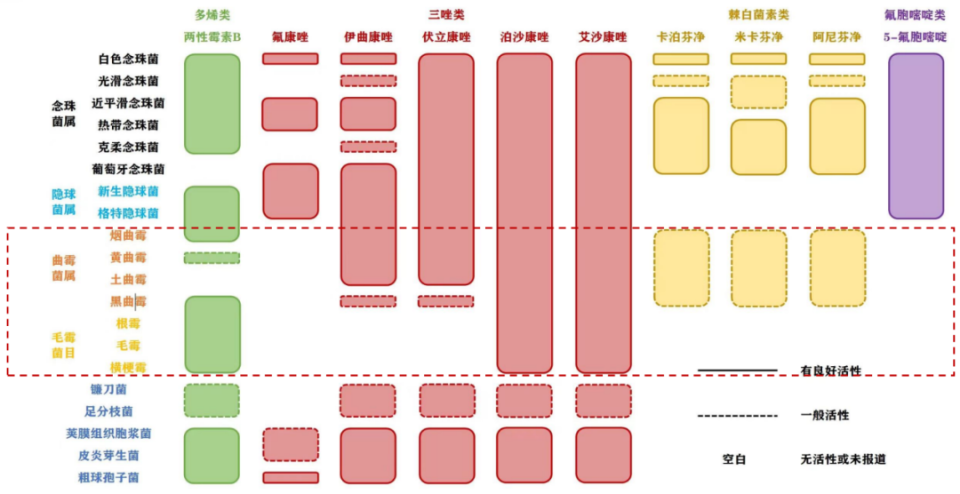
图3. 抗真菌药物的活性比较
(源自讲者会议幻灯)
抗真菌药物PK/PD核心理论与临床挑战
抗菌药物PK/PD是将药物浓度与时间和抗菌活性结合起来,阐明抗菌药物在特定剂量或给药方案下血液或组织浓度抑菌或杀菌效果的时间过程。因此,基于PK/PD原理制定的抗菌治疗方案,可使抗菌药物在人体内达到最大杀菌活性和最佳临床疗效和安全性,并减少细菌耐药性的发生和发展。
(1)PK/PD分类与关键指数
抗真菌药物依据PK/PD特征分为浓度依赖性和时间依赖性两类,不同类型对应不同的疗效靶值与给药策略。
浓度依赖性药物(长PAFE):包括两性霉素B及其脂质制剂、棘白菌素类,疗效取决于Cmax/MIC或AUC0-24/MIC,临床策略为提高单次剂量、每日一次给药。其中两性霉素B脱氧胆酸盐Cmax/MIC需达4-10,脂质体剂型需>40,曲霉感染时Cmax/MIC需>10。
时间依赖性药物(长PAFE):以唑类为代表,疗效取决于AUC0-24/MIC,需负荷剂量快速达稳态AUC,依据半衰期确定给药频次,曲霉感染时AUC0-24/MIC需>25。
时间依赖性药物(短PAFE):包括氟胞嘧啶类,疗效取决于%T>MIC,需维持25%-50%的给药间隔内药物浓度高于MIC,每日2-3次给药。
(2)PK/PD临床应用的核心挑战
数据空白:非念珠菌属真菌的PK/PD数据有限,高蛋白结合率药物的游离浓度难以精准量化。
患者变异性:抗真菌药物个体药代差异极大,剂量调整与监测复杂度显著提升。
疗效-安全平衡:真菌与人类同属真核生物,细胞结构和分子水平高度相似,药物治疗窗窄,毒性防控难度大。
特殊人群困境:危重症、免疫低下、移植患者的病理生理状态不容忽视。
耐药性风险:药物暴露不足易诱发真菌耐药,降低临床治疗成功率。
抗真菌剂量优化的两大临床难点
难点一:血浆浓度“不够”,到达感染部位的药量才是关键
临床常以血浆药物浓度评估疗效,但感染部位组织穿透率直接决定抗菌效果,不同抗真菌药物在肺、中枢神经系统、皮肤软组织、腹腔等部位的分布差异显著。在组织穿透性分级方面,0-0.19为低穿透、0.2-0.79为中穿透、>0.80为高穿透。氟康唑、泊沙康唑、伏立康唑在肺组织中穿透性优异,棘白菌素类穿透性偏低(图4)。
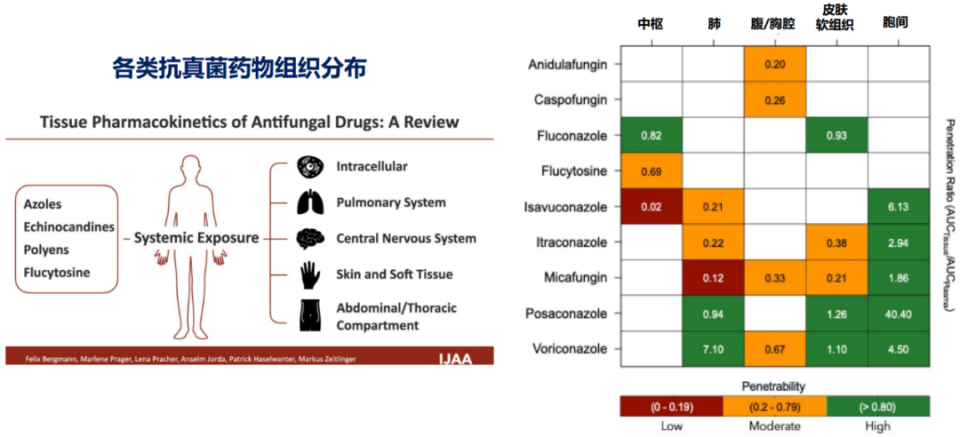
图4. 各类抗真菌药物组织分布
(源自讲者会议幻灯)
艾沙康唑在肺上皮细胞衬液(ELF)、外周血单个核细胞(PBMC)中暴露量高,健康志愿者ELF的AUC0-24/MIC达22.6,接近EI50目标;PBMC的AUC0-24/MIC达650.4,远超EI90目标(AUC0-24/MIC>25)。肺移植患者中,艾沙康唑ELF浓度为血清浓度的30%-50%,可有效覆盖肺部真菌感染。
艾沙康唑可透过血脑屏障,治疗36例中枢神经系统真菌病患者,42天生存率80.6%,84天生存率69.4%,治疗结束时58.3%的患者实现完全/部分临床缓解,对毛霉属、曲霉属、隐球菌属感染均具活性。
难点二:特殊人群标准剂量失效,个体化调整迫在眉睫
重症患者:标准剂量下,25%-60%的重症患者未达到预期药物暴露,伏立康唑、泊沙康唑、两性霉素B的靶值达标率显著偏低。治疗初期24-48小时为关键窗口,液体复苏导致表观分布容积(Vd)增大、肾功能波动,进一步降低药物有效性。
ECMO患者:ECMO本身不显著影响抗真菌药物血药浓度,肝肾功能、病情严重程度等个体因素是核心影响因素。临床中39%的伏立康唑、42%的艾沙康唑首次监测暴露不足,亚治疗浓度普遍存在,个体化剂量+持续TDM是优化关键。
儿童人群:两性霉素B脂质体呈非线性PK特征,清除途径饱和导致Vd随时间下降,固定剂量下药物暴露被动升高,易从有效浓度转为毒性浓度,目前不推荐常规TDM,但需结合体重、年龄调整剂量。
肝功能不全患者:艾沙康唑在中度肝功能障碍患者中易蓄积,常规剂量可致血药浓度骤升,需大幅减量并监测浓度。
治疗药物监测(TDM):抗真菌剂量优化的核心工具
TDM通过监测血药浓度、调整给药方案,实现疗效最大化与毒性最小化,是临床剂量优化的核心手段。依据TDM推荐等级分为四类(图5):绿色(推荐常规TDM)、黄色(选择性TDM)、红色(不推荐TDM)、灰色(作用未明确)。
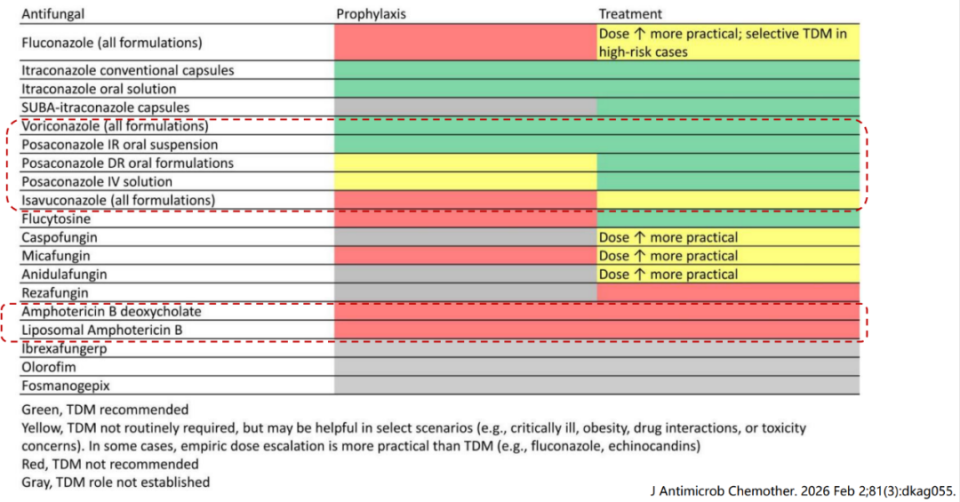
图5. TDM推荐等级
(源自讲者会议幻灯)
临床常用的三唑类抗真菌药物包括氟康唑、伊曲康唑、伏立康唑、泊沙康唑、艾沙康唑,各类药物在吸收、分布、代谢、排泄等药代动力学环节存在显著差异,这些特性直接影响着临床用药的选择与方案制定(表1)。
表1. 常用三唑类药物药代动力学特征
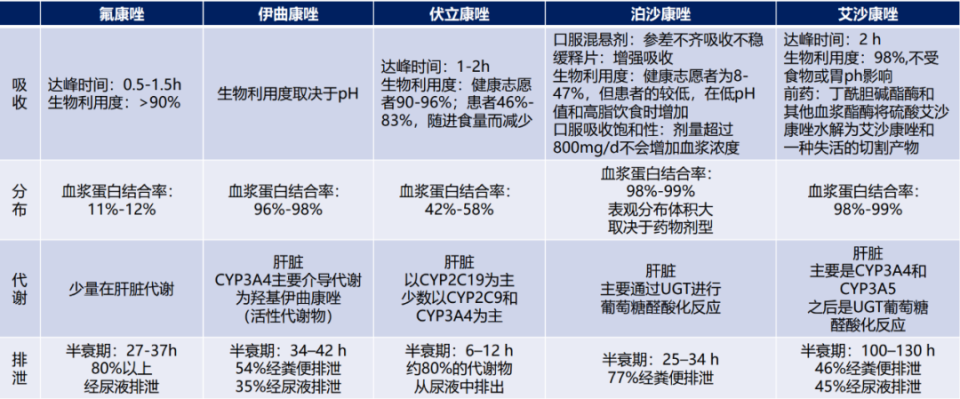
(源自讲者会议幻灯)
特殊人群剂量优化的临床实践
尽管艾沙康唑最初未被推荐常规进行TDM,但近年来积累的临床证据正在重塑这一观点。越来越多的研究显示,在复杂的真实临床场景中,艾沙康唑的血药浓度存在显著变异,TDM对于确保特定人群的治疗成功与安全变得至关重要。
(1)蓄积性与长期治疗的安全考量
多项研究揭示了一个关键现象:艾沙康唑在长期治疗过程中,其血药谷浓度会呈现时间依赖性的线性增加。一项针对19名免疫功能低下患者的研究发现,在长疗程治疗中,艾沙康唑谷浓度以平均0.032 mg/L/天的速度持续上升。英国一项包含45名患者、285次血药浓度监测的数据分析也证实了这一趋势,其平滑曲线显示谷浓度随时间明显爬升。这种蓄积特性意味着,即使初始剂量达到了治疗浓度,随着治疗时间延长,患者可能在不调整剂量的情况下被动进入潜在的高暴露甚至毒性范围。
(2)确立安全阈值:疗效与毒性的平衡点
与蓄积性相关的是对安全阈值的探索。研究开始将特定的血药浓度与不良反应(尤其是胃肠道反应)联系起来。英国的研究通过分析发现,发生不良反应(AE)的患者首次测量的平均药物浓度为5.5±2 mg/L,而未报告AE的患者为4.2±1.7 mg/L,差异具有统计学意义(P≤0.032)。该研究进一步通过分析确定,预测不良反应发生的最佳血药浓度阈值为4.6 mg/L。另一项研究则指出,谷浓度超过5.13 mg/L与恶心、厌食等胃肠道不良反应显著相关。
(3)种族差异与群体药代动力学
艾沙康唑的群体药代动力学(PPK)模型研究揭示了重要的种族差异。一项汇集了10个临床试验数据开发的PPK模型显示,亚洲人种的艾沙康唑清除率(CL)比高加索人种低大约 36%。这意味着在给予相同标准剂量(如200 mg,每日一次)时,亚洲患者可能会达到更高的血药暴露量(AUC和Cmin)。
(4)老年患者剂量优化的关键证据
老年人群是侵袭性真菌感染的高危群体,也是药代动力学易发生改变、需要精细管理的对象。一项2026年发表的多中心回顾性研究,专门探讨了艾沙康唑在老年(≥65岁)侵袭性肺真菌病患者中的TDM与剂量优化。
常规剂量下的暴露情况:在接受标准剂量(200 mg,每日一次)的老年患者中,仅64.4%的血药谷浓度落在1-5 mg/L的推荐目标范围内,而有35.6%的患者谷浓度超过了5 mg/L的上限。这证实了在老年群体中,标准剂量导致药物过量暴露的风险不容忽视。
蓄积趋势再现:研究再次观察到谷浓度随治疗时间线性增加的趋势,与前述研究一致。
确立更保守的安全阈值:通过受试者工作特征(ROC)曲线分析,该研究预测老年患者发生胃肠道不良反应的最佳谷浓度阈值为4.693 mg/L。这提示对于老年人群,可能需比常规推荐 5 mg/L 更保守的浓度上限来保障用药安全。
TDM指导剂量调整的有效性:研究中,对血药浓度过高的患者,在TDM指导下将剂量从200 mg qd下调(如降至100 mg qd)后,高达98.1%的后续谷浓度被成功控制在目标范围内。
肝毒性风险警示:研究还发现,血药谷浓度>7 mg/L的患者组,其肝毒性(以肝转氨酶升高评估)的发生率有升高趋势(达40%),尽管因样本量小未达统计学显著差异,但仍是一个明确的安全警示信号。
总结:PK/PD+TDM驱动抗真菌精准用药
抗真菌药物剂量优化已从“标准化给药”转向个体化精准治疗,核心逻辑为:以PK/PD理论为基础,以感染部位药物暴露为核心,以TDM为工具,结合患者年龄、肝肾功能、病理状态、种族等因素动态调整剂量。
全球侵袭性真菌感染高发病率与死亡率的背景下,精准剂量优化可显著提升治疗成功率、降低药物毒性、减少真菌耐药,尤其在重症、老年、儿童、移植等特殊人群中,TDM指导下的个体化方案已成为临床抗真菌治疗的标准策略。未来需进一步完善非念珠菌属真菌的PK/PD数据,开发更便捷的多药联测技术(如LC-MS/MS同步检测氟康唑、伏立康唑、泊沙康唑、艾沙康唑),推动抗真菌治疗向更精准、更安全的方向发展。



来源:《感染医线》
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
